Maisonneuve骨折下胫腓联合损伤修复和不修复的临床疗效比较
王双磊,雷哲,王少华,魏瑄,于博,王爱国
(郑州市骨科医院,河南 郑州 450052)
Maisonneuve骨折(Maisonneuve fracture of the fibula,MFF)指下肢受到外力作用,导致足处于旋前位,距骨外旋,首先内踝结构受到损伤,表现为内踝骨折和(或)三角韧带损伤,继而发生下胫腓联合韧带损伤;作用力继续沿着骨间膜向小腿近端传导,导致骨间膜撕裂和腓骨近端骨折[1]。MFF占所有踝部骨折的3.5%~7.0%,双侧损伤更是少见[2]。文献研究表明,MFF患者几乎都存在下胫腓前韧带和骨间膜韧带的损伤[2]。多采用手术治疗MFF,治疗原则是恢复腓骨在胫骨腓切迹内的解剖位置,稳定踝关节,早期进行功能锻炼[3]。对于MFF中下胫腓联合损伤的治疗,往往采用1~2枚下胫腓联合螺钉进行多皮质固定,防止出现踝关节不稳,阻止踝关节创伤性关节炎和慢性疼痛的发生[4]。但也有文献报道,下胫腓联合损伤未进行手术修复,只进行石膏固定,定期复查踝关节发现,踝关节功能恢复正常,远期未出现创伤性关节炎、踝关节疼痛、关节不稳等并发症[5]。同时MFF作为一种特殊类型的踝关节损伤,临床发病率低[6]。以往的文献报道中,也无关于MFF患者修复和不修复下胫腓联合损伤的临床疗效比较。因此,本研究通过回顾性分析来评估MFF下胫腓联合损伤修复和不修复对踝关节功能预后的影响,现报告如下。
1 对象与方法
1.1 研究对象本研究通过河南大学附属郑州市骨科医院医学伦理委员会审核。选取2015年7月至2021年1月在郑州市骨科医院收治的54例MFF患者作为研究对象。根据患者是否修复下胫腓联合损伤,将54例MFF患者分为修复组(29例)和未修复组(25例)。其中1例未进行下胫腓固定的MFF患者术后1周复查显示内侧透明间隙(medial clear space,MCS)大于正常值,再次进行下胫腓联合固定,这例患者纳入修复组。
1.2 纳入及排除标准(1)纳入标准:①下肢外伤史且患者受伤到住院时间小于3周;②体格检查显示腓骨近端和踝关节压痛;③至少具有踝关节和小腿全长X线、踝关节CT和踝关节MRI影像资料中的1种;④腓骨近端1/3结构损伤同时伴有同侧踝关节损伤;⑤对本研究知情并同意参加此次研究。(2)排除标准:①年龄<14岁;②合并踝关节骨性、痛风性、类风湿性关节炎;③既往有踝关节严重外伤史、手术史;④内踝结构完整;⑤下胫腓联合未损伤。
1.3 手术方式所有患者手术方式类似,腰硬联合麻醉成功后,患者取仰卧位,常规术区皮肤消毒,铺巾,护皮膜保护皮肤,电动止血带充气。对于后踝骨折,根据术前影像学评估,如果骨折块超过关节面25%,对骨折块进行复位内固定[7],如果骨折块小于关节面25%,复位后踝骨折块,再进行石膏外固定。对于内踝结构损伤,内踝前侧取一长3~5 cm纵弧形切口,依次切开皮肤、浅筋膜层,暴露内踝和踝穴,检查内侧间隙,探查内侧三角韧带损伤情况,如果未见明显三角韧带损伤,需行外翻应力试验,对于三角韧带损伤的患者,清除踝穴内凝血块、软组织及小骨折碎块,预置铆钉暂不打结,待下胫腓联合复位固定后打结固定;对于内踝骨折,复位内踝骨折块后拧入数枚螺钉进行固定。对于下胫腓联合损伤,在恢复腓骨长度、旋转和力线,保持腓骨在胫骨腓切迹内的解剖位置的情况下,修复组患者踝关节背伸,经皮沿腓骨后缘向前内侧方呈25°~30°方向拧入1~2枚下胫腓联合位置螺钉,固定下胫腓关节,预留的内踝铆钉打结固定;未修复组患者在恢复腓骨长度、旋转和力线,保持腓骨在胫骨腓切迹内的解剖位置情况下,下胫腓联合损伤不再进行手术干预,只在术后进行短腿石膏固定踝关节。两组患者都需术中拍片证实踝关节间隙正常,内固定物固定可靠。
1.4 术后处理建议患者术后抬高患肢,短腿石膏固定踝关节于中立位4~6周,拆除石膏后,在医生的指导下进行踝关节逐渐负重主动和被动功能锻炼,定期复查X片,对踝关节功能进行评分。修复组患者的下胫腓螺钉在术后2~3个月取出[8]。
1.5 观察指标与随访(1)影像学指标。分别拍摄术前和术后1个月和术后1 a踝关节正侧位X线片。在踝关节正位X线片上分别记录胫腓透明间隙(tibiofibular clear space,TCS)、胫腓重叠距离(tibiofibular overlap,TOL)和MCS。TCS为踝关节关节线近端约1 cm处腓骨内侧缘与胫骨腓切迹内缘之间的距离。TOL为外踝内侧缘和胫骨前结节的重叠距离。MCS为内踝的外侧缘到距骨内侧缘的距离,正常情况下踝关节正位X线片上此距离等于踝关节间隙上内距离[9]。踝关节正位X线片上,下胫腓联合间隙正常显示TCS 6 mm、TOL 6 mm和MCS 4 mm;下胫腓联合间隙分离显示TCS 6 mm、TOL 6 mm和MCS 4 mm[10]。见图1。(2)踝关节临床功能指标。记录并比较两组患者术前和术后1个月、术后1 a随访时踝关节正位X线片上TCS、TOL、MCS和Barid-Jackson踝关节评分;术后1个月、术后1 a随访时踝关节最大跖屈和最大背伸角度以及术后并发症。术后1个月取下石膏评估踝关节临床功能。Barid-Jackson踝关节评分:一种用于评估踝关节功能的评分系统[11]。通过踝关节疼痛、稳定性、行走能力、跑步能力、工作能力、踝关节运动和放射线结果7个方面评估治疗前后踝关节的功能,分值越高,踝关节的功能越好。(3)记录两组术后并发症发生情况、平均住院时间和住院总费用。

A为踝关节正位X线片;B为踝关节正位X线片;C为踝关节正位X线片手绘图;a为胫腓透明间隙;b为胫腓重叠距离;c为内侧透明间隙。
2 结果
2.1 一般资料两组患者年龄、性别、患侧、Lauge-Hansen分型和随访时间比较,差异无统计学意义(P>0.05)。见表1。

表1 两组患者一般资料比较
2.2 影像学指标两组患者术前TCS、TOL和MCS进行比较,差异无统计学意义(P>0.05)。与术前进行比较,两组患者在术后1个月和术后1 a随访时TCS和MCS降低,TOL升高(P<0.05)。与未修复组患者进行比较,修复组患者在术后1个月和术后1 a随访时TCS和MCS降低,TOL升高(P<0.05)。见表2、图2~3。
表2 两组患者术前、术后1个月和术后1 a随访时TCS、TOL和MCS的比较
2.3 踝关节临床功能指标比较两组患者术前Barid-Jackson踝关节评分进行比较,差异无统计学意义(P>0.05)。与术前进行比较,两组患者在术后 1个月和术后1 a随访时Barid-Jackson踝关节评分升高(P<0.05)。与未修复组患者进行比较,修复组患者在术后1个月时Barid-Jackson踝关节评分、最大跖屈和最大背伸度数升高(P<0.05)。见表3、图2~3。

表3 两组患者踝关节临床功能指标比较

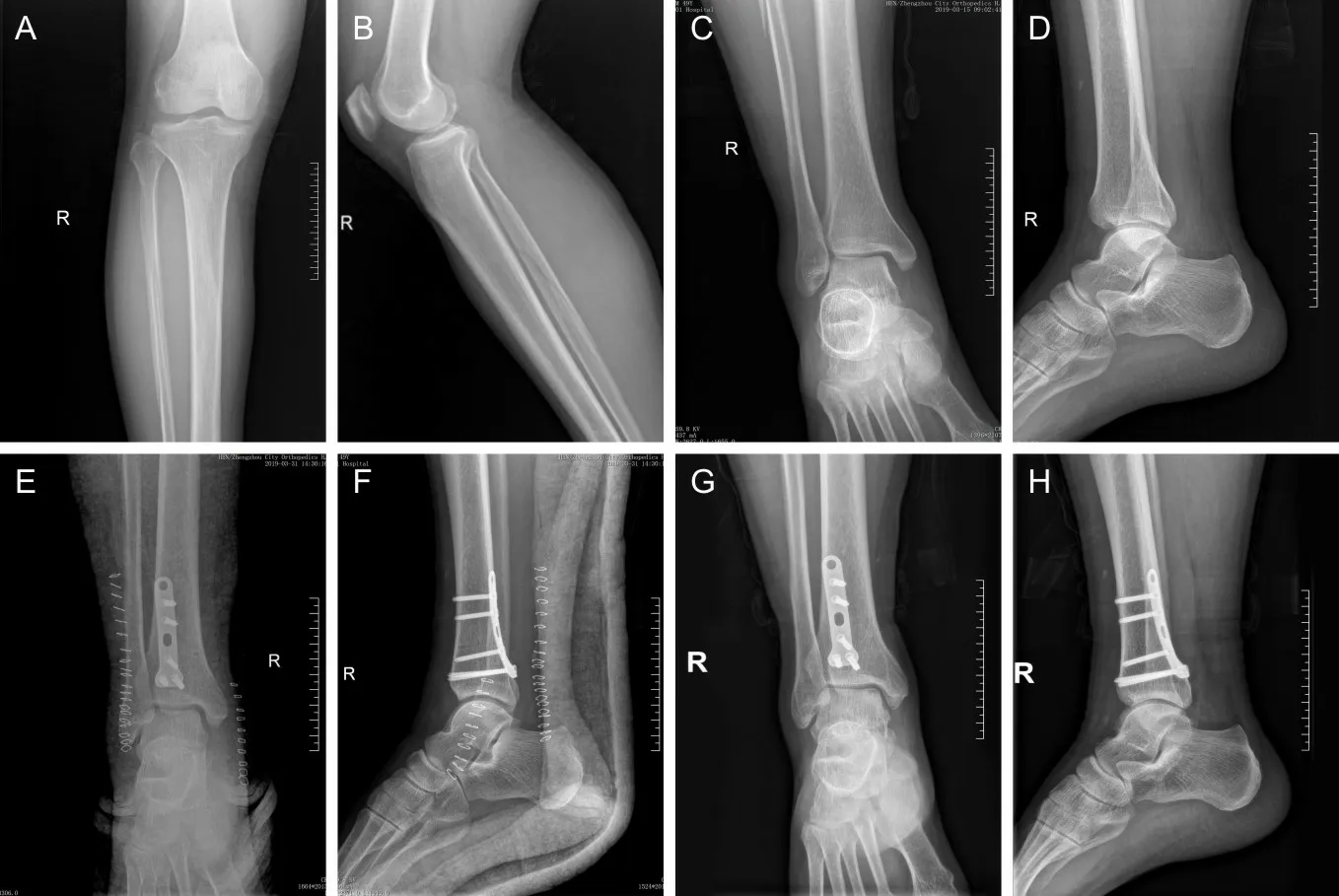
男性患者,35岁,摔伤致左踝关节疼痛伴活动受限,术前小腿上段正侧位(A、B)及踝关节正侧位(C、D)显示腓骨近端骨折,踝关节下胫腓联合分离,内侧间隙增宽。术中三角韧带断裂采用铆钉修复,下胫腓联合损伤复位后采用2枚下胫腓联合螺钉固定,术后1个月踝关节正侧位(E、F)显示下胫腓联合复位固定良好,内侧间隙恢复正常。术后1 a踝关节正侧位(G、H)显示下胫腓联合复位固定良好,内侧间隙正常。
男性患者,49岁,摔伤致右踝关节疼痛伴活动受限,术前小腿上段正侧位(A、B)及踝关节正侧位(C、D)显示腓骨近端骨折,踝关节下胫腓联合分离,内侧间隙增宽。术中三角韧带断裂采用铆钉修复,后踝骨折复位后采用钛板固定,术后1个月踝关节正侧位(E、F)显示下胫腓联合复位固定良好,内侧间隙恢复正常。术后1 a踝关节正侧位(G、H)显示下胫腓联合复位固定良好,内侧间隙正常。
2.4 术后并发症修复组1例患者术后1 a出现踝关节创伤性关节炎、关节不稳和疼痛,确定为手术失败,进行踝关节融合手术(见图4)。2例患者出现踝关节创伤性关节炎,但下胫腓间隙正常,关节功能正常;1例未进行下胫腓固定的MFF患者术后1周复查X线显示MCS大于正常值,进行下胫腓联合固定,术后复查显示MCS正常,踝关节功能正常(见图5)。未修复组2例患者出现MCS大于正常值,但踝关节功能正常,末次随访时复查表现踝关节创伤性关节炎,进行对症治疗。
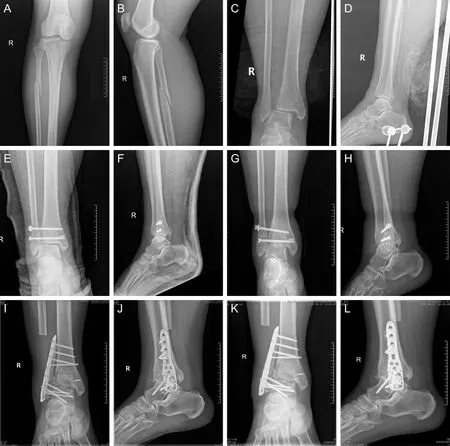
女性患者,46岁,扭伤致右踝关节疼痛伴活动受限,术前小腿上段正侧位(A、B)及踝关节正侧位(C、D)显示腓骨近端骨折,踝关节下胫腓联合分离,内侧间隙增宽,踝关节脱位。术中三角韧带断裂采用铆钉修复,下胫腓联合损伤复位后采用2枚位置螺钉固定,后踝PITFL撕脱骨折未处理,术后1个月踝关节正侧位(E、F)显示腓骨远端似乎旋转和短缩,内侧间隙似乎正常。术后1 a踝关节正侧位(G、H)显示内侧间隙增宽,下胫腓联合位置螺钉松动,踝关节半脱位,踝关节创伤性关节炎继发疼痛。遂进行胫距关节融合,第二次手术后1个月(I、J)和术后1 a(K、L)显示踝关节稳定性良好。
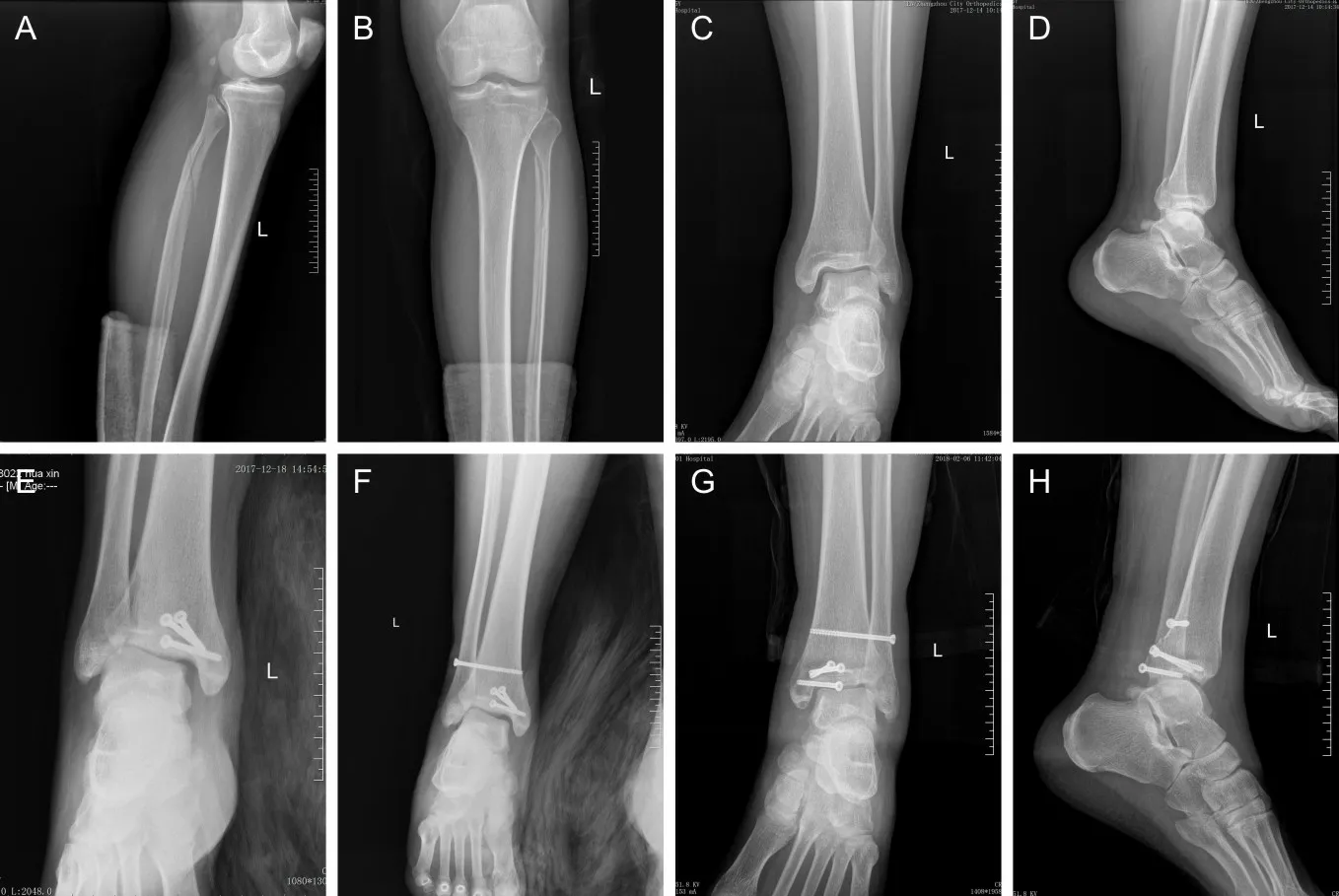
男性患者,45岁,摔伤致左踝关节疼痛伴活动受限,术前胫腓正侧位(A、B)及踝关节正侧位(C、D)显示腓骨近端骨折,后踝骨折。术中后踝骨折复位后采用螺钉固定,术后1周(E)显示内侧间隙大于正常值,踝关节半脱位;二次手术下胫腓损伤复位后采用1枚位置螺钉固定后显示下胫腓联合复位固定良好,内侧间隙恢复正常(F)。术后1 a踝关节正侧位(G、H)显示下胫腓联合复位固定良好,内侧间隙正常。
2.5 住院时间和住院费用54例MFF患者住院时间(10.02±1.60)d,修复组患者住院时间(10.07±1.22)d,未修复组患者住院时间(9.96±1.97)d,两组患者住院时间进行比较,差异无统计学意义(t=0.240,P=0.812)。54例MFF患者总住院费用(1.44±0.43)万元,修复组患者总住院费用(1.81±0.18)万元,未修复组患者总住院费用(1.02±0.16)万元,两组患者总住院费用进行比较,差异有统计学意义(t=16.755,P<0.001)。
3 讨论
MFF治疗的目的是解剖复位患肢腓骨在胫骨腓切迹内的位置,即恢复腓骨的长度、力线和旋转,修复内踝和外踝结构,保持踝关节稳定性,避免后期创伤性关节炎的发生[12]。研究表明,MFF患者表现为下胫腓前韧带和骨间膜韧带损伤[13]。对于MFF中不稳定下胫腓联合损伤的治疗,通常采用1~2枚下胫腓联合螺钉进行多皮质固定,防止踝关节不稳、创伤性关节炎和慢性疼痛的发生[14]。也有文献报道,下胫腓联合损伤在取得腓骨解剖复位的前提下,只进行石膏固定,定期复查踝关节,显示踝关节功能恢复良好,远期没有出现创伤性关节炎、踝关节疼痛、关节不稳等并发症,但患者踝关节功能恢复到受伤前水平比手术干预患者时间较长[5]。因此,MFF中下胫腓联合损伤在取得腓骨解剖复位的前提下是否都需要手术修复却没有一致的意见[15]。踝关节正位X线片上,下胫腓联合间隙正常显示TCS 6 mm、TOL 6 mm和MCS 4 mm;下胫腓联合间隙分离显示TCS 6 mm、TOL 6 mm和MCS 4 mm[10]。与未修复组患者进行比较,修复组患者在术后1个月和术后1 a随访时TCS和MCS降低,TOL升高,但TCS、MCS和TOL都在正常范围之内。本研究表明,术后1个月,修复组患者踝关节功能、最大跖屈和背伸角度较未修复组患者升高,在术后1 a随访时,两组患者踝关节功能、最大跖屈和背伸角度差异无统计学意义。术后1个月,两组患者去除石膏检查踝关节功能,未修复组患者往往担心踝关节愈合情况,抗拒踝关节跖屈背伸功能检查,导致患者踝关节跖屈和背伸度数小于修复组患者。修复组患者术后1个月,下胫腓螺钉还没有取出,下胫腓螺钉会影响患者踝关节功能和跖屈背伸度数[16],但临床医生往往可以大胆得进行踝关节的检查,因此术后1个月,修复组患者踝关节功能、最大跖屈和背伸角度较未修复组患者升高。术后2~3月,修复组患者取出下胫腓螺钉,未修复组患者和修复组患者随着下胫腓前韧带损伤的瘢痕修复,下胫腓联合趋于稳定,因此,术后1 a随访时,两组患者踝关节功能、最大跖屈和背伸角度差异无统计学意义。这也可能解释了两组患者踝关节临床功能指标,术后1个月差异有统计学意义,长期随访无差别,影像学指标术后1个月和术后1 a都在正常范围之内,差异有统计学意义。
恢复腓骨在胫骨腓切迹内的解剖位置,修复内踝和后踝结构,保持踝关节的稳定性是MFF治疗原则[17]。根据踝关节损伤Lauge-Hansen分型[18],54例MFF患者中旋前-外旋Ⅲ度21例,旋前-外旋Ⅳ度33例。伴有踝关节脱位并下胫腓后韧带(posterior inferior tibiofibular ligament,PITFL)附着点撕脱骨折的1例旋前-外旋IV度MFF患者,下胫腓联合位置螺钉固定下胫腓联合损伤和铆钉修复内踝三角韧带撕裂,1 a后出现踝关节不稳和创伤性关节炎,最后行踝关节融合手术。对该患者术前和术后踝关节影像学检查进行分析发现,患者腓骨未得到解剖复位,导致腓骨短缩和旋转,力线异常,后踝PITFL韧带附着点撕脱骨折未进行螺钉固定,导致踝关节在患者负重的情况下出现不稳,最终引起踝关节创伤性关节炎和疼痛。腓骨远端旋转和缩短能显著影响踝穴的接触特性,导致踝关节创伤性关节炎的发生[19]。后踝结构稳定在踝关节损伤修复中同样发挥着重要作用。Gardner等[20]将10例尸体标本制成旋前外旋Ⅳ型、PITFL完整的踝关节骨折模型,以评估随机固定后踝或下胫腓联合损伤的实验结果,发现后踝骨折固定可以恢复70%的踝关节稳定性,下胫腓联合损伤复位固定可以恢复40%的踝关节稳定性。因此,腓骨的解剖复位和后踝稳定是治疗MFF患者的前提。
本研究对MFF患者手术并发症进行回顾性分析时发现,1例未进行下胫腓联合损伤固定的MFF患者术后1周X线检查显示MCS大于正常值,再次行下胫腓联合位置螺钉固定,MCS恢复正常,踝关节功能良好。未修复组2例患者末次随访时MCS大于正常值,出现踝关节创伤性关节炎,但踝关节功能良好。末次随访时,两组患者踝关节功能比较差异无统计学意义,但未修复组患者术后踝关节创伤性关节炎的发生率较高,随着患者年龄增长,如此高的创伤性关节炎会对患者生活产生长期影响。因此,对MFF患者下胫腓联合损伤建议进行手术治疗,减少踝关节创伤性关节炎的发生。因为下胫腓螺钉和手术存在,修复组患者总治疗费用较未修复组患者升高,但考虑到患者早期可以获得踝关节稳定,能降低术后创伤性关节炎等并发症的发生率,因此患者往往考虑进行手术治疗,同时手术治疗也不增加患者的住院时间。
本研究的局限性,样本量相对较小,根据踝关节损伤Lauge-Hansen分型[18],旋前-外旋Ⅲ度患者较少,因此两组患者不同Lauge-Hansen分型临床疗效之间不能进行统计学分析比较;TCS、TOL和MCS与复位不良率和手术失败率之间相关性仍不清楚。因此,后续需要在样本量充足的情况下分析不同Lauge-Hansen分型与治疗方式之间的临床疗效和TCS、TOL、MCS与复位不良率和手术失败率之间相关性。上述回顾性分析研究表明,腓骨的解剖复位和后踝稳定是MFF下胫腓联合损伤修复的前提。在恢复腓骨的长度、旋转和力线,保持腓骨在胫骨腓切迹内的解剖位置和后踝稳定的情况下,下胫腓联合损伤根据损伤具体情况,可以采用手术修复或不修复策略,都能取得良好的临床效果,但手术修复MFF下胫腓联合损伤可以提高患者早期踝关节功能,降低术后踝关节并发症的发生率。

