一针式皮下隧道穿刺法在改良型三向瓣膜中长导管中的应用
陈晓明 陈雪花 魏存 刘玉平 李金梅
神经外科患者通常病情危重,治疗周期长。中等长度导管(MC)又称为中线导管或中长导管,是一条8~25 cm 的外周静脉通路装置,通常从上臂肘部贵要静脉、头静脉或肘正中静脉置入,导管尖端位置在腋窝水平或肩下部[1],适用于预期静脉治疗1~4 周的患者[2],具有材质柔软,减少反复穿刺、长期使用、输液种类广泛、并发症少等优点[3-4],且相较于中心静脉导管(CVC)、经外周置入中心静脉导管(PICC)而言,中长导管发生感染、血栓形成等并发症的概率更低[5-8]。研究证明,通过建立皮下隧道,可明显降低中长导管移位及堵塞的发生率,同时可降低血栓性静脉炎、感染、出血等并发症的发生[9-11]。目前中长导管的置入方式普遍采取常规改良版赛丁格技术进行穿刺,为降低并发症,减轻患者痛苦,提供安全的输液治疗,我科自2021年2 月起采用一针式皮下隧道穿刺法进行改良型三向瓣膜中长导管的置入,现总结如下。
1 对象与方法
1.1 研究对象
选取2021 年2 月—2022 年2 月需置改良型三向瓣膜中长导管的神经外科重症患者80 例为研究对象,纳入条件:①预计静脉输液时间≥7 d;②患者及家属知晓本研究并签署知情同意书;③血常规及凝血功能等血象检查基本正常。排除条件:①合并免疫功能障碍或全身感染者;②穿刺处骨折、破损、肿胀或插管途径有感染者;③有血栓形成史或血管外科手术史者;④血常规及凝血功能等血象检查严重异常者;⑤对导管材质有过敏史者。按照组间基本特征具有可比性的原则分为观察组与对照组,每组40 例。观察组男24 例,女16例;平均年龄55.37±4.14 岁;体质指数(BMI)为22.91±6.74;穿刺贵要静脉34 例,其他静脉6 例。对照组男21 例,女19 例;平均年龄57.66±5.98 岁;BMI 为23.57±2.27;穿刺贵要静脉31 例,其他静脉9 例。两组患者基本资料比较差异无统计学意义(P>0.05)。
1.2 穿刺方法
1.2.1 对照组 采用常规改良版赛丁格技术穿刺法进行置管。①用物为中长导管,使用舒贝康改良型三向瓣膜中等长度导管(一次性使用PICC),导管型号为4 Fr,长度为30 cm,流量为12 ml/min。② 建立无菌屏障,皮肤消毒,选择合适的导针器固定穿刺针。③一手固定探头,另一手穿刺,见回血后置入导丝并撤出穿刺针。④将穿刺鞘沿导丝送入静脉,并撤除导引鞘和导丝。⑤将导管从穿刺鞘内缓慢送入静脉,直至导管尖端位于锁骨下静脉处。⑥撤出并撕裂穿刺鞘,抽回血确认置管成功,连接正压接头,冲封管。
1.2.2 观察组 在对照组的基础上,采用一针式皮下隧道穿刺法进行置管:①使用血管超声仪评估皮肤穿刺点至静脉穿刺点的血管走向、瓣膜、横断面等情况。②选择皮肤穿刺点进行标记,在穿刺点近心端2~4 cm 处选择静脉穿刺点再次标记,皮下隧道即皮肤穿刺点至静脉穿刺点的长度。③建立无菌屏障,消毒皮肤,注射器抽取利多卡因后连接穿刺针,以5°~10°从皮肤穿刺点边麻醉、边潜行至静脉穿刺点。④取下注射器,根据血管深度抬高进针角度,在超声引导下,准确刺入血管,见回血后置入导丝并撤出穿刺针。⑤继续行改良版赛丁格技术置入中长导管。
1.3 评价指标
1.3.1 一针穿刺成功率、穿刺时间 穿刺时间对照组为从消毒后用导针器固定穿刺针开始计时,至成功送入导丝为止;观察组从注射器抽取利多卡因后连接穿刺针开始计时至成功送入导丝为止。
1.3.2 并发症发生率
(1)静脉炎:沿静脉走向出现条索状红线,局部组织红、肿、热、痛。
(2)渗出率:穿刺侧肢体局部肿胀疼痛,输注速度改变的发生率。
(3)管道移位:带管期间,导管从穿刺点处滑出距离≥0.5 cm。
(4)导管相关性血流感染:经外周静脉抽取血液培养至少1 次结果阳性或真菌血症,同时伴有感染症状,且除中长导管外,无其他明显的血行相关性血流感染源。
(5)堵管率:导管流量为12 ml/min,按照静脉点滴数为15 或20 滴计算,中长导管最大流速为180~240 滴/min,最大流速如低于此标准,则为不同程度的导管堵塞。
(6)静脉血栓:由中长导管置入引发,经超声检测证实的静脉血栓[12]。
(7)穿刺点渗血:术后24 h 更换敷料,敷料干燥为无渗血;被血液浸湿面积小于1/2 为少量渗血;大于1/2 但未全部浸湿为中量渗血;敷料全部浸湿或渗出敷料外为大量渗血[13]。
1.4 数据分析方法
采用SPSS 24.0 统计学软件进行数据处理,计量资料以“均数±标准差”表示,方差不齐时组间均数比较采用t’检验;计数资料计算百分率,组间率的比较采用χ2检验。P<0.05 为差异有统计学意义。
2 结果
2.1 两组患者一针穿刺成功率和穿刺时间比较
对照组和观察组的一针穿刺成功率、穿刺时间比较差异无统计学意义(P>0.05)。见表1。
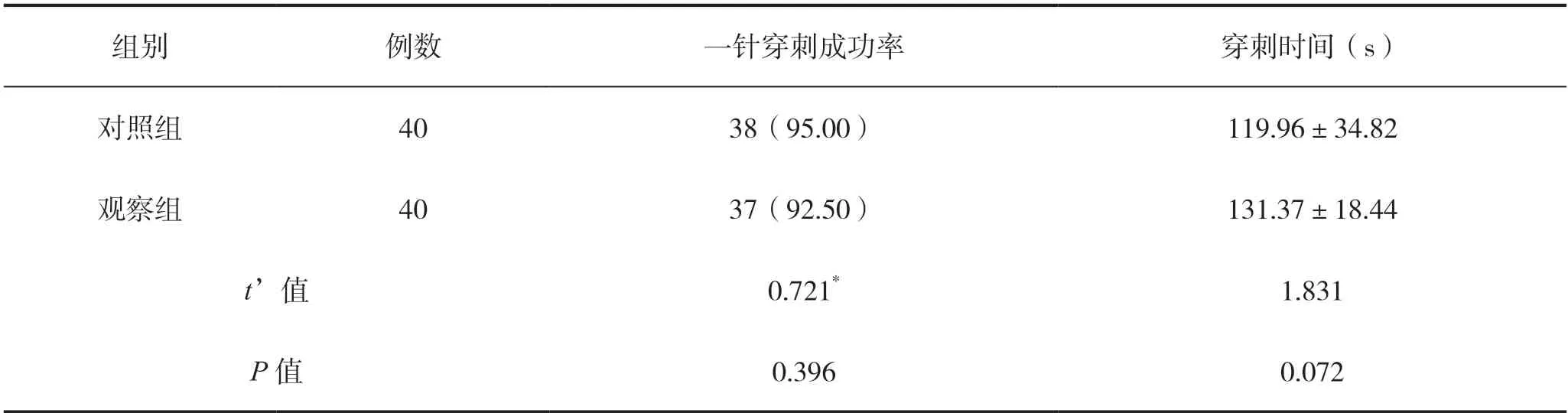
表1 两组患者穿刺结果比较
2.2 两组患者并发症发生率比较
两组患者置管后28 d 内均无静脉炎、渗出和导管相关性血流感染发生。观察组并发症发生率低于对照组,差异有统计学意义(P<0.05)。见表2。

表2 两组患者并发症发生率比较
3 讨论
3.1 一针式皮下隧道穿刺法对穿刺成功率无明显影响
目前临床上常用的中长导管穿刺法为改良塞丁格穿刺技术,即在超声引导下,直视血管横断面并在血管上方直接刺入皮肤及血管的穿刺技术。而一针式皮下隧道穿刺法中,穿刺针需要先在皮下潜行2~4 cm 再进行静脉穿刺,两者穿刺方法虽然不同,但置管成功率相似,从表1 可以看出,两组患者一针穿刺成功率分别为95.00%和92.50%,差异无统计学意义。使用皮下隧道穿刺法进行置管时,潜行的皮下隧道具体长度为多少,需要综合考虑置入血管的深度、皮下组织厚度、进针角度、深度等因素来进行综合判断和设计[14],这就要求操作者要熟练应用超声,熟悉上臂静脉解剖,且手眼配合技术较高,置管人员不仅要有中长导管置管资质,更要选择高年资、经验丰富的静脉治疗专科护士来进行置管。
3.2 一针式皮下隧道穿刺法可降低导管移位率的发生
中长导管的材质通常为聚氨酯或硅胶,质地柔软,且导管末端为正压接头,神经外科重症患者多伴有不同程度的谵妄或躁动,容易造成导管移位,而导管移位后尖端位置发生改变,这和导管堵塞的发生率息息相关[15]。本研究显示,对照组发生导管移位4 例,观察组未发生导管移位,说明一针式皮下隧道穿刺法可降低导管移位率的发生,结果与李承文等[16]、胡桂菊等[17]学者的研究相一致。其原因可能是因为隧道处的皮肤产生弹性回缩力,增加了对导管的固定作用,从而减少了导管移位的发生。屈媛媛等[18]、陶新茹等[19]的研究表明,使用思乐扣等移动导管夹,在无张力贴膜外使用蝶形胶布进行固定,也可以降低导管移位和脱管的发生,但导管维护成本较高,且固定时操作较复杂。本研究中对照组患者导管移位发生率较高,达10%,而观察组未发生导管移位,也可能与样本量过少有关,今后的研究还需扩大样本量进行分析,以确保结果的可靠性。
3.3 一针式皮下隧道穿刺法可降低置管并发症的发生率
本研究中,对照组发生堵管2 例,观察组发生1 例堵管,临床表现为无法抽出回血,经处理后均可以正常使用;对照组发生静脉血栓1 例,观察组无静脉血栓发生,两组堵管与静脉血栓发生例数均较少,差异无统计学意义,与其他相关学者研究的结果不同[9]。两组患者均未发生静脉炎和渗出,可能与样本量少、使用三向瓣膜导管、导管尖端位于锁骨下静脉及规范的冲封管操作有关,研究证明,导管尖端跨越肩锁关节、位于锁骨下静脉可降低静脉炎、堵管等并发症的发生[20],本研究中所有导管尖端均置于锁骨下静脉,28 d 内两组患者未发生静脉炎。远端有瓣膜装置设计的三向瓣膜导管、规范的导管维护可避免血液或空气进入导管系统形成栓塞,降低并发症的发生[21]。
传统中长导管使用的改良塞丁格技术,由于血管和皮肤穿刺点位置相同,穿刺针退出后容易发生渗血[22],而隧道穿刺法可在皮下形成隧道,导管出口和血管穿刺点有效错开,形成安全距离,同时,皮下隧道局部的皮肤组织会压迫血管穿刺点,从而有效降低渗血发生率[23-24],本研究中穿刺点渗血发生例数虽然减少,但两组比较差异无统计学意义。两组患者均无导管相关性血流感染发生,说明对于中长导管来说,一针式皮下隧道穿刺法对导管血流相关感染的影响较小,但不排除样本量较少的影响。由表2 可以看出,一针式皮下隧道穿刺法总并发症发生率为5.00%,与王艾君[3]的4.8%结果相一致,可以降低并发症的发生率。
3.4 中长导管应用于神经外科的医学效益和经济效益分析
神经外科烦躁及意识不清的患者较多,住院周期长,静脉输液方式的选择对患者的治疗及护理安全起着极其重要的作用。研究显示,神经外科中外周静脉留置针(PIV)治疗时间最长2.5 d,平均时间1.95 d;PICC 导管留置时间可达1 年,神经外科患者使用时间最长50 d,平均25.90 d[25],且经多位学者研究证实,PICC 及CVC 导管血流感染明显多于中长导管[26],神经外科重症患者治疗周期一般为2 周~2 个月,外周静脉留置针远远无法满足临床需求,而PICC 价格昂贵,国外研究证实应用中长导管后成本效益提高[27]。中长导管在神经外科静脉治疗中具有明显优势,可以减少反复穿刺,减少并发症的发生,减少护理工作量,在神经外科静脉治疗中具有广阔的应用前景。
综上所述,采用一针式皮下隧道穿刺法置入改良三向瓣膜中长导管,导管尖端达锁骨下静脉,可以减少并发症的发生,降低维护成本,减轻患者经济负担,节约医疗成本。但本次研究样本量较少,存在一定的局限性,仍需扩大样本量进行调查分析。

