酸枣仁汤合小柴胡汤联合甲巯咪唑治疗甲状腺功能亢进症的临床研究
刘福华
(庄河市中医医院内分泌科,辽宁 大连,116400)
甲状腺功能亢进症(甲亢)是指因甲状腺激素分泌过多致使交感神经系统兴奋性增强以及代谢亢进的一系列综合征,患者表现为基础代谢升高、自主神经系统失常以及甲状腺肿大等[1]。西医认为,引发甲亢的原因包括免疫反应、遗传因素、精神心理因素等,手术以及药物是甲亢患者主要的治疗措施,最常见的是给予患者抗甲状腺药物,如甲巯咪唑、他巴唑、丙基硫氧嘧啶等,短时间内可得到一定疗效,但长期效果并不尽如人意,易出现多种不良反应[2-3]。手术治疗也是甲亢常用的治疗措施,常规术前准备后,将患者双侧大部分甲状腺切除,也有研究采用甲状腺次全切除术治疗后甲亢复发患者,结果发现手术治疗有效缓解了病情,且术后复发率较低,疗效尚可,但难以避免术中创伤及术后瘢痕的形成,同时手术治疗对甲状腺功能的远期影响有待进一步研究分析[4-5]。中医认为甲亢主要由饮食、情志内伤、水土失宜导致,同先天体质也存在一定关系,致病因素在于气、痰、瘀壅结[6]。中医药在甲亢治疗上具有独特的优势,小柴胡汤可和解少阳,酸枣仁汤可清热除烦、养血安神,两者合用可舒缓气机、镇静解热。本研究采用酸枣仁汤合小柴胡汤+甲巯咪唑对甲亢患者进行治疗,现将研究内容总结报道如下。
1 资料与方法
1.1 一般资料
纳入2019年1月~2020年8月庄河市中医医院收治的甲亢患者60 例,以随机数表法均分为两组,每组30 例。甲组,男10 例,女20 例;年龄20~58 岁,平均年龄(37.52±5.22)岁;病程1~8年,平均病程(4.25±0.62)年。乙组,男9 例,女21 例;年龄21~59 岁,平均年龄(37.48±5.30)岁;病程1~9年,平均病程(4.30±0.58)年。两组一般资料比较,差异无统计学意义(P>0.05),具有可比性。所有患者对研究知情同意,并且签署了知情同意书。本研究经庄河市中医医院医学伦理委员会批准。
1.2 纳入与排除标准
纳入标准:满足以下中西医甲亢诊断标准的患者。①西医诊断标准。血清游离碘甲状腺原氨酸>10 pmol/L、游离甲状腺素>30 pmol/L,或血清TT3>3.0 npmol/L、T4>155 npmol/L、促甲状腺激素<0.5 mU/L[7]。②中医诊断标准。肝郁气滞证,颈前喉结两旁结块肿大,质地柔软,目胀,喜太息,胸胁胀痛,舌淡红,苔白,脉弦[8]。
排除标准:①对研究用药过敏的患者;②因其他疾病导致高代谢证候群的患者;③心、肝、肾功能不全的患者;④恶性肿瘤患者;⑤处于哺乳期或者妊娠期的患者。
1.3 方法
两组患者入院后均接受甲状腺功能等常规检查,医师结合患者病情特点确定治疗方案。本研究中患者均为轻症,采用抗甲状腺药物及中药综合治疗。乙组给予甲巯咪唑治疗:用药前患者均未服用碘剂,确认无药物过敏,口服甲巯咪唑片(生产企业:天津天药药业股份有限公司,国药准字H12020700),10 mg/次,3 次/d。患者症状减轻后,5 mg/次,2 次/d。如用药后合并粒细胞缺乏及肝炎相关症状,需及时停止服用甲巯咪唑片。
甲组在乙组基础上加酸枣仁汤合小柴胡汤治疗:生姜10 g、法半夏10 g、黄芩15 g、炒酸枣仁30 g、茯苓15 g、知母15 g、党参12 g、川芎12 g、炙甘草6 g、柴胡25 g、大枣6 枚。随症加减:肢体颤动、手抖者加钩藤15 g;心悸者加丹参20 g、龙骨15 g、牡蛎10 g;疲乏者加党参20 g、黄芪10 g。将药物冷水浸泡约35 min,之后大火烧开,小火煎煮,取300 mL 的汤汁,分早晚温服。乙组与甲组均持续治疗半年。
两组患者用药期间,医师需持续监测其病情变化情况,告知患者定期到院复查甲状腺功能,如临床症状改善效果不佳或合并严重药物不良反应,需及时停药或调整药物种类及用量。甲亢患者基础代谢显著增强,因此需告知患者日常饮食中增加热量、维生素、蛋白质及矿物质摄入量,避免摄入咖啡及浓茶等刺激性较强的饮品,严格控制日常饮食碘摄入量。
1.4 观察指标
①在两组治疗后,统计肝功能损害(肝酶升高、肝坏死、肝炎等)、白细胞减少、胃肠道反应、药物性皮疹等不良反应发生情况。不良反应发生率=(肝功能损害+白细胞减少+胃肠道反应+药物性皮疹)例数/总例数×100%。②比较两组患者的游离四碘甲状腺原氨酸(FT4)、总甲状腺素(TT4)、总三碘甲状腺原氨酸(TT3)、游离三碘甲状腺原氨酸(FT3)等指标。③比较两组临床疗效。恶热多汗、颈前肿大等显著改善,甲状腺功能指标正常是显效;恶热多汗、颈前肿大等改善,甲状腺功能指标明显改善是有效;恶热多汗、颈前肿大、甲状腺功能指标等未改善是无效[3]。治疗总有效率=(有效+显效)例数/总例数×100%。④依据《中药新药临床指导原则》中相关标准比较两组中医证候积分,主要中医证候积分选择心悸、能食、怕热、多汗、消瘦、乏力、心烦、手抖8 个证候,其中心悸、能食、怕热为主证,轻度2 分,中度4 分,重度6 分,其余轻度1 分、中度2 分、重度3 分。
1.5 统计学分析
采用SPSS 23.0 软件对数据进行分析处理,计量资料用(±s)表示,比较行t 检验;计数资料用[n(%)]表示,比较行χ2检验。若P<0.05 则表示差异有统计学意义。
2 结果
2.1 两组不良反应比较
乙组总不良反应率为20.00%,甲组总不良反应率为3.33%,乙组总不良反应率高于甲组(P<0.05)。见表1。

表1 两组不良反应比较 [n(%)]
2.2 两组疗效比较
乙组治疗总有效率为73.33%,甲组治疗总有效率为93.33%,乙组治疗总有效率低于甲组(P<0.05)。见表2。

表2 两组疗效比较 [n(%)]
2.3 两组甲状腺功能指标比较
两组干预前FT4、TT4、TT3、FT3水平比较差异无统计学意义(P>0.05);两组干预后FT4、TT4、TT3、FT3水平低于干预前(P<0.05);干预后甲组FT4、TT4、TT3、FT3水平低于乙组(P<0.05)。见表3。
表3 两组甲状腺功能指标比较 (±s,pmol/L)
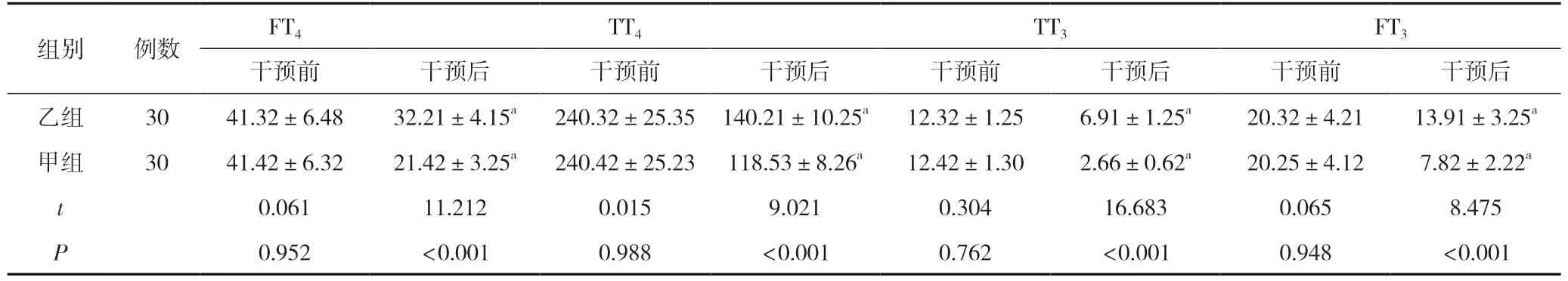
表3 两组甲状腺功能指标比较 (±s,pmol/L)
注:与同组干预前比较,aP<0.05。
组别例数FT4TT4TT3FT3干预前干预后干预前干预后干预前干预后干预前干预后乙组3041.32±6.4832.21±4.15a240.32±25.35 140.21±10.25a12.32±1.256.91±1.25a20.32±4.2113.91±3.25a甲组3041.42±6.3221.42±3.25a240.42±25.23 118.53±8.26a12.42±1.302.66±0.62a20.25±4.127.82±2.22a t 0.06111.2120.0159.0210.30416.6830.0658.475 P 0.952<0.0010.988<0.0010.762<0.0010.948<0.001
2.4 两组中医证候积分比较
甲组心悸、能食、怕热、多汗、消瘦、乏力、心烦、手抖证候积分低于乙组(P<0.05)。见表4。
表4 两组中医证候积分比较 (±s,分)

表4 两组中医证候积分比较 (±s,分)
?
3 讨论
临床治疗甲亢最常运用的是西药,西药治疗短期内患者症状得到了一定程度控制,但往往需要较长的用药周期,不良反应多、复发率高问题难以避免[9-10]。抗甲状腺药物长期使用会有多种不良反应,降低服药依从性,进而影响疗效[11]。抗甲状腺药物作用机制为对甲状腺内合成甲状腺激素的重要催化物合成产生了抑制作用,阻碍了甲状腺激素的合成。
研究发现,西医抗甲状腺药物联合中医辨证治疗能够发挥中西医的治疗优势,对于促进康复、减少不良反应、防止病情复发等均有重要价值[12-13]。在中医学上,甲亢属瘿病范畴,患者主要表现是多汗、心悸、烦躁易怒等,属于阴虚火旺证。病机主要是肝气郁结、阴虚火旺,所以,该病治疗以泻火祛瘀、清肝解郁为主[14]。
本研究给予患者酸枣仁汤合小柴胡汤治疗,酸枣仁可宁心、养肝、敛汗、安神;柴胡可退热截疟、疏肝解郁;黄芩可祛湿热、泻实火;知母可润燥滑肠、滋阴降火;茯苓可宁心健脾、利水渗湿;党参可健脾补气;川芎可行肝血、辛散温通、中开郁结、下调经水;生姜可回阳通脉、止咳祛痰、祛湿消痞;甘草可益气补血;半夏可消痞散结、燥湿化痰;大枣可养血安神、补中益气,且缓和药性[15-16]。上述诸药配伍,可养血安神、泻火除烦、清肝解郁。
本研究结果显示,乙组不良反应总发生率高于甲组(P<0.05)。分析原因:中药不良反应较少,安全性高。乙组治疗总有效率低于甲组(P<0.05)。分析原因:中药治疗可标本兼顾,与西药配合应用能提高治疗效果。甲组干预后FT4、TT4、TT3、FT3水平低于乙组(P<0.05)。分析原因:小柴胡汤可泻火除烦、清肝解郁[17-18];酸枣仁汤可保持充足睡眠、镇静安神、预防惊吓,且可降低TT4、TT3水平,从而改善甲状腺功能。甲组心悸、能食、怕热、多汗、消瘦、乏力、心烦、手抖证候积分低于乙组(P<0.05)。分析原因:酸枣仁汤合小柴胡汤可抗炎、解热镇痛、抗病毒,并可改善甲亢患者的症状[19]。杨彩霞[20]的研究中,给予48 例甲亢患者甲巯咪唑治疗(对照组),48 例患者在对照组的基础上联合酸枣仁汤合小柴胡汤治疗(观察组),结果显示对照组总有效率(85.42%)低于观察组(91.67%),差异有统计学意义(P<0.05);对照组不良反应发生率(20.83%)高于观察组(4.17%),差异有统计学意义(P<0.05)。与本研究的结果基本一致,均证实了酸枣仁汤合小柴胡汤在甲亢患者的治疗中存在重要的作用,值得应用。
综上所述,在甲亢患者的治疗中,联合酸枣仁汤合小柴胡汤治疗可提高疗效和安全性,且可显著改善甲状腺功能。本研究患者样本不足,未来应扩大样本,进一步验证酸枣仁汤合小柴胡汤联合甲巯咪唑对于甲亢患者的治疗效果。

