罕见Ael亚型的血清学和基因序列分析①
刘凤霞 李国才 周鸣(中南大学湘雅三医院输血科,长沙 410013)
KARL LANDSTEINER发现了人类第一个血型系统——ABO,从而打开了血库之门[1]。这标志着不同个体红细胞膜上红细胞抗原唯一性的概念的开始。ABO血型系统至今仍是输血医学中最重要的血型系统。A101和B101为ABO基因的两个等位基因,分别编码A糖基转移酶和B糖基转移酶。两者在编码区仅有7个核苷酸存在差异,导致4个不同的氨基酸残基。A型个体表达A糖基转移酶将UDP-GalNAc分子上的GalNAc基团催化转移至H前体糖蛋白从而形成A抗原;而B型个体表达B糖基转移酶将从UDP-Ga1分子上的Gal基团催化转移至H前体糖蛋白从而形成B抗原[1]。ABO基因位于第9号染色体,由7个外显子组成,跨越约19.5 kb的基因组DNA[2]。最后两个外显子(6和7)编码ABO糖基转移酶类的催化结构区域,大多数编码序列在7号外显子上。开放阅读框最大的部分位于6、7号外显子[3]。一系列遗传突变,包括替换、剪接位点突变、碱基插入、缺失和杂交等位基因,可能影响A或B糖基转移酶(GT)活性,导致ABO表型表达变化[4]。ABO基因型的复杂性是由于ABO血型基因位点的显著多样性。常见的等位基因之间的重组或基因转换可能会杂交产生意想不到的ABO表型。检索血型抗原基因突变数据库发现,ABO血型基因大部分突变位点位于外显子6和7,占77%[5]。ABO亚型是糖基转移酶执行糖化功能的酶动力学差异造成的[6]。对1例Ael亚型献血者进行全面分析,发现其存在新的基因突变,结合其血清学特点探讨Ael亚型鉴定策略。
1 材料与方法
1.1 材料
1.1.1 标本来源2021年3月1例ABO正反定型不符的血液标本由中南大学湘雅三医院提供。
1.1.2 试剂与仪器抗-A、抗-B单克隆血型试剂(北京金豪制药股份有限责任公司);ABO血型反定型标准红细胞(江苏力博医药生物技术有限责任公司);抗-H抗体(荷兰sanquin公司);抗-A,B抗体、核酸提取试剂盒、人类红细胞ABO血型基因分型荧光PCR法试剂盒(江苏中济万泰生物医药有限责任公司);Glycosyhransferase Activity Kit(美 国R&D公司);UDP-GalNAc、MUC-1(美国Sigma公司);人类红细胞ABO血型基因分型试剂盒、特异性引物(天津秀鹏生物技术有限公司);KA-2200血型血清专用离心机(日本久保田公司);ABI9700 PCR仪(美国ABI公司);荧光定量聚合酶链反应(PCR)检测系统FQD-96A(杭州博日科技有限公司);酶标仪(美国Thermo公司)。
1.2 方法
1.2.1 血型血清学检查根据文献[7]进行红细胞ABO血型正反定型检测、红细胞抗体筛查、H抗原检测、唾液中ABH血型物质测定试验和红细胞弱抗原吸收放散试验。
1.2.2 糖基转移酶活性测定根据文献[8]和Gly⁃cosyhransferase Activity Kit说明书绘制糖基转移酶活性测定标准曲线;以已知正常A型红细胞/血清作为对照和待测献血者的离体后2 h内红细胞/血清为检测对象,检测N-乙酰半乳糖胺基转移酶活性:供体为1 mmol/L的UDP-GalNAc,受体为0.4 mg/L的MUC-1;最后按本实验室标准曲线的转换因子(CF)通 过 公 式Specific Activty=S(吸 光 度A/μg)×CF(pmol/吸光度A)/Time(minutes)计算N-乙酰半乳糖胺基转移酶活性。
1.2.3 ABO血型基因分型PCR掺入染料法以荧光染料通过掺入DNA的扩增产物表示DNA扩增效果。扩增后进行熔解曲线分析。通过熔解曲线分析可确认目的产物是否被特异性扩增,以此判断ABO的等位基因。
1.2.3.1 全血DNA提取根据核酸提取试剂盒说明书提取该标本基因组DNA。
1.2.3.2 PCR扩增反应根据人类红细胞ABO血型基因分型试剂盒(荧光PCR法)说明书进行扩增和结果判读。
1.2.4 ABO血型基因测序 采用特异性引物对ABO基因的外显子1~7进行双链扩增,然后对扩增产物进行测序。使用ChromasPro Version软件1.2版本将结果与NCBI-dbRBC网站公布的序列比对,确定ABO基因的突变位点及类型。
2 结果
2.1 血型血清学检测结果
2.1.1 ABO血型正反定型结果及红细胞抗体筛查结果结果显示标本正定型为O型,反定型标本血清与B细胞凝集强度较强,为3+~4+,与A1型红细胞凝集强度较弱,为0~1+,提示ABO正反定型不符。反定型采用3个A型和3个O型献血者红细胞,结果无凝集。
2.1.2 H抗原检测选取健康成人O型红细胞做强阳性对照,A型红细胞做弱阳性对照,与献血者红细胞做H抗原检测结果显示,献血者红细胞与抗-H凝集强度明显强于健康成人A细胞,与O细胞凝集强度相当。
2.1.3 唾液中ABH血型物质测定结果献血者待检唾液与标化的抗体试剂中和后与A细胞反应有2+凝集,与B细胞反应有2+凝集,与O细胞反应无凝集;提示患者唾液中无A、B血型物质,只有H血型物质。
2.1.4 吸收放散试验结果采用单克隆抗-A进行吸收放散试验,末次洗液与健康成人O型红细胞、A型红细胞凝集反应均显示为阴性;放散液与O细胞凝集反应显示为阴性,但与A细胞凝集反应显示有凝集,且均为3+,提示该献血者红细胞表面存在弱A抗原。
2.2N-乙酰半乳糖胺基转移酶的试验结果采用Glycosyhransferase Activity Kit试剂盒检测该献血者红细胞和正常A红细胞上N-乙酰半乳糖胺基转移酶活性,发现献血者红细胞的N-乙酰半乳糖胺基转移酶活性为0。同时测定血浆中的N-乙酰半乳糖胺基转移酶活性,发现该献血者血浆中的N-乙酰半乳糖胺基转移酶活性亦为0。
2.3 ABO血型基因分型依据荧光PCR试剂盒结果分型表判读,该标本ABO血型基因分型为A/O02型(图1),蓝色框为内参,红色框为阳性条带。

图1 ABO血型基因分型结果Fig.1 ABO Blood group genotyping results
2.4 ABO测序结果(检测1~7外显子)根据NCBI网站提供的The Blood Group Antigen Gene Mutation Database综合结果判定(以A101为参考序列),该样本的测序结果(表1)为:ABO基因在A101/O02的基础上发生了239G>A的杂合突变(图2),且位于外显子5的最后一位,极可能导致RNA的可变剪接。该突变将导致ABO基因编码蛋白的第80位氨基酸由半胱氨酸(Cys)变成络氨酸(Tyr)。该突变并未被截止到2020年12月的dbRBC数据库收录。根据血清学结果推测,该突变可能位于A基因,影响了A抗原表达。同时,根据ISBT网站提供的Names for ABO(ISBT 001)blood group alleles v1.1 171023综合结果判定(以A101为参考序列),测序结果一致,在ISBT数据库中同样未收录239G>A的突变。

表1 1~7外显子的测序结果Tab.1 Sequencing results of exons 1~7
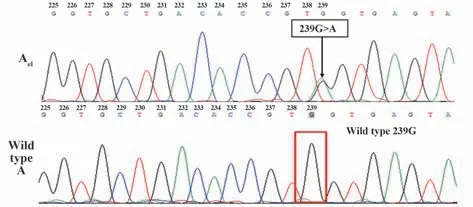
图2 ABO基因第5外显子测序结果(239G>A的突变)Fig.2 Sequencing results of the fifth exon of ABO gene(with mutations of 239G>A)
3 讨论
ABO血型系统是唯一具有正反定型的血型系统,又因具有强血型抗原性使其成为最为重要的血型系统。ABO亚型是指红细胞或分泌液(“分泌型”个体中)所含A或B抗原量不同的表型[3]。世界范围内有超过300个ABO亚型的等位基因报道[9-10]。大量亚型的原报道见于使用单克隆分型试剂常规检测ABO血型之前。如果使用常用的人源多克隆抗-A、抗-B和抗-A,B试剂,ABO亚型则表现为血清学反应性减弱。ABO亚型常常导致血型血清学的ABO血型正反定型不符。A亚型存在一个问题:如果一个Ax供者被误判成O型,输给一个O型患者,是有潜在危险的,因为O型患者有抗-A,B抗体,可凝集Ax红细胞并使其溶解,引起急性血管内溶血。因此对于A亚型的准确鉴定不仅能反映一个实验室的检测水平,同时对于输血安全也非常重要。
中国人群ABO亚型检出率为0.015%[11],比A2弱的亚型很少,大多通过ABO正反定型不符被发现。A亚型的特征包括:红细胞上A抗原位点减少(与人源多克隆抗-A试剂反应较弱或不凝集);不同程度地凝集人源抗-A、抗-B试剂[3];H抗原的高度变异性,导致与抗-H试剂反应增强;血清中是否存在抗-A1;可利用分泌型检测,吸收放散试验;分子生物学的进展使得检测红细胞上具有A或B抗原弱表达的许多亚型成为可能[12]。分子检测等将A型个体细分为A3、Ax、Aend、Ael等。其中Ael亚型为1种少见的A亚型,该亚型个体红细胞上的A抗原极少,仅为A1型的1/1 000。用单克隆抗血清检测不到A抗原,需要用人源抗血清吸收放散才能检出。研究显示ABO亚型个体中,吸收放散型亚型(Ael/Bel/AelB/ABel)的个体者占14%(11/77)[13-15]。Ael红细胞与抗-A或抗-A,B试剂不凝集。抗-A,B对弱的AB抗原的检测能力强于单克隆抗-A和抗-B,当亚型弱A/B抗原与单克隆抗-A和抗-B反应呈阴性时,常使用抗-A,B进行检测,但抗-A,B试剂检测红细胞上抗原并非常规用于ABO检测[16]。Ael只有通过吸收放散试验才可证实A抗原的存在,其个体血清或红细胞膜上检测 不 到A糖基转移 酶[17]。Ael遗传 自ABO位 点 上一个罕见的等位基因[17-18]。Ael型个体血清中通常含抗-A1抗体,与A1红细胞反应,有时产生抗-A,与A2红细胞反应[17]。Ael分泌型唾液中只含H物质。本文案例献血者使用常规血型血清学检测,正定型红细胞与单克隆抗-A、抗-B、抗-A,B试剂均无反应,只能通过吸收放散才能证实A抗原的存在,这是Ael的核心定义所在。另外,弱抗原吸收放散试验特别需要注意的是,越容易吸收到红细胞上的抗体越难从红细胞上放散下来。按放散液抗体的强度A1 弱A和弱B抗原的产生与分子水平的改变,如核酸替换、缺失、插入、剪切位点突变等相关,因此分子生物学手段,如PCR、基因测序,是鉴定ABO亚型的重要手段[19]。为进一步明确其类型,需要进行ABO血型基因分型和ABO基因测序分析。ABO基因的移码、插入、缺失突变、碱基替换等可能改变ABO基因表达或糖基转移酶活性,最终形成血型不同的亚型表型[20]。结合在ABO基因启动子上的转录因子调控糖基转移酶的表达和活性,形成A亚型或B亚型[21-22]。所有ABO抗原均源于单个ABO基因的突变,但只有3种高频率的特殊突变会直接改变表位结构,导致A、B或O特异性的改变。两种突变(替换)可改变酶的特异性,从α-3-N-乙酰半乳糖氨基转移酶(A酶)转变成α-3-D-半乳糖基转移酶(B酶)[3]。这些糖基转移酶类将1,3N-乙酰半乳糖胺(A)或1,3半乳糖(B)碳水化合物加至H糖链末端。第三种突变是指5'催化结构区域的缺失,导致移码和酶的失活,而H糖链未被改变[23]。不同糖类组成不同的A、B、O抗原或抗原表位。外显子6和7是产生ABO亚型基因突变的主要区域,因此目前大部分基因测序局限在外显子6和7。当血清学结果异常而外显子6和7测序正常时,为探索本例献血者抗原减弱的原因需要检测其他外显子是否存在突变。对外显子1~5进行测序,结果显示,ABO基因在A101/O02的基础上发生了239G>A的杂合突变,根据与野生型正常A的比对,该突变位于A基因5号外显子的最后一位碱基,将导致ABO基因编码蛋白的第80位氨基酸由Cys变成络氨酸Tyr,从而导致A抗原的功能或活性减弱。突变引起的蛋白质变化是ABO亚群的潜在原因[4]。但基因分型预测的血型表型最终还须结合血清学方法来验证,从而避免潜在的定型错误。ABO亚型是由血型血清学方法结合基因型所定义,因为ABO基因突变并不是决定红细胞表面A、B抗原数量的唯一因素。值得注意的是,仍存在一些A变异型与以上亚型的描述不符,因此ABO亚群背后巨大的遗传异质性已经非常明显[24]。后续会进一步对该献血者的父母和子女进行ABO血型相关检测以证实该突变的遗传性。 在输血相容性检测当中应特别注意患者的临床资料,许多导致异常血型的原因往往都可依据临床资料资料来排除,如年龄、移植史、用药史、诊断、输血史等,将血清学、基因测序、糖基转移酶检测与Ael亚型家谱研究相结合,有助于进一步了解A亚型的形成机制。ABO变异的分子基础在不同群体中具有特定特征。涉及ABO变异的最佳输血实践将是基于特定人群的数据和经验。氨基酸的变化对所编码的蛋白质具有不同的性质和显著的影响[4]。对于ABO亚型建议尽可能开展三代家系调查以确定其遗传性,为完善中国人群ABO亚型数据库奠定基础。

