单孔胸腔镜肺楔形切除术和单孔胸腔镜解剖性肺段切除术治疗早期肺癌的效果
宁光耀,陈 杨,夏万里,卢 晨,司盼盼,黄云龙,张仁泉 (.安徽医科大学第一附属医院普胸外科,安徽 合肥 300;.安徽医科大学第一附属医院中西医结合肿瘤科,安徽 合肥 300)
据GLOBOCAN 2020年发布的最新癌症统计,全球肺癌新发病例高达220万,占总体癌症发病的11.4%,肺癌死亡人数约179万,占总体癌症死亡的18.0%,是导致癌症死亡的首要原因[1]。肺叶切除及系统性淋巴结清扫是治疗肺癌的主要手术方案,但手术创伤大,术中出血较多,不利于术后恢复,严重影响患者术后生活质量[2]。近年来,随着人们健康意识的增强及医疗技术的不断发展,微创理念在医疗领域的应用受到重视,胸腔镜手术以其创伤小、恢复快、安全性高等优点在临床得到了广泛的推广,其中最受欢迎的是单孔胸腔镜手术,其较四孔法、三孔法及单操作孔法更符合微创及快速康复理念[3-4]。目前,胸腔镜下实施肺楔形切除术和解剖性肺段切除术已成为临床治疗早期肺癌的典型术式[5]。有研究指出,肺楔形切除术操作简单、创伤小、对肺功能影响小、术后恢复快,但其通常适用于靠近肺边缘的小病变;而肺段切除术需要解剖肺段的动脉、静脉和支气管,其操作难度较大,对患者机体损伤较大,但能够完整切除非优势部位的恶性病变,达到根治的目的[6-7]。因此,对于早期肺癌患者选择哪种术式目前尚无定论。故本研究通过回顾性分析行单孔胸腔镜肺楔形切除术及行单孔胸腔镜解剖性肺段切除术的早期肺癌患者的临床资料,探讨两种胸腔镜手术在早期肺癌患者治疗中的临床效果,以期为早期肺癌治疗方案的选择提供参考。
1 资料与方法
1.1 临床资料
回顾性分析2019年1~12月本院收治的90例早期肺癌患者的临床资料。根据手术方式不同将患者分为楔形组(n=43,行单孔胸腔镜肺楔形切除术)和肺段组(n=47,行单孔胸腔镜解剖性肺段切除术)。纳入标准:①经临床、病理学诊断为非小细胞肺癌;②病理分期为Ⅰ期;③肺部结节直径<2.0 cm,符合手术指征;④未出现病灶转移;⑤术前未接受放、化疗,未使用激素类药物;⑥随访资料完整。排除标准:①合并其他恶性肿瘤及精神疾病等;②患有自身免疫性疾病;③因肿瘤复发或转移需行二次手术;④存在心、肺、肾等重要器官功能障碍。本研究经我院医学伦理委员会批准(AYD201900541)。2组患者性别、年龄、病变位置及TNM分期等一般资料比较,差异均无统计学意义(P>0.05),具有可比性,见表1。
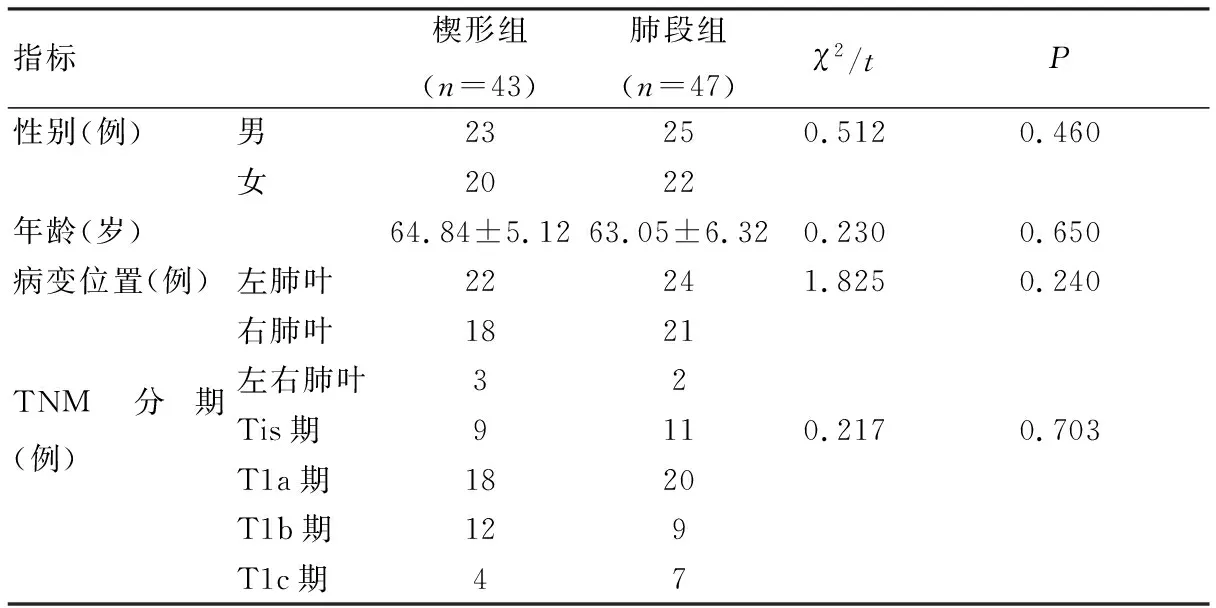
表1 患者一般资料比较
1.2 方法
楔形组:患者取健侧卧位,采用双腔气管插管静脉复合麻醉,健侧单肺通气,主刀手位于患者腹侧。于腋中线附近第4或第5肋作长约3 cm的手术切口,常规放置切口保护套,置入胸腔镜探查病灶位置,用胸腔镜切割吻合器对病灶所在肺叶行楔形切除,切除物送病理检查,若为恶性肿瘤,进一步行N1、N2淋巴结采样,淋巴结为阴性,常规处理后结束手术;淋巴结任意一组为阳性,进一步行肺叶切除及系统性淋巴结清扫,然后止血、冲洗胸腔,确定无肺漏气及活动性出血后留置1根胸腔引流管,关胸。
肺段组:术前对患者进行胸部CT扫描,以确定结节位置。解剖性肺段切除术体位和手术切口与楔形组相同,先找出病灶所在肺叶的动脉,解剖出肺段动脉,予以结扎、切断。分离出肺叶静脉和肺段支气管,结扎后切断。鼓肺后闭肺观察靶肺段与其他肺段之间的界线,循此界线将肺段间平面切开,取出靶肺段送病理检查,止血、试水后肺创面如有漏气,可予缝线缝扎。
1.3 观察指标
比较2组患者手术时间、术中出血量、术后胸腔引流量、术后留管时间、术后住院时间等手术相关指标。采用视觉模拟量表(visual analogue scale,VAS)评价患者术后1 d、2 d、3 d的疼痛情况,总分10分,0分表示无疼痛,10分表示剧痛。比较患者术前及术后3个月第1秒用力呼气量(forced expiratory volume in one second,FEV1)、最大通气量(maximum voluntary ventilation,MVV)及用力肺活量(forced vital capacity,FVC)等肺功能指标。记录患者术后肺感染、肺漏气、肺不张、呼吸衰竭、心律失常等并发症。
所有患者术后每3个月进行1次随访,从血液、影像学、螺旋CT、肿瘤相关标志物等多方面进行检查,随访时间为8~36个月,以患者死亡或随访截止时间作为观察终点,根据生存时间绘制生存曲线。
1.4 统计学处理

2 结果
2.1 患者手术相关指标比较
与肺段组相比,楔形组患者的手术时间、术后留管时间及术后住院时间更短,术中出血量、术后胸腔引流量更少,差异均有统计学意义(P<0.05),见表2。

表2 患者手术相关指标比较
2.2 患者疼痛情况比较
2组患者术前VAS评分比较差异无统计学意义(P>0.05);楔形组患者术后1 d、2 d、3 d的VAS评分显著低于肺段组(P<0.05),见表3。

表3 患者术后不同时间点VAS评分比较分)
2.3 患者肺功能指标比较
2组患者术前FEV1、MVV及FVC比较,差异无统计学意义(P>0.05);术后3个月2组患者肺功能指标均较术前降低,但楔形组肺功能指标高于肺段组,差异均有统计学意义(P<0.05),见表4。
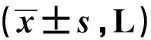
表4 患者肺功能指标比较
2.4 患者术后并发症比较
2组肺感染、呼吸衰竭发生率比较,差异无统计学意义(P>0.05);楔形组患者术后肺漏气、肺不张及心率失常的发生率均低于肺段组,并发症总发生率低于肺段组,差异均有统计学意义(P<0.05),见表5。
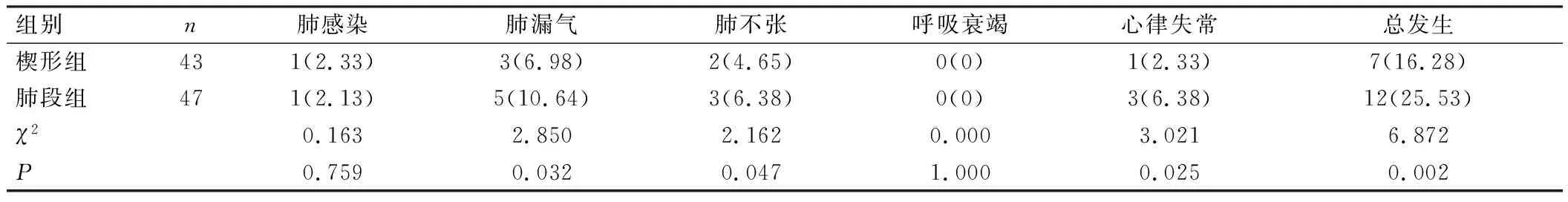
表5 患者术后并发症比较[例(%)]
2.5 术后生存分析
随访期间楔形组失访2例,死亡1例,累积生存率为93.0%;肺段组失访2例,死亡2例,累积生存率为91.48%。2组患者术后3年总生存率比较差异无统计学意义(Log-rankχ2=0.403,P=0.286),见图1。
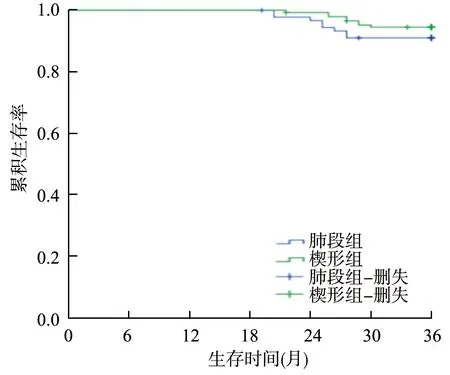
图1 患者生存曲线
3 讨论
肺癌作为恶性肿瘤,其发病率和病死率逐年升高,5年生存率仅为15%~20%,严重影响人类健康及生活质量[8-9]。因此,手术治疗方案的合理选择及优化对肺癌患者的预后改善具有重要意义。目前对于早期肺癌患者仍提倡进行手术治疗,以便能彻底根除病灶,降低后期复发及转移的风险[10]。Razi等[11]研究发现,传统肺叶切除术能最大程度切除恶性病变组织,但其切口大,对胸壁肌肉和肺功能损伤较大。2004年,意大利学者Rocco等[12]首次提出了单孔胸腔镜手术,其创伤小,不仅满足了患者追求皮肤美观的要求,而且更加符合当代微创理念。单孔胸腔镜肺楔形切除术是治疗早期肺癌的常见术式,手术时间短、创伤小,且对患者术后肺功能恢复影响小[13]。Keong等[14]研究显示,单孔胸腔镜肺楔形切除术通常只用于边缘孤立性病灶的切除或开胸取活组织行病理检查,首次治疗可能无法彻底根治。而解剖性肺段切除术虽手术复杂,延长了手术时间,但能够完整切除病灶,降低术后复发风险。故本研究对比单孔胸腔镜肺楔形切除术和单孔胸腔镜解剖性肺段切除术治疗早期肺癌的临床疗效,以期为临床手术方案的选择提供参考。
钟楚澄等[15]发现,单孔胸腔镜肺楔形切除术可减少患者术中出血量,缩短引流管留置时间和术后住院时间,从而促进患者早期恢复。本研究结果亦显示,楔形组患者的手术时间、术中出血量、术后胸腔引流量、术后留管时间及术后住院时间等指标均优于肺段组。这是由于单孔胸腔镜肺楔形切除术操作相对简单,对机体创伤更小,因而患者术后恢复更快,符合当代微创及快速康复理念。本研究结果显示,楔形组术后不同时间点的VAS评分较肺段组更低,提示单孔胸腔镜肺楔形切除术在减轻患者疼痛方面效果更为显著,符合医学无痛的理念。谢敬廉等[16]研究显示,单孔胸腔镜肺楔形切除术安全可行,其手术切口更小,疼痛更轻,本研究结果与之基本一致。此外,本研究还发现,2组患者术后3个月肺功能指标均较术前有所下降,但楔形组的肺功能指标均高于肺段组,说明两种手术方式对患者的肺功能均造成了一定程度的损伤,但单孔胸腔镜肺楔形切除术对肺功能的损伤更轻,这是由于肺楔形切除术大多无需充分解剖深部血管及肺组织,可最大程度保留健康肺组织,而解剖性肺段切除术需要解剖动、静脉及支气管,对周围组织的损伤较大[17-18]。本研究中楔形组并发症总发生率低于肺段组,2组患者术后3年累积生存率比较无统计学差异,说明肺楔形切除术安全性更高。
综上所述,单孔胸腔镜肺楔形切除术和单孔胸腔镜解剖性肺段切除术治疗早期肺癌均安全可行,但肺楔形切除术可有效减少术中出血量,缩短手术时间,降低术后并发症发生率,对肺功能影响较小,值得临床推广应用。但本研究纳入的样本量较小,且为单中心研究,后期还需要更多的研究进一步证实。

