基于增强CT静脉期纹理分析与胃间质瘤危险度分级及ki-67表达水平的相关性研究
彭雪婷 杜文壮 邵景超 王现亮,*
1.潍坊医学院医学影像学院 (山东 潍坊 261053)
2.潍坊市人民医院放射科 (山东 潍坊 261041)
胃肠道间质瘤(gastrointestinal stromal tumors,GISTs)是胃肠道最常见的非上皮性肿瘤,起源于胃肠道的Cajal细胞[1],可以出现在消化道的任何部位,其中大部分发生于胃部,其次常见于空肠及回肠,也可发生于食管、肠系膜、网膜等部位。GIST具有侵袭性,目前国内外普遍认可的GIST危险度分级标准为NIH 2008年制定的关于原发GIST的危险度分级方案[2]。该方案基于肿瘤大小、有丝分裂计数及病变发生部位等将GIST分为极低危险度、低危险度、中危险度及高危险度。
恶性GST容易发生转移及复发。目前,已有研究表明ki-67指数与GST的预后及复发相关[3]。Ki-67是一种增殖细胞相关的核抗原,在正常细胞中几乎检测不到,而在恶性细胞中呈高表达[4],因此,被广泛用作评价细胞增殖的标志物。术前对GST危险度及细胞增殖程度的评估不仅对患者的诊疗方法有重要指导价值,还对患者预后的评估有重要作用。CT纹理分析(CT texture analysis,CTTA)可对人眼无法观察到的病变或脏器的细部结构进行定量或定性的研究[5]。本研究旨在探讨基于增强CT静脉期纹理分析与GST危险度分级及ki-67表达水平的关系。
1 材料与方法
1.1 一般资料回顾性收集潍坊市人民医院2019年1月至2021年11月入院手术治疗且经术后病理、免疫组化证实为GST患者的临床及CT影像资料。最终纳入研究的病例为80例,其中男性患者26例,女性患者54例,年龄48~84岁,平均64.85岁。根据NIH分级标准进行分组,其中极低危组10例,低危组23例,中危组20例,高危组27例。中危及高危的GST由于手术治疗难以完全切除,且术后有转移及复发的可能性[6],因此本研究将所有患者分为极低、低危组和中、高危组两组。有研究表明ki-67指数<5%的患者生存率更高[7],故将患者分为ki-67≤5%(低表达组)及ki-67>5%(高表达组),其中低表达组45例,高表达组35例。
纳入标准:所有入选患者均经术后病理证实为GST;所有患者的临床及影像资料均完整无缺失。排除标准:患者患有其他恶性肿瘤;肿瘤直径小于5mm,感兴趣区难以勾画。
1.2 检查方法采用西门子Siemens SOMATOM Definition双源CT。管电压120kV,管电流采用自动毫安技术,准直128mm×0.6mm,扫描层厚1mm,矩阵512×512,患者取仰卧位,采用高压注射器经肘正中静脉注射对比剂80~120mL(碘含量为350mg/mL),注射速率为2.5~3.5mL/s,注射对比剂开始后,监测腹主动脉(触发阈值100 HU) 动脉期扫描,之后延迟45s、90s行静脉期、延迟期扫描。
1.3 图像处理与分析以“DICOM”格式从PACS工作站中导出80例患者的CT图像,利用Image J软件打开图像,由两名具有多年影像诊断经验的副主任医师共同在静脉期选取病变最大横截面积的图像,当两者的意见不同时通过协商达成一致;沿肿瘤的边缘手动勾画感兴趣区(region of interest,ROI),尽量避开肿瘤周围的血管、空气等(图1),勾画ROI后,纹理分析插件均设置为默认值,像素间距d=1,两点之间连线与轴的夹角θ=0°。软件自动生成相应的直方图参数:均值、标准差、偏度、峰度;灰度共生矩阵参数:能量、对比度、相关性、逆差矩、熵。

图1 女,53岁,中危险度,ki-67=2% 静脉期轴位手动勾画ROI示意图。图2 危险度分级中有统计学意义的纹理分析参数的ROC曲线。图3 ki-67表达水平中有统计学意义的纹理分析参数的ROC曲线。
1.4 统计学分析利用 SPSS 23.0统计软件对各个参数进行统计学分析。采用Shapiro-Wilk检验观察定量参数是否符合正态分布,对于符合正态分布的参数用均值±标准差()表示,组间比较采用两独立样本t检验,不符合正态分布的参数用中位数(上、下四分位数)表示,组间比较采用Mann-Whitney U检验。以P<0.05认为差异有统计学意义。
2 结果
2.1 纹理分析参数与危险度分级的关系GST极低、低危组与中、高危组在均值、标准差、相关性、逆差矩及熵之间的差异具有统计学意义(P<0.05),极低、低危组的均值、相关性、逆差矩较中、高危组高,标准差及熵值较中、高危组低。其他纹理参数的差异无统计学意义(P>0.05,见表1)。

表1 静脉期纹理参数与危险度分级的关系
2.2 纹理分析参数与ki-67表达水平的关系Ki-67低表达组与高表达组在均值及熵值之间的差异具有统计学意义(P<0.05),高表达组的熵值较低表达组高;低表达组的均值较高表达组高。其他纹理参数的差异无统计学意义(P>0.05,见表2)。
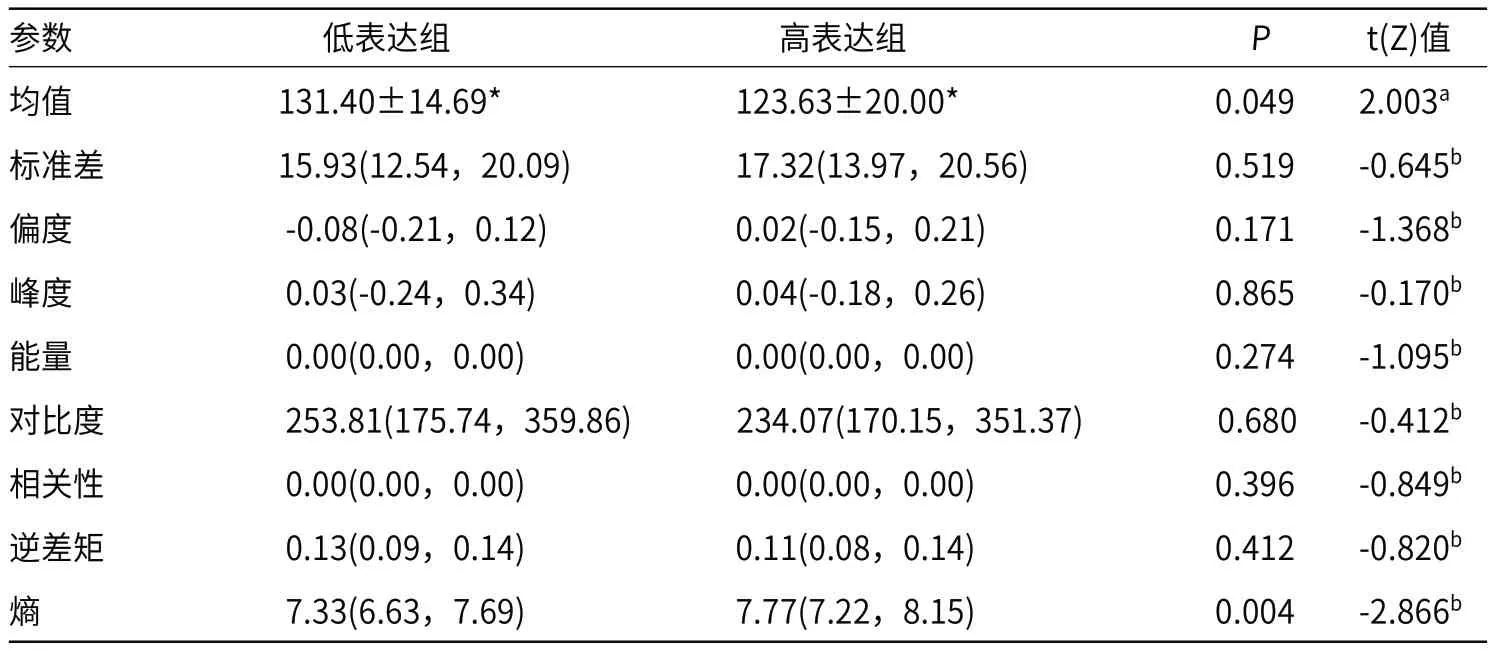
表2 静脉期纹理参数与ki-67表达水平的关系
2.3 ROC曲线评估熵在鉴别GST危险度分级及ki-67表达水平的参数中,诊断效能均为最大,其AUC值分别为0.85、0.72,敏感性分别为96.97%、80.00%,特异性分别为59.57%、60.00%(见表3、表4、图2、图3)。
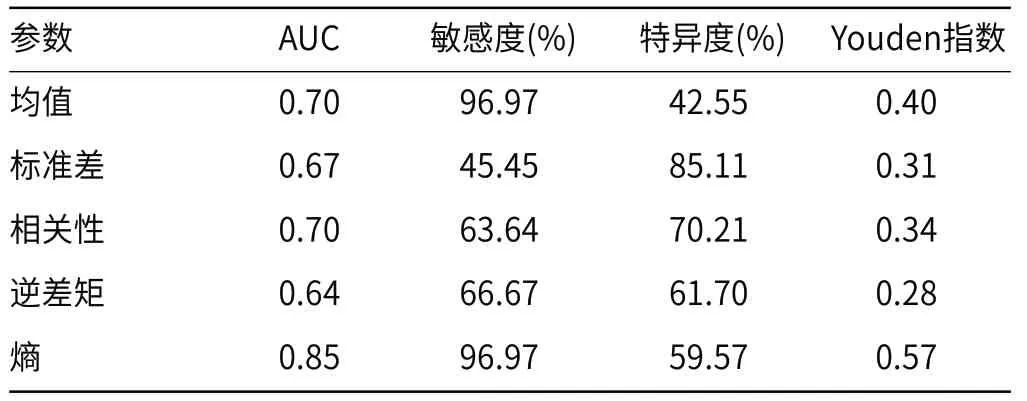
表3 危险度分级中有统计学意义的纹理分析参数ROC曲线分析

表4 ki-67表达水平中有统计学意义的纹理分析参数ROC曲线分析
3 讨论
GST是最常见的消化道间叶源性肿瘤,主要发病机制为c-KIT或血小板源性生长因子受体α(PDGFRA)基因突变[2]。大部分局限性GST的治疗常以外科手术为首选,对于部分在确诊时已经发生转移的恶性GST患者,常用酪氨酸激酶的特异性抑制剂伊马替尼辅助化疗为首选治疗方法[8]。伊马替尼作为c-KIT及PDGFRA的特异性抑制剂,也可用于恶性GST患者术前或术后的辅助化疗。目前,临床上广泛应用的GST危险度分级标准为NIH 2008年制定的危险度分级方案。然而,有研究表明,同一危险度的GST患者的预后程度及复发风险不尽相同[9]。
Ki-67是一种DNA结合核蛋白,存在于活跃增殖的细胞中,只在细胞周期的生长和合成阶段表达,而在静息期不表达[10],是肿瘤细胞增殖相关的重要核标志物。ki-67的表达与肿瘤的大小、核分裂象等相关,并且还与肿瘤的预后密切相关,ki-67指数高的患者术后预后差,且复发风险高[11],故ki-67可以作为危险度分级的补充。有研究显示,ki-67在包括GST在内的多种肿瘤的预后评估中有一定的意义[12-14]。术前获取ki-67指数通常是通过细胞穿刺活组织检查,然而,GST的包膜容易破溃,并且破溃后容易发生腹腔播散,故通常不提倡术前活检来判断其良恶性。因此,术前对于ki-67表达程度的预测有助于GST的临床治疗方案及预后评估。
影像学检查是GST术前诊断的重要检查之一,其中,增强CT因能发现肿瘤的位置及生长方式,观察邻近脏器是否被侵犯以及有无腹腔淋巴结转移等而成为诊断GST的首选检查。然而,增强CT可以提供的定量参数有限。CTTA作为一种新兴的医学图像处理技术,可以反映研究对象的内部细微结构,通过对图像灰度及像素的分布及相关性的分析,客观、定量的评估肿瘤的异质性[15]。一阶和二阶方法在纹理分析中常见,一阶参数主要应用直方图描述总体的纹理特征,二阶参数主要应用灰度共生矩阵描述图像的局部纹理特征[16]。
有研究表明多数GST的强化程度静脉期高于动脉期[17],因此肿瘤在静脉期显示更清晰,故本研究探讨基于增强CT静脉期纹理分析与胃间质瘤危险度分级及ki-67表达水平的相关性研究。
均值反映图像纹理像素分布的平均值,当纹理规律有序时均值较大。相关性用来描述局部灰度值的相似程度,当矩阵元素值接近时相关性较大。逆差矩反映图像灰度分布的规则程度,当纹理分布规则有序时逆差矩较大[18]。本研究中极低、低危组的均值、相关性及逆差矩较中、高危组大,ki-67低表达组的均值较高表达组大,证明低级别的GST成分较均匀,细胞间的差异小,细胞的纹理相似,图像较规则,因此表现出较高的均值、相关性及逆差矩。本研究结果与以往关于其他肿瘤的纹理分析结果基本一致[18-19]。标准差反映图像像素与平均值间的离散程度,当标准差大说明数据的分布范围大,远离平均值。熵用来描述像素分布的随机性,随机性越高熵值则越高[20]。本研究中,中、高危组的标准差及熵值较极低、低危组高,ki-67高表达组的熵值也较低表达组的熵值高,证明高级别的GST图像灰度分布的随机性高,可能的原因是恶性程度高的GST内较容易出现囊变、液化坏死及出血等成分,导致图像呈混杂密度,从而表现出较高的熵值及标准差。以往便有研究表明熵值较高的肿瘤侵袭性更高,预后更差。Feng[21]等研究发现静脉相的熵值在区分小肠间质瘤危险度方面精度较高。
本研究证实基于增强CT静脉期的纹理分析参数有助于预测GST危险度分级及ki-67的表达水平。
本研究存在的一些不足:(1)本研究纳入的样本总量较少;(2)肿瘤最大横截面的绘制存在一定的主观性。

