控制假体置入位置减小全髋关节置换术后下肢长度差异的效果
陈 旭,赵 斌
全髋关节置换术(THA)已经成为治疗髋部骨关节炎、老年股骨颈骨折及各种原因导致的终末期股骨头坏死的有效手段[1-2]。THA术后下肢长度差异(LLD)是其常见的并发症之一,但多数学者[3]认为术后LLD≤10 mm是可以被接受的。近年来相关研究[4]认为,将术后LLD控制在5 mm以内可以更好地恢复患者下肢生物力学。目前临床上术前及术中减少THA术后LLD发生的方法主要有:游标卡尺测量、克氏针固定标记、皮肤缝线测量、骨盆解剖标准定位测量、计算机导航及模块测量等[5-6]。2018年10月~2020年10月,我科对48例行THA治疗的患者采用控制髋臼和股骨柄假体置入位置的方法来减少术后LLD的发生,并与52例采用克氏针固定标记辅助定位控制的方法行THA的患者进行比较,报道如下。
1 材料与方法
1.1 病例资料本研究100例,按照手术方法不同将患者分为观察组(通过控制髋臼和股骨柄假体置入位置减少术后LLD的发生,48例)和对照组(通过克氏针固定标记辅助定位减少术后LLD的发生,52例)。① 观察组:男24例,女24例,年龄30~90(61.02±15.38)岁。体重指数17.58~34.96(24.82±4.10) kg/m2。11例行双侧THA,37例行单侧THA。病因:原发性股骨头坏死25例,Ficat分期Ⅲ期7例、Ⅳ期18例;股骨颈骨折21例,Garden分型Ⅲ型8例、Ⅳ型13例;继发性骨关节炎2例,X线片显示骨赘形成、髋臼增生及关节间隙变窄。② 对照组:男27例,女25例,年龄20~87(58.10±15.30)岁。体重指数16.33~33.22(23.12±3.33) kg/m2。5例行双侧THA,47例行单侧THA。病因:原发性股骨头坏死23例,Ficat分期Ⅲ期6例、Ⅳ期17例;股骨颈骨折26例,Garden分型Ⅲ型11例、Ⅳ型15例;继发性骨关节炎2例,X线片显示骨赘形成、髋臼增生及关节间隙变窄;股骨转子间骨折1例,OTA/AO分型为A1.3型。两组术前一般资料比较差异无统计学意义(P>0.05)。
1.2 手术方法全身麻醉。患者侧卧位,床边固定架固定腰骶部和耻骨联合。两组均采用标准Hardinge入路。① 观察组:切开关节囊充分暴露髋臼和股骨颈及大转子后将髋关节脱位。适当清理髋关节盂唇及残余关节囊,暴露髋臼窝,使用长柄电凝刀触及髋臼窝底部并做好标记。选用最小尺寸髋臼锉按照前倾15°、外展40°方向磨除髋臼软骨及增生骨质,暴露软骨下骨,用髋臼锉磨除深度达髋臼窝底部(标记处)并出现髋臼均匀渗血即可。逐步选用更大尺寸髋臼锉处理髋臼壁至合适位置,处理角度和深度与前保持一致,安装合适试模。于股骨距上1.5 cm处截除股骨颈,髓腔锉沿小转子内侧缘至大转子连线处理骨髓腔。选用与骨髓腔匹配的股骨柄假体试模置入,复位髋关节后通过触摸双侧髌骨上极位置评估肢体长度,以决定最终假体的置入尺寸。将髋臼假体沿“安全区”方向置入至髋臼卵圆窝底,使股骨柄假体外沿位置与股骨大转子和股骨颈解剖移行相符。再次评估髋关节周围软组织张力,重建臀中肌并放置1根引流管,逐层缝合切口。对于双侧THA,应在完成一侧手术后翻转患者,按照与对侧同样的方式行另一侧THA。② 对照组:股骨、髋臼处理方式同观察组。在髋臼上2 cm处沿12点钟方向打入1枚克氏针,在大转子外侧用电凝刀做好标记并测量两点距离。安装髋关节假体试模,复位髋关节后通过触摸双侧髌骨上极位置评估肢体长度,并根据克氏针与标记点距离选择合适尺寸的髋关节假体及置入位置。余下操作同观察组。
1.3 术后处理两组术后处理方法相同。术后24 h内给予抗生素预防感染,同时给予抗凝药物联合双下肢气压治疗预防深静脉血栓生成。给予防旋鞋固定患肢预防髋关节脱位。术后48 h拔除引流管,并给予多模式镇痛治疗。术后2~7 d指导患者在床上做踝泵运动、股四头肌等长收缩及直腿抬高锻炼。术后3~14 d疼痛减轻后鼓励患者下床活动,并在助行器辅助下行臀中肌及股四头肌锻炼,即站立位髋关节屈曲90°、屈膝90°及沿后外45°方向外展后伸患肢。
1.4 观察指标及疗效评价① 临床LLD:测量双侧髂前上棘至内踝顶点垂直距离的差值,取3次测量结果的平均值。② 影像学LLD:摄双侧髋部正位X线片,拍摄时患者双侧足尖保持直立,测量双侧泪滴线连线至小转子尖垂直距离的差值,取3次测量结果的平均值。③ 术后髋臼假体的外展角及前倾角,术后并发症发生情况。④ 采用Harris评分评价髋关节功能恢复情况。

2 结果
患者均获得随访,时间6~12个月。
2.1 两组术后LLD的比较① 观察组:临床LLD为0.50~4.83(2.57±1.10) mm;影像学LLD为0.14~4.91(2.65±1.16)mm;48例(48/48,100.0%)术后LLD均<5 mm。② 对照组:临床LLD为2.00~7.33(3.58±1.06) mm;影像学LLD为1.87~7.53(3.71±1.09)mm;46例(46/52,88.5%)术后LLD<5 mm,6例(6/52,11.5%)术后LLD≥5 mm。临床LLD、影像学LLD两组比较差异均无统计学意义(P>0.05);术后LLD<5 mm的比例观察组明显高于对照组(P<0.05)。
2.2 两组术后髋臼假体外展角及前倾角的比较① 观察组:术后髋臼假体外展角为36°~44°(39.58°±1.59°),前倾角为13°~20°(16.06°±1.79°)。② 对照组:术后髋臼假体外展角为36°~46°(42.87°±2.11°),前倾角为15°~24°(19.87°±2.18°)。以上2项指标两组比较差异均无统计学意义(P>0.05)。
2.3 两组手术前后Harris评分的比较见表1。Harris评分:术后各时间点均较术前明显升高(P<0.05);两组术后各时间点及两组间比较差异均无统计学意义(P>0.05)。
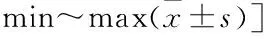
表1 两组手术前后Harris评分的比较[分,
2.4 两组术后并发症发生情况的比较① 观察组:1例切口延迟愈合,经加强清洁、换药处理后愈合。术后并发症发生率为2.08%(1/48)。② 对照组:1例切口延迟愈合,经加强清洁、换药处理后愈合;1例发生深静脉血栓形成,给予抗凝及溶栓药物治疗后痊愈;2例存在术后跛行,1例存在下肢持续疼痛症状,3例有双下肢不等长的主观感受,因均不影响生活,未作特殊处理。术后并发症发生率为15.38%(8/52)。术后并发症发生率观察组明显低于对照组(P<0.05)。
2.5 两组典型病例见图1~8。
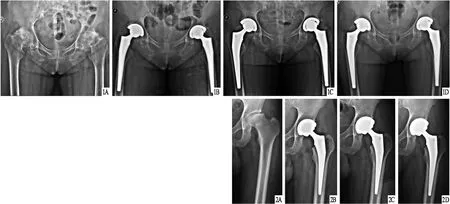
图1 观察组患者,女,61岁,双侧股骨头坏死,行THA治疗,术后影像学LLD为1.65 mm A.术前X线片,显示双侧股骨头坏死;B.术后2周X线片,显示髋关节假体对合良好,位置正常,内固定无松动征象;C.术后3个月 X线片,显示髋关节假体对合良好,位置正常,内固定无松动征象;D.术后6个月X线片,显示髋关节假体对合良好,位置正常,内固定无松动征象 图2 观察组患者,男,39岁,左侧股骨头坏死,行THA治疗,术后影像学LLD为2.15 mm A.术前X线片,显示左侧股骨头坏死;B.术后2周X线片,显示髋关节假体对合良好,位置正常,内固定无松动征象;C.术后3个月 X线片,显示髋关节假体对合良好,位置正常,内固定无松动征象;D.术后6个月X线片,显示髋关节假体对合良好,位置正常,内固定无松动征象
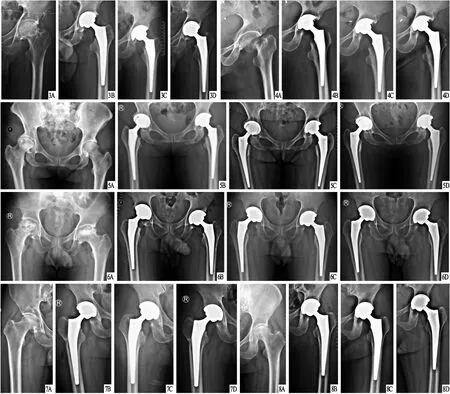
图3 观察组患者,男,49岁,左侧股骨头坏死,行THA治疗,术后影像学LLD为1.26 mm A.术前X线片,显示左侧股骨头坏死;B.术后2周X线片,显示髋关节假体对合良好,位置正常,内固定无松动征象;C.术后3个月 X线片,显示髋关节假体对合良好,位置正常,内固定无松动征象;D.术后6个月X线片,显示髋关节假体对合良好,位置正常,内固定无松动征象 图4 观察组患者,女,63岁,左侧股骨颈骨折,行THA治疗,术后影像学LLD为4.45 mm A.术前X线片,显示左侧股骨颈骨折;B.术后2周X线片,显示髋关节假体对合良好,位置正常,内固定无松动征象;C.术后3个月X线片,显示髋关节假体对合良好,位置正常,内固定无松动征象;D.术后6个月X线片,显示髋关节假体对合良好,位置正常,内固定无松动征象 图5 对照组患者,女,55岁,双侧股骨头坏死,行THA治疗,术后影像学LLD为2.25 mm A.术前X线片,显示双侧股骨头坏死;B.术后2周X线片,显示髋关节假体对合良好,位置正常,内固定无松动征象;C.术后3个月 X线片,显示髋关节假体对合良好,位置正常,内固定无松动征象;D.术后6个月X线片,显示髋关节假体对合良好,位置正常,内固定无松动征象 图6 对照组患者,男,47岁,双侧股骨头坏死,行THA治疗,术后影像学LLD为4.49 mm A.术前X线片,显示双侧股骨头坏死;B.术后2周X线片,显示髋关节假体对合良好,位置正常,内固定无松动征象;C.术后3个月X线片,显示髋关节假体对合良好,位置正常,内固定无松动征象;D.术后6个月X线片,显示髋关节假体对合良好,位置正常,内固定无松动征象 图7 对照组患者,男,47岁,右侧股骨头坏死,行THA治疗,术后影像学LLD为5.75 mm A.术前X线片,显示右侧股骨头坏死;B.术后2周X线片,显示髋关节假体对合良好,位置正常,内固定无松动征象;C.术后3个月X线片,显示髋关节假体对合良好,位置正常,内固定无松动征象;D.术后6个月X线片,显示髋关节假体对合良好,位置正常,内固定无松动征象 图8 对照组患者,女,70岁,左侧股骨头坏死,行THA治疗,术后影像学LLD为4.59 mm A.术前X线片,显示左侧股骨头坏死;B.术后2周X线片,显示髋关节假体对合良好,位置正常,内固定无松动征象;C.术后3个月 X线片,显示髋关节假体对合良好,位置正常,内固定无松动征象;D.术后6个月X线片,显示髋关节假体对合良好,位置正常,内固定无松动征象
3 讨论
3.1 通过控制假体置入位置减少术后LLD的发生THA已成为髋关节病变的有效治疗方法,可以有效缓解髋部疼痛、改善髋关节功能、保持髋关节稳定性、纠正下肢畸形[2,7]。术后LLD不仅会对术后临床和功能结果产生不利影响,而且也是患者对手术效果不满意及诉讼的主要原因[8]。术者主观因素、测量精准度低、操作过程复杂、可变因素多或费用昂贵等因素均导致减少术后LLD发生变得很困难[5-6,9-10]。THA术中精确置入假体可有效避免术后髋关节脱位、LLD、假体松动等并发症的发生[11]。髋臼窝位于髋臼中心和下部,内部缺少软骨,表面被纤维弹性脂肪和滑膜覆盖,位于髋臼软骨下骨上方,在成人髋臼骨中,卵圆窝呈不规则的三叶草叶形状易于分辨,解剖位置相对稳定[12-13]。文献[14]报道,THA术中锉磨髋臼深度达髋臼软骨下骨时,可使髋臼假体的置入更易达到患者生理初始稳定性。股骨柄假体的置入位置可通过股骨距与股骨颈解剖移行进行控制。股骨柄假体设计理念是其颈部弯曲弧度与股骨颈解剖生理弧度相匹配,使股骨柄假体的应力分布均匀,同时股骨柄假体固定理念为通过假体与股骨近端截骨处小转子区域的紧密压配而获得良好的初始稳定性,从而使股骨柄假体的置入更加符合髋关节生物力学特性[15-16]。本研究中,观察组患者术后LLD均控制在5 mm以内,减少了LLD的发生。
3.2 通过克氏针固定标记辅助定位减少术后LLD的发生研究[17]报道,术中通过克氏针辅助定位的方法可有效恢复髋关节的前倾及外展角度,并将术后LLD控制在可接受范围内,是一种准确性高并可重复的方法。另有学者[18]认为,髋臼缘存在的骨赘和术者患者体位的变化均可能影响克氏针辅助定位的精准度。本研究中,对照组患者术后LLD均控制在10 mm以内,有效恢复了髋关节功能,但2例存在术后跛行,3例有双下肢不等长等不良结果。
3.3 本研究结果分析两组术后临床LLD、影像学LLD、髋臼假体的外展角及前倾角比较差异均无统计学意义(P>0.05),Harris评分术后各时间点均较术前明显升高(P<0.05),说明两种方法均能使髋臼假体置入安全位置,且能有效恢复肢体长度,明显改善髋关节功能。术后LLD<5 mm的比例观察组明显高于对照组(P<0.05),术后并发症发生率观察组明显低于对照组(P<0.05),说明采用控制髋臼和股骨柄假体置入位置的方法更具优势,可将THA术后LLD控制在5 mm以内,且并发症发生率低。
综上所述,通过控制髋臼和股骨柄假体置入位置可将THA术后LLD控制在5 mm以内,并可减少术后并发症的发生,临床疗效满意。

