腰椎后路融合内固定术后手术切口感染的危险因素分析
洪海南,潘文俊,郭宇华
腰椎后路融合术后手术切口感染是脊柱外科常见的术后并发症,它增加了患者的住院时间和医疗费用,并可能造成内固定失败、假关节形成、永久性神经功能障碍甚至死亡等后果[1]。研究[2-4]表明,老龄、肥胖、糖尿病、吸烟、手术时间、输血、内置物是手术切口感染发生的危险因素。本研究回顾性分析我科2015年1月~2019年2月收治的177例行腰椎后路融合内固定术患者资料,采用logistic回归分析法探讨腰椎后路融合内固定术后手术切口感染的危险因素,报道如下。
1 材料与方法
1.1 病例选择纳入标准:① 腰椎退行性病变,包括腰椎间盘突出症、腰椎管狭窄症、腰椎滑脱症;② 行开放腰椎后路经椎间孔减压、椎间融合器植骨融合、椎弓根螺钉内固定术。排除标准:① 临床资料不完整;② 术前存在其他脏器感染;③ 术前白细胞计数、红细胞沉降率以及C-反应蛋白异常;④ 既往有腰椎手术史、腰椎感染病史。
1.2 病例资料本研究纳入177例,男91例,女86例,年龄30~78(58.23±11.66)岁。腰椎间盘突出症96例,腰椎管狭窄症43例,腰椎滑脱症38例。均由同一主刀医师行腰椎后路融合内固定术。根据是否发生手术切口感染将患者分为感染组(11例)和非感染组(166例)。收集资料:性别,年龄,体重指数,皮下脂肪厚度,合并症,是否吸烟,术前ASA分级,术前白蛋白,术后白蛋白,手术时间,术后是否发生脑脊液漏,是否输血,手术节段,引流管放置时间,术中出血量。手术切口感染参照2018年版《中国骨科手术加速康复切口管理指南》定义[5],浅表切口感染:术后30 d内发生的仅局限于皮肤、皮下组织的感染;深部切口感染:有置入物者手术后1年内发生的累及深部软组织(如筋膜、肌层、腔隙)的感染。背部皮下脂肪厚度的测量方法:采用Surgimap 软件测量患者MRI T2加权相L1~5棘突到背部皮肤的水平距离,再取平均数,见图1。
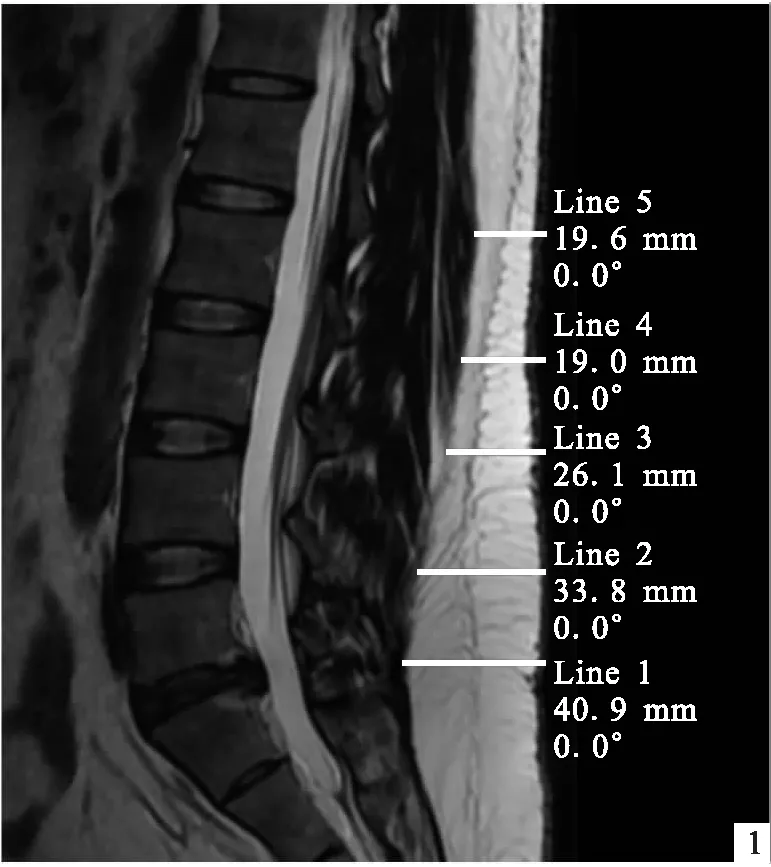
图1 背部皮下脂肪厚度测量方法

2 结果
2.1 单因素分析见表1。两组皮下脂肪厚度、合并糖尿病、吸烟、术前白蛋白、术后白蛋白、手术节段、手术时间及术后发生脑脊液漏比较差异均有统计学意义(P<0.05)。

表1 两组单因素分析
2.2 二元logistic回归分析见表2。将单因素提示有显著性差异的因素进行二元logistic回归分析,结果表明,患者皮下脂肪厚度≥3 cm、合并糖尿病、手术时间≥3 h、术后脑脊液漏为腰椎后路融合内固定术后手术切口感染的独立危险因素。
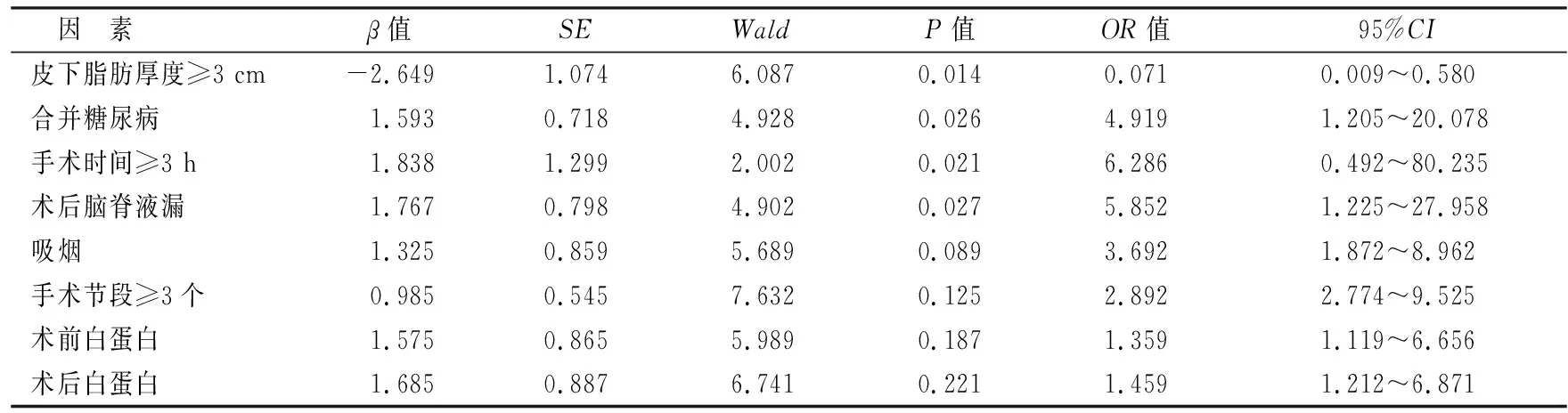
表2 二元logistic回归分析
2.3 典型病例见图2、3。
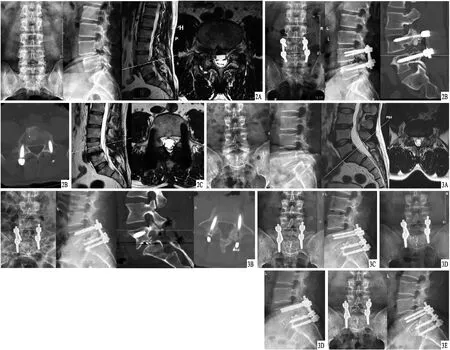
图2 感染组患者,男,46岁,L4椎体滑脱,采用腰椎后路经椎间孔减压L4~5椎间植骨融合、椎弓根螺钉内固定术治疗,术后10 d出现切口感染 A.术前X线片、MRI,显示L4椎体轻度向前滑移、椎弓峡部断裂;B.术后X线片、CT,显示减压、内固定物位置满意,椎间植骨充分;C.术后2个月MRI,显示渗出基本吸收 图3 非感染组患者,男,42岁,L5椎体滑脱,采用腰椎后路经椎间孔减压L5~S1椎间植骨融合、椎弓根螺钉内固定术治疗 A.术前X线片、MRI,显示L5椎体向前滑移、椎弓峡部断裂;B.术后X线片、CT,显示减压、内固定物位置满意,椎间植骨充分;C.术后1个月X线片,显示内固定位置良好;D.术后2个月X线片,显示内固定无松动;E.术后3个月X线片,显示内固定位置良好,无松动
3 讨论
腰椎后路融合内固定术是治疗腰椎退行性病变的主要方法,手术切口感染是其常见的并发症。手术切口感染的发生会延长患者的住院时间,增加患者的医疗费用,严重的甚至导致死亡[6]。为了更加明确腰椎后路融合内固定术后感染的危险因素,本研究采用二元logistic回归分析177例患者手术资料,结果表明皮下脂肪厚度≥3 cm、合并糖尿病、手术时间≥3 h、术后脑脊液漏是手术切口感染发生的危险因素。
Radcliff et al[7]和Lee et al[8]研究表明,手术部位的脂肪组织是术后感染的危险因素。皮下脂肪组织的增加可以使炎症因子的活化水平升高,保护因子的分泌减少,导致脂肪组织血供较差,创伤后局部缺血水肿,促进组织的坏死液化[9]。此外,脂肪组织回缩能力较差,其坏死液化后切口内会出现空腔,这可能会增加患者手术切口感染的风险。因此,对于腰背部皮下脂肪较厚的患者,术中应尽量清除脂肪坏死组织,并严密缝合以避免死腔的形成。
Olsen et al(2008年)提出,合并糖尿病的患者术前血糖高于6.9 mmol/L、术后血糖高于11.1 mmol/L时,手术切口感染发生的风险显著增加。由于高血糖会导致微血管系统受损害,从而影响周围组织的营养和氧气输送,同时还会严重影响白细胞的黏附、趋化、吞噬等功能,使免疫功能受抑制而易发生感染[10]。另外,高血糖还会导致胶原的合成和成纤维细胞增殖受损,从而延缓手术切口的愈合。因此,围手术期有效安全地控制血糖水平对于减少手术切口感染的发生具有重要作用。
Lewkonia et al[11]研究认为,手术节段和手术时间是术后发生手术切口感染的危险因素。但本研究表明,手术节段不是影响手术切口感染发生的独立危险因素。我们分析认为,本研究的研究对象是腰椎后路椎间融合术的患者,术中需要融合的节段越多且手术时间一般较长,但是每位患者术中操作的复杂性和难易程度不一样,手术时间与手术节段呈正相关的关系,但不一定成正比。潘丹 等[12]研究认为,手术时间是切口脂肪液化的重要独立危险因素,缩短手术时间可减少术后脂肪液化的发生,进而降低术后切口感染的发生率。
术中硬脊膜的损伤会导致术后引流量增加甚至手术切口渗液,术后发生脑脊液漏还会引起体位性头痛、头晕、恶心以及低颅压的表现,并发脊膜炎、蛛网膜炎、假性脊膜瘤及顽固性根性疼痛[13]。然而术后发生脑脊液漏是否会增加手术切口感染发生的风险目前仍无相关研究。本研究表明,术后脑脊液漏是手术切口感染的独立危险因素。我们分析认为,术后脑脊液漏导致的手术切口渗液会延迟手术切口的愈合以及增加手术部位细菌进入切口的风险。为了减少术后手术切口感染的发生,对于术中发生硬脊膜损伤的患者,术中应严密地修补硬脊膜的破口,防止脑脊液在组织腔隙中淤积形成囊肿或窦道,术后应采取去枕平卧位或头低脚高位,避免咳嗽以及屏气,防止低颅压的表现。
综上所述,患者皮下脂肪厚度≥3 cm、合并糖尿病、手术时间≥3 h、术后脑脊液漏是腰椎后路融合内固定术后手术切口感染的独立危险因素。

