分析原发性急性闭角型青光眼合并白内障超乳术后的屈光误差及其相关影响因素
戴倩影,刘玉梅,李始群
阳江市人民医院 眼科,广东 阳江 529500
0 引言
原发性急性闭角型青光眼是临床常见的一种眼科疾病,发病后可能会导致患者眼睛刺痛或者经常流泪等症状,对患者生活质量带来严重影响,且具有较高致盲率[1]。白内障则是临床常见的一种晶状体混浊导致的视觉障碍性疾病,在五十岁以上人群高发,其常可以和原发性急性闭角型青光眼合并发生。对于原发性急性闭角型青光眼合并白内障的患者,目前临床多以超乳术进行治疗,疗效确切,对患者视觉质量具有良好的提高作用[2],但是也有学者[3]指出,患者手术治疗后容易产生一定屈光误差,会在一定程度上影响患者视觉效果,因此为进一步分析原发性急性闭角型青光眼合并白内障超乳术后的屈光误差及其相关影响因素,本次研究将对100例白内障患者临床资料进行回顾性分析,现将研究详细报告如下。
1 资料与方法
1.1 一般资料
经本院伦理委员会批准,对本院2020年1月-2021年12月收治的100例白内障患者临床资料进行回顾性分析,根据其是否合并发生原发性急性闭角型青光眼将其分为对照组(n=46,未合并原发性急性闭角型青光眼)和观察组(n=54,合并原发性急性闭角型青光眼)。对照组46例患者中,男25例(25眼),女21例(21眼);年龄48~76岁,平均(59.14±7.28)岁。观察组54例患者中,男30例(30眼),女24例(24眼);年龄49~74岁,平均(59.22±7.17)岁。两组患者上述一般临床资料对比,差异均无统计学意义(P>0.05)。
纳入标准:①符合原发性急性闭角型青光眼以及白内障相关诊断标准[4]者;②符合超乳术治疗指征者;③签署知情同意书者;④裸眼视力<0.3者;⑤认知功能正常者。
排除标准:①慢性闭角型青光眼者;②既往有眼部手术史者;③合并角膜疾病以及视网膜病变等其他眼部病变者;④合并手术禁忌证者;⑤合并会影响眼部病变的全身疾病者;⑥临床资料缺失者。
1.2 方法
两组患者手术方案均为白内障超声乳化术,对照组术前以抗生素滴眼液预防感染,观察组术前常规控制眼压,并且给予糖皮质激素改善炎症反应,术前两组患者均以非接触式眼压计对其眼压进行测量,同时对患者裸眼视力进行检测,取三次平均值,以裂隙灯显微镜以及前置镜等完成各项常规眼科检查,两组患者手术治疗前的眼轴、前房深度以及角膜曲率均以IOL Master进行测量,并以其自带的SRK-Ⅱ公式计算屈光度[5]。两组患者相关生物参数以及手术均由科室同一名资深医师完成,术前0.5h常规散瞳,对患者进行表面麻醉,于10点位和2点位分别做3.0mm透明角膜隧道切口和侧切口,将黏弹剂注入患者前房里面,连续环形撕囊,然后常规进行水分离以及常规水分层,囊袋内常规予以晶状体核乳化,吸除皮质,黏弹剂再次注入前房里面,囊袋内植入人工晶状体,吸出黏弹剂,水密并形成前房后结束。
1.3 观察指标
①观察两组患者手术治疗一周后的屈光误差,屈光状态以自动验光仪检查,同时开展主觉验光,以主觉验光的等效球镜度作为患者手术治疗后的实际屈光度,其中屈光误差<-0.50D和>+0.50D分别视为近视屈光误差和远视屈光误差[6];②观察两组患者术前术后各项生物参数的组内和组间变化,组内变化包括眼轴长度、前房深度、角膜曲率,组间变化包括手术前后眼轴变化量、手术前后前房深度加深量、手术前后角膜曲率变化量;③观察患者术后生物参数和术后屈光误差的关联性。
1.4 统计学方法
由统计学软件SPSS 22.0分析研究数据,计量资料表示方法为(),行t检验,计数资料表示方式为[n(%)],行χ2检验,术后生物参数和术后屈光误差的关联性行Pearson相关分析,P<0.05为差异有统计学意义。
2 结果
2.1 观察组和对照组术后屈光误差对比
如表1所示,相较于观察组,对照组平均屈光误差明显更小,同时近视屈光误差构成比明显高于远视屈光误差构成比,差异均有统计学意义(P<0.05)。
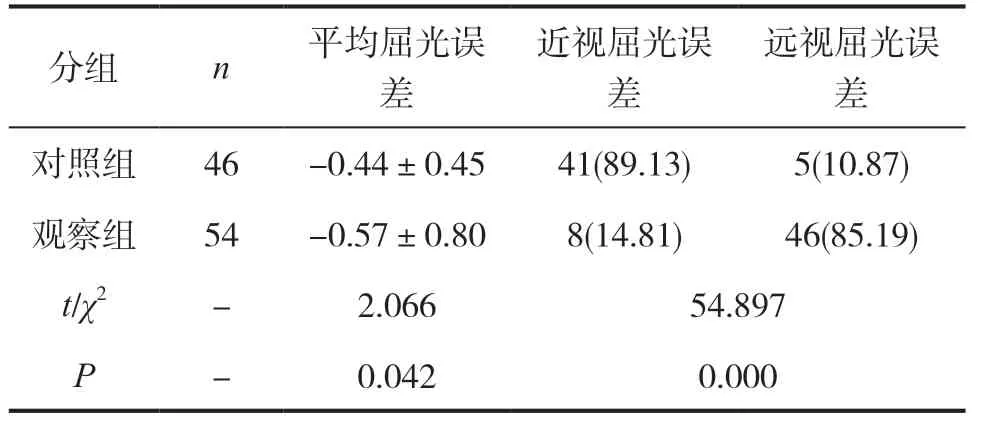
表1 观察组和对照组术后屈光误差对比
2.2 观察组和对照组手术治疗前后相关生物参数的组内对比
如表2所示,相较于术前,观察组术后眼轴长度明显变短(P<0.05),对照组术后眼轴长度和术前比较无明显差异(P>0.05);相较于术前,观察组和对照组术后前房深度均明显增加(P<0.05);相较于术前,观察组和对照组术后角膜曲率和术前比较均无明显差异(P>0.05)。
表2 观察组和对照组手术治疗前后相关生物参数的组内对比()
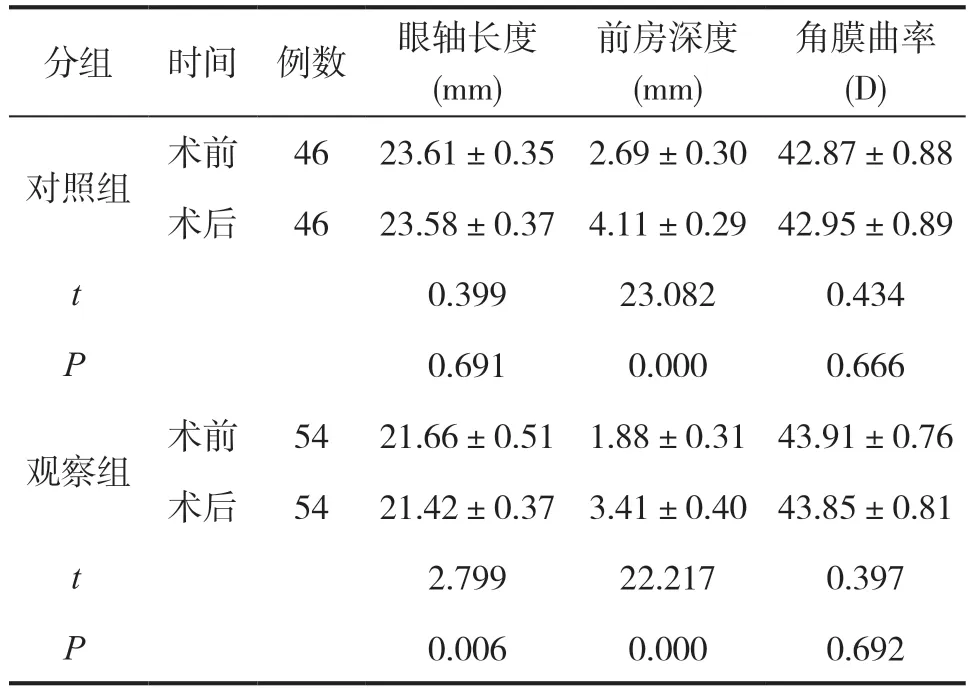
表2 观察组和对照组手术治疗前后相关生物参数的组内对比()
2.3 观察组和对照组手术治疗前后相关生物参数变化的组间对比
如表3所示,相较于观察组,对照组手术前后眼轴变化量以及手术前后前房深度加深量明显更小(P<0.05),对照组手术前后角膜曲率变化量和观察组比较无明显差异(P>0.05)。
表3 观察组和对照组手术治疗前后相关生物参数变化的组间对比()
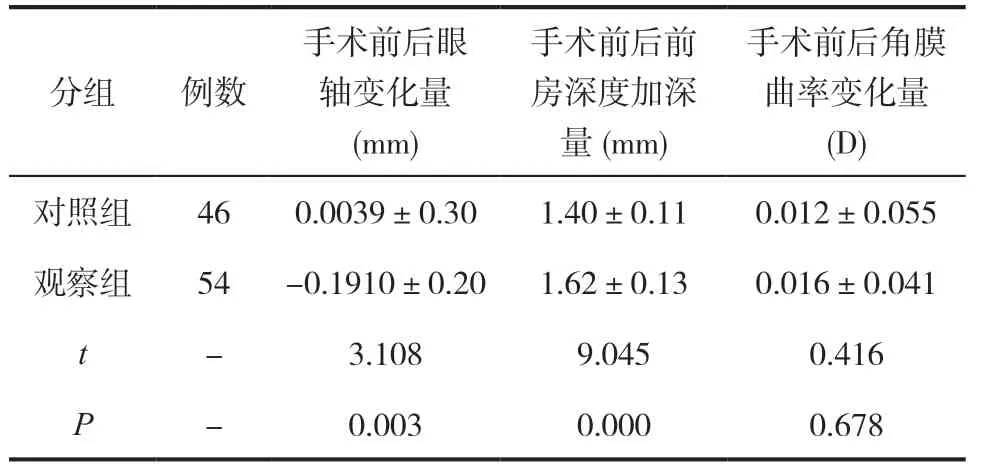
表3 观察组和对照组手术治疗前后相关生物参数变化的组间对比()
2.4 术后生物参数和术后屈光误差的关联性分析
术后眼轴长度和术后屈光误差呈负相关(r=-0.817,P=0.012),术后前房深度和术后屈光误差呈负相关(r=-0.820,P=0.010)。
3 讨论
超乳术作为原发性急性闭角型青光眼合并白内障患者目前临床常见的手术治疗方案之一,相较于小梁切除术,不仅可以有效减少滤过泡包裹以及滤过泡失败等并发症的发生概率,而且还能够有效解除瞳孔阻滞,帮助患者将其前房角重新开放,有效控制并降低眼压,提高视觉质量以及生活质量[7]。屈光度是屈光力的大小单位,也可以指屈光能力,近视、远视以及散光均是屈光不正的表现,因此屈光度也可以在一定程度上反映患者的视觉质量。研究[8]表明,相较于单纯白内障患者,原发性急性闭角型青光眼合并白内障患者在经过超乳术治疗后,其更容易产生屈光误差,且容易表现为远视漂移。
本次研究结果显示,相较于观察组,对照组平均屈光误差明显更小,同时近视屈光误差构成比明显高于远视屈光误差构成比,差异均有统计学意义(P<0.05),和既往相关研究[8]结果基本一致。进一步分析发现,相较于术前,观察组术后眼轴长度明显变短(P<0.05),对照组术后眼轴长度和术前比较无明显差异(P>0.05);相较于术前,观察组和对照组术后前房深度均明显增加(P<0.05);相较于术前,观察组和对照组术后角膜曲率和术前比较均无明显差异(P>0.05)。同时相较于观察组,对照组手术前后眼轴变化量以及手术前后前房深度加深量明显更小(P<0.05),对照组手术前后角膜曲率变化量和观察组比较无明显差异(P>0.05)。术后眼轴长度和术后屈光误差呈负相关(P<0.05),术后前房深度和术后屈光误差呈负相关(P<0.05),提示原发性急性闭角型青光眼合并白内障患者超乳术后更容易产生屈光误差以及远视漂移,而影响因素主要包括术后眼轴变短以及前房深度增加。邓水凤等[9]指出,眼轴如果发生1mm的变化,那么患者则可以产生2.5D左右的屈光误差,这可能是由于术后患者眼压得到明显改善,同时脉络膜增厚,因此导致患者眼轴长度在一定程度上发生变短,致使患者植入的人工晶状体度数偏低而发生远视漂移。研究[10]表明,术后远视误差程度会随前房的变浅而不断增大,患者术后有效IOL平面会随着术后前房的加深而发生一定后移产生远视误差。
综上所述,原发性急性闭角型青光眼合并白内障患者超乳术后的屈光误差要明显大于单纯白内障患者,同时两种疾病合并后术后容易呈远视漂移,患者术后眼轴变短以及前房深度增加是影响其术后屈光误差的主要因素。

