基于ITHBC的综合康复护理在产后盆底康复护理中的应用
李秋侠,张红艳,杨亚莉,戚莉娜,周春梅
宝鸡市妇幼保健院产科,陕西 宝鸡 721000
盆底功能障碍性疾病是妇科中常见的一种疾病,多发于产妇分娩后,其发病病因主要是产妇在分娩后盆底受到了一定的损伤,因治疗不及时导致盆底功能性疾病的发生。其在临床上主要表现为子宫脱垂、大小便失禁、生殖部位损伤等,严重时会发生性功能障碍,对女性的生殖健康造成了严重影响,同时产妇易出现焦虑、自卑、抑郁等不良情绪,严重影响了产妇的身心健康[1-2]。目前,临床上主要采用盆底肌肉训练结合康复护理治疗,但以往常规的康复护理只注重产妇的饮食管理、排便及运动等,并不能更好地满足产妇的需求。基于健康行为整合理论(ITHBC)的综合康复护理是一种以患者为中心的新型护理模式,它主要是由ITHBC 与综合康复护理两部分组成,目前,在各临床康复护理中均已逐渐应用了该护理模式。本研究主要讨论基于ITHBC 的综合康复护理在产后盆底康复护理中的应用效果,现将结果报道如下:
1 资料与方法
1.1 一般资料 选取2019 年2 月至2021 年2 月期间在宝鸡市妇幼保健院产科进行产后盆底功能康复治疗的120 例产妇作为研究对象。纳入标准:(1)产妇年龄22~44 岁;(2)经临床诊断确诊为盆底功能障碍性疾病,且均有不同程度盆底功能障碍。排除标准:(1)伴有语言障碍者;(2)伴有精神类疾病者;(3)不愿谨遵医嘱,不密切配合者。按随机数表法将产妇分为研究组和对照组,每组60 例,对照组产妇年龄22~42岁,平均(35.8±8.2)岁;初产妇28例,经产妇32例;病程1~3 个月,平均(2.4±0.6)个月。研究组产妇年龄24~44岁,平均(36.5±7.5)岁;初产妇28例,经产妇32例;病程1.5~3.2 个月,平均(2.5±0.7)个月。两组产妇的年龄、产妇类型、病程比较差异均无统计学意义(P>0.05),具有可比性。本研究已获得医院伦理委员会批准,且在征得产妇本人及家属的同意下进行。
1.2 护理方法
1.2.1 对照组 该组产妇给予常规护理,主要包含告知产妇产后的相关注意事项,密切关注产妇的病情,对产妇进行心理安慰,以消除产妇的不良情绪。告知产妇产后不可进行剧烈运动,禁止摄入刺激性食物等。
1.2.2 研究组 该组产妇给予基于ITHBC 的综合康复护理。具体方法:(1)成立基于ITHBC的综合康复护理小组。小组成员选取我院护士长1 名,妇产科护士6 名,产科医生3 名。对小组成员进行基于ITHBC的综合康复护理的相关培训,培训后对小组成员进行考核,考核通过后方可进入研究。(2)收集并评估产妇的基本情况。由责任护士对产妇的心理状态、疾病的认知程度、相关危险因素等进行评估,根据评估的结果对产妇进行具有针对性的健康教育,以帮助产妇认识到盆底功能锻炼的必要性,从而改变产妇的行为动机。(3)心理疏导与健康教育。根据对产妇心理状态的评估结果,给予产妇适宜的心理干预,以缓解产妇的不良情绪,通过讲解产后相关知识、ITHBC知识、视频演示、发放健康宣传手册、现场模拟等方式来提高产妇对自身疾病的认知,并掌握盆底肌功能锻炼的方法及注意事项,并向产妇分享以往成功的案例来提高产妇的康复信念与护理依从性。告知产妇家属多给予产妇陪护与鼓励,并监督产妇进行康复训练,以提高产妇的康复信念与社会支持。(4)盆底功能锻炼。在产后1 d由专科护士指导产妇进行盆底功能锻炼,锻炼时指导产妇采取平卧位,并将下肢屈曲分开,指导产妇进行呼气与吸气锻炼,吸气时告知产妇收缩肛门与尿道,并保持10 s以上,直至产妇感觉到盆底肌有上提的感觉为止。每组吸气与呼吸的收缩训练为30次,3次/d,并叮嘱产妇在训练时不可收缩臀部与大腿。向产妇讲解有氧运动的方式及注意事项,在机械的帮助下使产妇的肌力得到恢复,由专科护士向产妇现场展示有氧运动的方法,主要包括卧位运动、腰背运动及下肢运动,待产妇的盆底肌功能恢复正常后,告知并指导产妇进行健胸运动、仰卧起坐等训练,以促进盆底功能的迅速运作。小组成员将上述训练内容及注意事项录制成视频并发放于产妇,根据产妇的病情帮助产妇制定康复目标,并告知产妇及其家属结合ITHBC 理论进行目标锻炼。定期检查并评估产妇盆底功能的恢复情况,将检查数据展示给产妇以增强产妇的成就感与自我效能感,对不合理的训练进行分析并改进,从而帮助产妇养成良好的健康行为习惯。(5)生活护理:产后要告知产妇定时进行排尿与排便,严禁剧烈运动,对产妇的饮食给予合理的指导,告知产妇多摄入高纤维、高蛋白的食物,严禁摄入辛辣、刺激性食物,要保证产妇的营养均衡。
1.3 观察指标与评价方法 (1)焦虑、抑郁和自我效能:于护理前后采用焦虑自评量表(SAS)[3]评分、抑郁自评量表(SDS)[4]评分、自我效能量表(GSES)[5]评分进行评价。SAS 评分的总分为100 分,分值越高说明产妇越焦虑。SDS 评分的总分为100 分,分值越高说明产妇越抑郁。GSES评分的分值为1~4分,分值越高说明产妇自我效能感越好。(2)盆底肌力:采用盆底肌肉肌力分级标准[6]评估两组产妇的盆底肌力情况。对产妇盆底肌肉的收缩强度与弹性的评估采用盆底肌肉刺激仪器进行测定,0级:肌肉的收缩手指完全感觉不到,但无法确定是否有收缩动作;Ⅰ级:手指能感觉到有轻微收缩,但不持续;Ⅱ级:手指能感觉到肌肉的收缩,但持续时间不超过2 s,且能完成2 次;Ⅲ级:盆底肌肉收缩能确保手指向上向前运动,且持续时间为3 s,能完成3次;Ⅳ级:盆底肌肉收缩强劲有力,能抵抗手指的压力,且持续的时间约为4 s,能完成4次;V级:盆底肌肉收缩强劲有力,能抵抗手指压力的时间大于5 s,且能完成5次或更多。(3)盆底功能障碍性疾病的发生率及性生活满意度:比较两组产妇的盆底功能障碍性疾病的发生率及性生活满意度。盆底功能障碍性疾病包括子宫脱垂、尿失禁、腰骶疼痛。性生活满意度:采用女性性功能量表(FSFI)进行评估,量表共6个维度,总分36分,单项得分在4.4分以上者为满意。
1.4 统计学方法 应用SPSS 25.0统计软件进行数据分析。计量资料以均数±标准差()表示,组间比较采用t检验,计数资料比较采用χ2检验。以P<0.05为差异有统计学意义。
2 结果
2.1 两组产妇干预前后的SAS评分、SDS评分及GSES 评分比较 护理前,两组产妇的SAS 评分、SDS评分及GSES评分比较差异无统计学意义(P>0.05);护理后,两组产妇的SAS评分、SDS评分均明显降低,且研究组明显低于对照组,而GSES评分明显升高,且研究组明显高于对照组,差异均有统计学意义(P<0.05),见表1。
表1 两组产妇干预前后的SAS评分、SDS评分及GSES评分比较(分,)
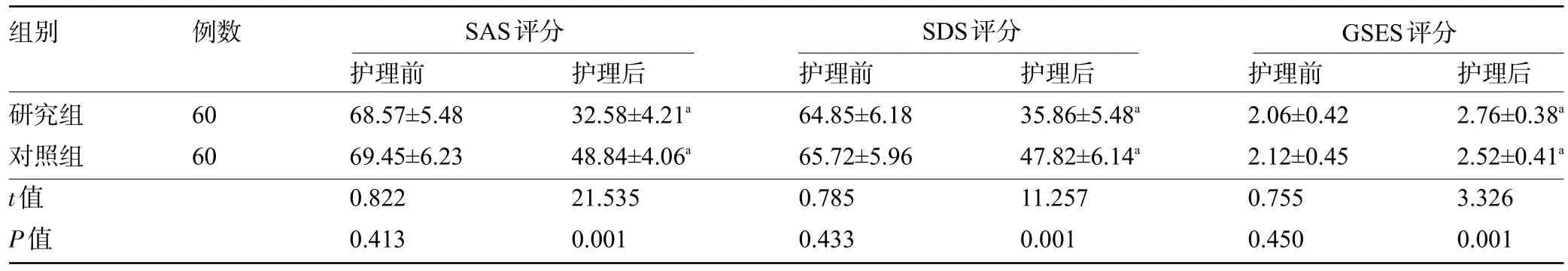
表1 两组产妇干预前后的SAS评分、SDS评分及GSES评分比较(分,)
注:与本组干预前比较,aP<0.05。
组别 例数SAS评分 SDS评分 GSES评分研究组对照组t值P值60 60护理前68.57±5.48 69.45±6.23 0.822 0.413护理后32.58±4.21a 48.84±4.06a 21.535 0.001护理前64.85±6.18 65.72±5.96 0.785 0.433护理后35.86±5.48a 47.82±6.14a 11.257 0.001护理前2.06±0.42 2.12±0.45 0.755 0.450护理后2.76±0.38a 2.52±0.41a 3.326 0.001
2.2 两组产妇的盆底肌力比较 研究组产妇盆底功能为Ⅲ级或Ⅲ级以上的占比为90.00%,明显高于对照组的71.67%,差异具有统计学意义(χ2=6.508,P=0.011<0.05),见表2。
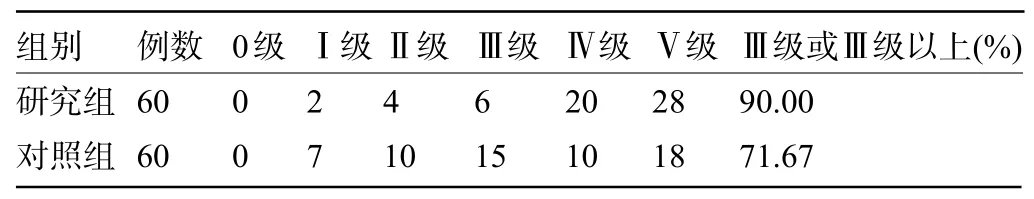
表2 两组产妇的盆底肌力比较(例)
2.3 两组产妇的盆底功能障碍性疾病发生率与性生活满意度比较 研究组产妇的盆底功能障碍性疾病的发生率为5.00%,明显低于对照组的25.00%,性生活满意度为86.67%,明显高于对照组的66.67%,差异均有统计学意义(P<0.05),见表3。
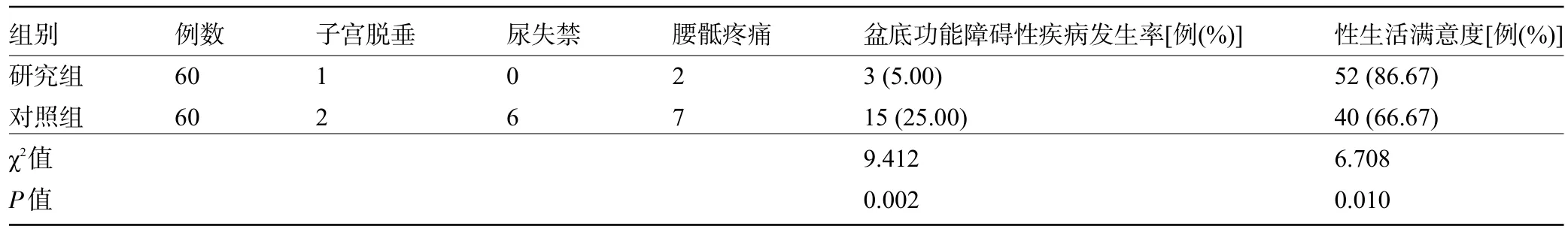
表3 两组产妇的盆底功能障碍性疾病发生率与性生活满意度比较(例)
3 讨论
盆底功能障碍性疾病是妇产科常见的一种疾病,具有较高的发病率,对女性的身心健康会造成严重影响。女性盆底主要是由筋膜、肛提肌、韧带等组织构成,其中肛提肌是盆底重要的组成部分,具有支撑的作用,能维持女性盆底功能的正常运作。当产妇在分娩时,肛提肌会受到不同程度的损伤,减弱了女性的肌肉张力,降低了女性盆底肌力功能,从而易引发一系列的盆底功能障碍性疾病[7]。因此,在临床上对于产后产妇多给予一定的护理干预以促进盆底肌力功能的恢复。
ITHBC 是一种全面性、综合性的健康教育理论,它对自我调节理论、健康行为改变理论及社会促进理论进行了相应的整合,它主要是通过提高产妇对自身疾病的认知、康复信念及自我调节能力来改变产妇的健康行为。ITHBC旨在以产妇为中心,更加注重的是产妇的主动性,护理人员通过健康教育使产妇认识到自身行为的不足之处,并运用所学的相关知识对自身行为进行主动改变,有助于产妇养成健康的行为习惯,从而提高了产妇的信心与自我效能感,进而促进了产妇机体功能的恢复,提高了产妇的临床护理效果[8-9]。
综合康复护理是一种以产妇为中心的护理模式,它主要是将护理方式进行了程序化与系统化,它与传统的护理模式相比,不仅只关注产妇的病情变化,更加注重产妇的心理与生理变化。其护理措施主要包括心理疏导、健康教育、盆底功能锻炼、生活护理等多项内容。产妇在产后因对该疾病的认知不全,易产生焦虑、紧张、抑郁等负面情绪,通过心理疏导与健康教育能有效地帮助产妇缓解不良情绪,提高了产妇的配合度与积极性,有助于产妇的康复。通过盆底功能锻炼能有效地促进产妇盆底肌肌力的恢复,同时还能减少产妇子宫脱垂、尿失禁等并发症的发生,有助于提高产妇的生活质量。通过科学的生活护理(尤其是饮食护理,少量进食刺激性、辛辣食物)能快速地增强产妇的体质,促进产妇会阴切口的愈合,阴道缩紧,从而预防并减少了盆底功能障碍性疾病的发生[10-11]。
本研究结果表明,护理后,两组产妇的SAS 评分、SDS 评分较护理前均明显降低,且研究组明显低于对照组,而GSES评分明显升高,且研究组明显高于对照组;研究组产妇盆底功能为Ⅲ级或Ⅲ级以上的比率为90.00%,明显高于对照组产妇的71.67%;研究组产妇盆底功能障碍性疾病的发生率为5.00%,明显低于对照组产妇的25.00%,研究组产妇的性生活满意度为86.67%,明显高于对照组产妇的66.67%,差异均有统计学意义(P<0.05)。这与张丽华[12]等、王小丽等[13]的研究结果基本一致。经分析,基于ITHBC的综合康复护理通过加强与产妇间的沟通,使护理人员能及时准确地掌握产妇的心理状态,并根据产妇的实际心理状态给予适当的心理护理,从而改善了产妇的负面情绪。通过基于ITHBC 的健康教育与生活护理能有效地帮助产妇认识到自身的行为问题,对改善产妇不良的健康行为、养成并维持良好的健康行为具有一定的促进作用,从而进一步提高了产妇的自我效能感。基于ITHBC 的盆底肌力康复锻炼在护士对锻炼技巧与注意事项的正确指导下,能帮助产妇进行科学、有效的锻炼,有助于提高产妇的锻炼效果,从而加快了产妇盆底功能的恢复,同时在护理人员与家属的监督下能帮助产妇进行适宜的锻炼强度与长期坚持,进而降低了盆底功能障碍性疾病的发生率,提高了产妇的性满意度[14-15]。本研究的不足之处在于所选取的样本含量较少,研究结果具有一定的局限性,后期应扩大样本量以进一步研究其应用效果。
综上所述,产后盆底康复护理中应用基于ITHBC的综合康复护理的效果显著,其不仅有助于缓解产妇的焦虑抑郁情绪,改善产妇的盆底功能,提高产妇的自我效能感与性生活满意度,还能降低盆底功能障碍性疾病的发生率,值得推广应用。

