经导管射频消融治疗室性早搏诱导性心肌病一例
张萍 董玉江
患者男性,47 岁。因阵发性胸闷、心悸2 月余,加重2天入院。既往无冠心病、高血压、脑血管病等病史,无吸烟饮酒史。2个月前患者活动后出现胸闷、憋气,伴心慌、汗出,持续3 min左右,休息后可自行缓解,上述症状时有发作,活动易诱发,每次持续数分钟,曾于外院就诊,行冠状动脉(简称冠脉)造影排除冠脉病变;动态心电图提示频发室性早搏(简称室早),共20 359次,予“美托洛尔”药物治疗症状好转后出院。入院后心电图检查示频发室早。血压116/80 mm-Hg,心率103次/分。查体心肺(-)。辅助检查:NT-proBNP 1 078 pg/m L,低密度脂蛋白胆固醇:3.16 mmol/L,肝肾功能、血生化、血常规、甲状腺功能正常。心脏彩超:左房、左室大(左房40mm、左室68 mm),肺动脉高压(轻度42 mm-Hg)、左室收缩功能减退[左室射血分数(LVEF)0.40]。予沙库巴曲缬沙坦钠片50 mg、倍他乐克缓释片23.75 mg、阿托伐他汀钙片20 mg药物治疗。入院后第3天行室早射频消融,根据术前体表心电图大致定位(图1),在CARTO3TM系统指导下标测最早激动起源于二尖瓣环前侧壁,在该处消融成功(图2),术后心电监护无室早。术后3天复查动态心电图:平均心率80次/分,室早共10次。调整倍他乐克缓释片至47.5 mg。随访3个月,根据血压、心率将沙库巴曲缬沙坦钠片加量至100 mg 每日2 次、倍他乐克缓释片至71.25 mg 每日1次,患者血压维持在110~120/70~80 mm Hg,心率60~70次/分。每月复查心脏彩超提示左房、左室均较前缩小,LVEF升高,NT-proBNP 下降,运动耐量提高,在术后第3个月时心脏彩超心脏结构及功能均恢复正常(表1)。Holter提示窦性心律,无室早,患者活动量明显提高,能从事日常体力劳动。
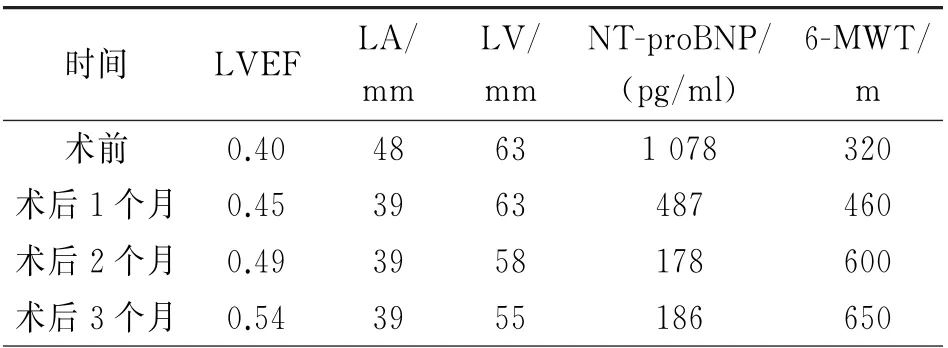
表1 患者心脏结构和功能变化
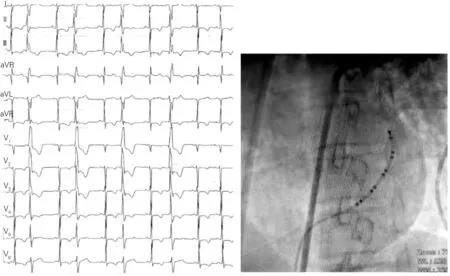
图1 起源于二尖瓣环前侧壁室早体表心电图及影像

图2 CARTO3 TM 系统指导下标测
讨论频发室早是指常规心电图中室早数每分钟>6个,24 h动态心电图室早数>1 000次。《2020年室性心律失常中国专家共识》指出,对于症状明显或不明原因的左室功能障碍的频发室早,导管消融可改善症状及左室功能[1]。
频发室早主要起源于右室流出道,少数起源于左室流出道,二尖瓣环起源室早约占3%~5%[2]。参考Shah等[3]报道的瓣环电位指标,将左前斜体位下二尖瓣环大致划分为前侧壁、后侧壁及后间隔。结合患者体表心电图、术中冠状窦电极及消融时A 波V 波特征,考虑本例室早起源于二尖瓣环前侧壁。
心律失常患者中心律失常型心肌病(AIC)的发病率约10%~30%。AIC的发病机制目前尚不明确,主要考虑可能与血流动力学改变、心肌纤维化、能量代谢、神经体液调节等相关。曾有相关研究提出频发PVC与可逆性心肌病有关,当存在不明原因的心肌病合并频发室早时,应怀疑为PVC相关性心肌病,频发PVC通常指>总心搏数15%。Douglas等[4]报道心肌病伴左室收缩功能减退患者中,使用药物减少室早能逆转心功能损害。室早所致心肌病的临床表现类似于扩张型心肌病,会出现胸闷、心悸、乏力等症状,属于心动过速性心肌病。对于AIC的治疗,最根本的治疗方法是纠正心律失常,通过药物、射频消融等手段,以控制心率、改善症状。
分析该患者入院前曾行24 h动态心电图提示频发室性早搏20 359 次,占总心搏的17% ,心律失常诊断明确。患者曾口服“美托洛尔”等抗心律失常药物效果欠佳,心脏彩超提示射血分数降低,BNP升高,胸闷、心慌症状进行性加重,既往无冠心病、高血压病史,考虑为心肌病导致心力衰竭,至于是否为AIC仍不确定,之后在本院行室早射频消融,术后随访3个月,患者胸闷、憋气症状明显改善,心脏结构、功能逐渐恢复正常。结合患者术前及术后随访3个月相关数据,可诊断为AIC。针对AIC 目前临床上常见的问题是,如何判断心动过速是心肌病的原发病因,还是继发于其他病因导致的心肌病。诊断重点为判断心律失常和心肌病中哪个为原发性病理改变。心律失常性心肌病缺乏明确的诊断指标,临床上对于心律失常性心肌病多根据患者的临床表现及病史资料进行排除性、回顾性分析判断。因此在诊断中应注意以下几点:①该病可发生于各个年龄段,常见于青壮年;②在发生心动过速前心功能正常,发病后心功能进行性下降,新诊断为心力衰竭/心肌病的患者,并可排除其他导致心功能减退的因素;③大部分患者在控制心室率后,3~6个月病人心功能可以明显改善。

