无血流阻断腹腔镜解剖性肝切除术治疗肝内胆管结石的临床体会
陈士德,李向国,余再斌,汪晓峰
(中国人民解放军海军安庆医院普通外科,安徽 安庆,246003)
肝内胆管结石是胆道外科常见病,也是复杂疾病,主要是指左右肝管汇合部以上各分支胆管内的结石,在我国南方地区较多见,尤其西南山区[1]。肝内胆管结石可导致反复的胆管炎发作,导致胆管狭窄、胆汁性肝硬化、肝萎缩肥大复合征,严重时可发展为肝内胆管细胞癌[2-4],危害较大,需要尽早治疗,目前外科手术仍是肝内胆管结石最主要的治疗手段[5-7]。随着腹腔镜技术的进步及微创医学的发展,腹腔镜手术治疗肝内胆管结石取得了满意效果。腹腔镜解剖性肝切除技术的进步,使其成为目前治疗肝内胆管结石的主要手段之一[8-12]。而腹腔镜肝切除术中出血的控制[13-16]也是研究热点,如何控制术中出血是腹腔镜肝切除术的关键,其中全入肝血流阻断中以Pringle法最常见,操作简单,止血效果确切,但此方法会长时间阻断入肝血流,容易导致肝脏缺血再灌注损伤、胃肠道淤血及肠源性细菌易位等并发症[17]。2017年10月1日至2021年5月30日我院为24例肝内胆管结石患者行无血流阻断的腹腔镜解剖性肝切除术,既注重术中保护残留肝脏功能,又可减少肝脏的缺血再灌注损伤及胃肠道淤血,疗效较为满意。现总结如下。
1 资料与方法
1.1 临床资料 收集2017年10月1日至2021年5月30日在我科诊断肝内胆管结石并获得随访的24例患者,均行无血流阻断腹腔镜解剖性肝切除术,24例患者中男10例,女14例;37~79岁,平均(59.33±9.95)岁,有上腹部手术史5例,其中1例为三次胆道手术史。合并肝外胆管结石22例,术中均使用胆道镜检查并取石。
1.2 手术方法
1.2.1 术前准备 完善相关检查,排除手术禁忌证,术前评估:(1)肝功能为Child-Pugh A级;(2)无重症胆管炎表现;(3)无急性胰腺炎;(4)心肺功能可耐受腹腔镜手术;(5)患者及其家属愿意行腹腔镜手术。术前签署手术知情同意书,本研究经医院伦理委员会审核批准。术前备皮、备血,做好患者及家属的思想沟通工作,做好手术标记。
1.2.2 手术方法 采用气管插管全身麻醉。CO2气腹压力维持在13~15 mmHg。Trocar孔采用“V”形分布,脐孔下缘穿刺10 mm Trocar作为观察孔;分别于左上腹、左侧腹部穿刺5 mm、10 mm Trocar,右侧腹部、右上腹穿刺12 mm、5 mm Trocar,右侧腹部及左上腹部操作孔作为主操作孔,采用双主刀模式。(1)腹腔镜肝Ⅱ、Ⅲ段切除术(左肝外叶切除术):首先于镜下用超声刀及电钩分别离断肝圆韧带、镰状韧带、左三角韧带,解剖第一肝门,沿左肝动脉找到肝Ⅱ、Ⅲ段动脉,予以结扎、离断,然后找到门静脉肝Ⅱ、Ⅲ分支予以离断。沿左肝外叶与内叶分界(缺血线)予以离断肝实质,小血管及交通支胆管分别用Hem-o-lok夹闭离断,逐步完成肝实质离断,最后左肝动脉用直线切割缝合器离断,观察肝断面有无出血及胆漏,分别予以缝扎止血,阻止胆漏。见图1、图2。(2)腹腔镜肝Ⅱ、Ⅲ、Ⅳ段切除术(左半肝切除术):首先用超声刀及电钩离断肝圆韧带、镰状韧带、左三角韧带,解剖第一肝门,离断左肝动脉及门静脉左肝分支,此时可见左肝缺血线,电钩标记左右半肝分界线,超声刀、双极电凝逐步离断肝实质,用Hem-o-lok夹离断交通支小胆管及肝中静脉分支,保留肝中静脉,左肝管及左肝静脉分别用直线切割缝合器离断,完整切除整个左半肝。仔细观察肝脏断面有无胆漏及出血点,缝扎止血及阻止胆漏。见图3~图5。(3)腹腔镜肝Ⅰ、Ⅱ、Ⅲ段切除术:首先按照腹腔镜肝Ⅱ、Ⅲ段切除术的方法切除Ⅱ、Ⅲ段后,充分暴露肝Ⅰ段,沿左肝动脉找到供应肝Ⅰ段的动脉,用Hem-o-lok夹闭离断,于其后方找到门静脉矢状部Ⅰ段分支,用Hem-o-lok夹闭离断。继续寻找左肝胆管至Ⅰ段分支,因门静脉左支及左肝动脉影响,难以分离时,可最后解剖离断。将Ⅰ段下端向前、向上翻转,并向上方提拉,游离肝短静脉,解剖第三肝门,用Hem-o-lok结扎离断Ⅰ段肝短静脉,因Ⅰ段位于门静脉与下腔静脉之间,出血可能难以控制,肝十二指肠韧带预留阻断带。采用超声刀离断Ⅰ段与肝右后叶间的肝实质,遇动、静脉及胆管予以Hem-o-lok夹闭离断,完整切除整个Ⅰ段。整个肝断面缝扎止血。见图6。(4)腹腔镜Ⅴ、Ⅵ、Ⅶ、Ⅷ段切除术(右半肝切除术):首先用超声刀及电钩离断肝圆韧带、镰状韧带、右三角韧带,解剖第二肝门,找到右肝静脉,然后将右肝向左上方牵拉提起,寻找右肝肝短静脉,用Hem-o-lok结扎离断,最终充分游离整个右半肝。仔细解剖第一肝门,切除胆囊(既往已行胆囊切除术的患者无此步骤),找到右肝动脉,予以结扎离断。继续游离右肝亚肝蒂,于右肝管后方找到门静脉右肝分支,用1-0丝线结扎。观察右肝缺血线,并用电钩标记作为断肝线。用超声刀及双极电凝逐步离断肝实质,Hem-o-lok夹离断交通支小胆管及肝中静脉分支,保留肝中静脉,直至找到左肝管及右肝静脉,直线切割缝合器分别离断右肝静脉及右肝亚肝蒂。仔细观察肝脏断面有无胆漏及出血点,缝扎止血,阻止胆漏。见图7~图9。(5)腹腔镜肝Ⅱ、Ⅲ、Ⅳb、Ⅵ段切除术:根据术前MRCP及肝脏CT定位,结合术中肝脏萎缩情况,决定行肝Ⅱ、Ⅲ、Ⅳ、Ⅵ段切除术,首先完成腹腔镜胆囊切除术,然后按照腹腔镜肝Ⅱ、Ⅲ段切除术的方法切除Ⅱ、Ⅲ段后,继续寻找供应Ⅳ段的分支动脉及门静脉分支,Hem-o-lok夹闭离断,根据Ⅳb段缺血线用超声刀及双极电凝逐步离断肝实质,结扎离断交通支胆管及静脉,Ⅳb段胆管同样用Hem-o-lok夹闭离断。超声刀及双极电凝右肝Ⅵ段周围游离肝实质,直至找到右肝Ⅵ段亚肝蒂,用Hem-o-lok离断,注意避免结石残留。仔细检查肝脏断面有无胆漏及出血点,缝扎止血,阻止胆漏。(6)腹腔镜肝Ⅰ、Ⅱ、Ⅲ、Ⅳ段切除术:同腹腔镜肝Ⅰ段切除术+腹腔镜Ⅱ、Ⅲ、Ⅳ段切除术。(7)腹腔镜Ⅱ、Ⅲ、Ⅶ、Ⅷ段切除术:首先行腹腔镜胆囊切除术,然后按照腹腔镜肝Ⅱ、Ⅲ段切除术的方法切除Ⅱ、Ⅲ段,再按右半肝切除的方法游离整个右肝,包括右侧三角韧带、第三肝门肝短血管,暴露整个右半肝后,仔细解剖右肝亚肝蒂,找到右肝Ⅶ、Ⅷ段亚肝蒂并用1-0丝线结扎,根据肝实质缺血线标记断肝线。沿断肝线用超声刀及双极电凝逐步离断肝实质,Hem-o-lok夹离断交通支小胆管及肝中静脉分支,保留肝中静脉,最后显露右肝静脉及右肝Ⅶ、Ⅷ段亚肝蒂(即右肝后叶亚肝蒂),直线切割缝合器分别离断,保留右肝前叶(Ⅴ、Ⅵ段)引流入右肝静脉分支。仔细检查肝脏断面有无胆漏及出血点,缝扎止血,阻止胆漏。(8)胆道镜检查取石:于胆囊管开口下方纵向切开胆总管,置入纤维胆道镜,应用网篮取出肝外胆管及左右肝管一、二级分支内的结石,嵌顿结石可用钬激光碎石后冲洗,反复冲洗胆管,明确无结石残留,检查Oddi括约肌功能无异常后,放置T管,便于术后二次胆道镜检查。见图10。

图1 左肝外叶萎缩 图2 左肝外叶门静脉支结扎

图3 左肝动脉结扎 图4 门静脉左肝支结扎

图5 左肝静脉结扎 图6 分离萎缩的尾状叶

图7 右肝后静脉结扎 图8 右肝动脉结扎

图9 右肝静脉结扎 图10 术中胆道镜探查取石
1.3 观察指标 观察并记录以下指标:手术时间、术中使用胆道镜时间、解剖性肝切除范围、术后肛门排气时间、术后进食时间,术后下床活动时间、术后引流管拔除时间、术后住院时间、术后疼痛评分(分别于术后第1天、第2天、第3天采用Wong-Banker面部表情疼痛评分量表)、术后并发症(如胆漏、肺不张、腹腔感染、切口感染)等。
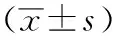
2 结 果
1例中转开腹,余23例均顺利完成手术。手术时间平均(244.88±71.68)min;中位术中出血量250.00(85,700)mL;术中胆道镜使用时间平均(31.59±9.05)min。解剖性肝切除范围包括:Ⅱ、Ⅲ段13例,Ⅱ、Ⅲ、Ⅳ段5例,Ⅴ、Ⅵ、Ⅶ及Ⅷ段2例,Ⅰ、Ⅱ、Ⅲ段1例,Ⅰ、Ⅱ、Ⅲ、Ⅳ段1例,Ⅱ、Ⅲ、Ⅳb、Ⅵ段1例,Ⅱ、Ⅲ、Ⅶ、Ⅷ段1例,术后肛门排气时间平均(57.50±21.52)h;术后进食时间平均(32.00±13.55)h,术后首次下床活动时间(41.00±20.61)h,术后引流管拔除时间平均(9.58±4.93)d;术后平均住院(13.21±5.10)d。术后疼痛评估:第1天为(3.83±1.24)分,第2天为(3.04±1.20)分,第3天为(2.42±1.14)分。术后发生并发症3例,发生率为12.50%,按Clavien分级:Ⅰ级2例(8.33%),Ⅱ级1例(4.17%),无Ⅲ级以上并发症,未出现致死或导致患者生命危险的并发症。2例Ⅰ级并发症中1例为轻度肺不张,予以雾化吸入、化痰、机械排痰等对症治疗后好转,另1例为中转开腹患者,腹部切口下端约5 cm切口感染,予以敞开切口、彻底引流及换药治疗后切口延迟愈合。Ⅱ级并发症患者为术后胆漏,造成术后住院时间达29 d,予以保持引流管通畅、负压冲洗引流等保守治疗后痊愈。术后患者均予以熊去氧胆酸片治疗。24例患者均获得随访,随访7~43个月,中位随访时间27个月,留置T管患者于术后2个月经T管窦道行胆道镜检查,3例(12.5%)患者出现肝外胆管少量结石残留,使用网篮配合胆道镜取尽结石,再次复查胆道镜无结石残留后拔除T管,后同其他患者,每半年或一年复查MRI,未发现结石复发或残留。
3 讨 论
肝内胆管结石治疗的基本原则[18]仍是“去除病灶,取尽结石,矫正狭窄,通畅引流,防治复发”。由于肝内胆管结石分布广、解剖位置复杂,治疗更为困难,存在手术风险大、术后结石易残留、并发症多等特点[5,19]。随着医疗技术的不断进步,术前采用CT、磁共振胰胆管造影、三维重建、三维可视化技术及术中超声、荧光导航等,检查及手术治疗手段越来越多,而手术微创化是目前外科的发展趋势,其中腹腔镜技术是微创外科的代表技术,目前已证实腹腔镜治疗肝内胆管结石具有创伤小、康复快、切口美容、术后疼痛轻等优势,已成为肝内胆管结石的首选治疗方法[20]。但肝内胆管结石多伴有肝段或肝叶的肝实质萎缩纤维化,萎缩-肥大综合征导致肝脏正常解剖结构改变及肝脏周围粘连水肿,难以辨别肝周管道结构,手术复杂性及风险更大[21]。此外,腹腔镜肝切除术治疗肝内胆管结石,其本身具有的技术难点还在于出血的控制及预防[22]。尽可能地降低出血风险、控制术中出血是手术成功的关键[23-24]。因肝脏本身具有复杂的脉管系统及门静脉、肝动脉丰富的血液供应,以及下腔静脉毗邻肝脏等关系,同时肝内胆管结石导致的肝周炎症粘连、水肿等情况,使腹腔镜下行第一、第二肝门,尤其第一肝门的解剖难度增加,目前国内仍以阻断第一肝门的全入肝血流阻断即Pringle法居多,因操作简单,无需解剖肝门,仅需阻断带收紧肝十二指肠韧带,但缺点在于:(1)不行第一肝门解剖,无法确认缺血肝段,即不能行解剖性肝切除术,更容易导致结石残留,同时无法分辨各肝段界限,断肝过程中可能离断更多的交通胆管,导致术后胆漏。(2)全肝血流阻断了保留的健侧肝脏组织的血液供应,并导致缺血-再灌注损伤[25],尤其合并肝硬化等肝脏基础疾病时,可诱发术后肝功能衰竭的风险。(3)全肝血流阻断导致门静脉受阻,引起胃肠道淤血,可导致肠源性细菌易位,增加术后并发症的发生[17]。
无血流阻断腹腔镜解剖性肝切除术的难度加大,风险进一步提高,适合在较大的中心开展,但由于不阻断残留肝脏的血流供应,可最小限度地影响残留肝脏功能。随着腹腔镜技术的进步,已证实其治疗肝脏疾病是安全、可行的[26]。无血流阻断腹腔镜解剖性肝切除术治疗肝内胆管结石,虽然难度系数更高,但做好充分的术前评估与准备,具备熟练的腹腔镜操作技巧,加之严密的术后处理,仍然可取得很好的结果。无血流阻断解剖性肝切除术,即切除肝脏时不进行肝脏血流的阻断,而是通过精细的解剖,找到切除肝段的供血血管并予以结扎离断,达到控制肝切除过程中控制出血的目的。(1)充分的术前准备。①积极完善术前各项评估,术前肝功能分级符合Child-Pugh肝功能分级A级;完善全身麻醉的术前相关检查与操作,术前备血。②完善影像学检查,包括肝脏的增强CT、MRCP检查,部分患者存在复杂的肝内胆管结石或特殊肝段结石,需进一步行CT三维重建及三维可视化技术,进一步明确结石位置,了解有无胆管、动静脉系统变异情况,预防术中损伤保留侧血管,同时可评估剩余肝脏体积,计算术后肝功能衰竭发生的可能性,避免其发生。③术前完善手术设计:根据CT、MRCP及三维可视化技术等检查结果,详细了解结石位置,仔细确认胆管、动脉、门静脉系统的解剖位置情况,术前讨论后设计整套详细的手术步骤及流程。(2)具备熟练的腹腔镜解剖技巧。①第一肝门的解剖:肝内胆管结石患者因长期胆管炎症导致肝门区胆管肥厚、水肿,可能出现结石梗阻、扩张、移位等情况[27],解剖过程中容易出血,本中心多采用鞘内解剖,预先分离出左右半肝的动脉及门静脉,根据结石位置及预切除的肝段情况进一步分离出各肝段的动脉、静脉,最后处理胆管。分离过程中注意有无变异的血管及胆管,解剖右肝后叶或前叶血管时需仔细解剖右肝亚肝蒂,注意找到后叶或前叶的分支血管后分别用Hem-o-lok夹闭离断。②第二肝门的解剖:尽量找到肝左、中、右静脉,根据静脉血管及肝段切除情况,选择结扎或保留。如需切除右半肝或右后叶时,进一步行第三肝门解剖,有时为预防术中牵拉肝脏导致肝短静脉撕裂及充分暴露视野的情况下,也可预先解剖第三肝门。③肝实质离断:根据术前定位情况,术中预切的肝脏因供应血管已结扎可出现明显的缺血线,标记后用超声刀、双极电凝联合离断肝实质,胆管及较大的血管需要缝扎或用Hem-o-lok夹闭,根据术前影像学检查情况,了解肝静脉分支情况,并予以结扎离断,可有效控制创面出血。肝胆管结石病微创手术治疗指南(2019版)[18]曾指出,肝内胆管结石患者胆管病变、扩张,断面偏移至病变区域可能导致遭遇多支扩张胆管,导致断面或腹腔感染,甚至肝功能衰竭等。因此,根据术前影像学检查进行定位,寻肝静脉路径离断肝实质,具备术中超声或荧光导航技术更好。④放置引流:肝内胆管结石患者因结石或感染病灶常污染肝脏断面,需于肝断面放置负压引流。放置引流前需确认断面无出血、胆漏,必要时根据腹腔污染情况选择于肝下、膈下等处放置引流管。(3)术后细致的处理措施:肝内胆管结石患者长期反复胆管炎症发作,且多为山区农村患者,乱用抗生素情况较为常见,培养多有多重耐药菌出现,术后根据药敏结果使用抗生素;同时注意术后引流情况,保持引流管通畅,尤其T管引流,可减轻肝外胆管压力,加上熊去氧胆酸的应用,改善胆汁代谢,促进患者术后肝功能的恢复。长期的胆管炎发作可导致营养不良,术后应加强患者的营养支持,改善营养状况可加快术后康复。
本组24例患者中1例因多次胆道手术,且结石分布在不同肝段,分离目标肝段血管时出血难以控制,中转开腹,余者均顺利完成腹腔镜手术。1例患者因术后胆漏,导致住院时间较长,引流管拔管延迟,后期顺利康复。除中转开腹患者外,术后疼痛程度均较轻,采用多模式镇痛后,术后第1天疼痛评分仅为(3.83±1.24),镇痛效果较好。本组未出现术后出血导致再次手术的情况,表明术中出血控制确切,肝断面的交叉血管处理较好。但手术时间较长,最长者达500 min,说明手术技术存在较大的提升空间。术中出血量较多,但最少仅为50 mL,表明随着操作技术的成熟,出血量逐渐得到控制。术后3例患者出现肝外胆管内少量结石残留,均系术前肝内外胆管大量结石患者,尤其肝外胆管大量泥沙样结石,术中反复冲洗及胆道镜取石未能完全取尽,术后经T管窦道取石,取得了满意效果。术后未发生Clavien分级Ⅲ级以上的并发症,符合腹腔镜肝切除术康复快、并发症少及术后疼痛轻的特点[28]。但无血流阻断腹腔镜解剖性肝切除术也存在一定的局限性,对术者要求较高,要求精细解剖第一肝门,尤其进行目标肝段切除时要求解剖亚肝蒂,严重粘连、解剖变异时术中可能出现大出血导致手术难以进行,本组中1例患者中转开腹,即因多次胆道手术,肝门部粘连严重,分离过程中导致出血难以控制。
综上所述,无血流阻断腹腔镜解剖性肝切除术治疗肝内胆管结石,虽然难度系数更高,手术风险更大,但术前充分准备、术中精细操作、术后细致处理,可取得满意的疗效,是安全、可行的。但肝内胆管结石炎症反复发作引起的肝周粘连、肝脏萎缩及肥大综合征,可导致肝脏胆管及血管解剖位置改变,增加了手术难度,容易发生术中大出血及术后胆漏。因此,无血流阻断腹腔镜解剖性肝切除术要求必备条件:(1)术前精心准备:准确的影像学评估、肝功能评估及营养状态评估等,尤其影像学评估,目前三维可视化技术的应用可很好地显示肝内管道的结构与变异,最大可能地做好术前规划,以有效降低手术风险[29-31]。(2)熟练的腹腔镜解剖技术:目前腹腔镜肝切除术要求双主刀模式,要求主刀与助手均可独立完成手术。无血流阻断腹腔镜肝切除术是精准肝切除术的要求,可有效降低肝脏缺血再灌注损伤,避免门静脉阻断导致的肠道淤血,是治疗肝内胆管结石的有效手段。随着腹腔镜视频显示系统的不断升级、影像学的持续进步及机器人手术的逐渐普及,无血流阻断腹腔镜解剖性肝切除术将是治疗肝内胆管结石的主要方向之一。

