多导睡眠监测在儿童慢性气道炎症伴睡眠呼吸障碍中的应用
胡次浪 黄 鹏 李 岚 朱晓华 张 帆 杜 云 李 建
(江西省儿童医院呼吸内科,江西 南昌 330006)
儿童因其独特的解剖结构及体液免疫功能不完善,使其更易发生反复呼吸道感染[1]。部分儿童细胞免疫发育不完善,Th1/Th2细胞失衡促进B细胞产生大量免疫球蛋白E和炎性介质,从而易发生过敏性疾病[2]。反复呼吸道感染及过敏性疾病引起的气道慢性炎症,导致儿童气道病理变化如扁桃体肥大、腺样体肥大、气道炎症性狭窄等,进而引发阻塞性睡眠呼吸暂停(obstructive sleep apnea,OSA),而OSA的发生严重影响患儿的日常生活,导致多种症状体征同时发生,不利于患儿的生长发育,因此临床对于慢性气道炎症患儿的诊治重视程度较高,对患儿的气道炎症及睡眠障碍等多方面的研究有助于诊治措施的制定,但是临床中相关的研究仍不足。因此本研究通过多导睡眠监测了解患儿睡眠障碍的程度,为正确诊治慢性气道炎症提供指导。报道如下。
1 资料与方法
1.1 一般资料 本研究纳入来自江西省儿童医院呼吸科门诊存在睡眠呼吸障碍儿童为研究对象。统一按照以下纳入和排除标准,收集2021年10月至2022年7月儿童相关资料,共收集32例儿童入组。同时本研究通过了医院医学伦理委员会审批。
1.2 调查的纳入及排除标准
1.2.1 纳入标准 ①14岁以下的儿童,且男女不限。②儿童阻塞性睡眠呼吸暂停诊断及参照《中国儿童阻塞性睡眠暂停诊断与治疗指南》[3]。③反复上呼吸道感染参照《反复呼吸道感染的临床概念和处理原则》[4]。④变应性鼻炎、腺样体肥大诊断参照《诸福棠实用儿科学(第8版)》[1]。⑤咳嗽变异性哮喘、上气道咳嗽综合征参照《中国儿童慢性咳嗽诊断与治疗指南(2013年修订)》[5]。患者的临床资料完整,在知情同意书上签字,所有调查对象的临床资料递交伦理委员会审核并获得批准。
1.2.2 排除标准 ①气道发育畸形、神经肌肉疾病引起的阻塞性睡眠呼吸暂停。②中枢性的呼吸暂停综合征或低通气综合征。③临床诊治依从性较差者。④既往呼吸系统创伤或手术史者。⑤2周内发生急性呼吸道感染者。⑥随访资料不完整。
1.3 研究方法
1.3.1 多导睡眠监测 对符合纳入标准的儿童采用德国律维施泰因医学技术公司的SOMNOLAB2多导睡眠仪进行多导睡眠监测,首先,在监测前进行鼻内镜检查,对所有儿童进行整夜多导睡眠监测检查,检查时间在6.0 h及以上,保证安静舒适的睡眠环境,由家长陪同,均未应用镇静及安眠药物等睡眠干预治疗方法,采用电脑对监测情况进行持续记录,并于第2天由两名以上经验丰富的工作人员对监测结果进行统计分析,根据呼吸暂停低通气指数(AHI)进行阻塞性睡眠呼吸暂停的判定,以AHI值在5次/小时及以上判定为异常,其中AHI值达到5~10次/小时(伴有最低动脉血氧饱和度85%~91%)、11~20次/小时(伴有最低动脉血氧饱和度75%~84%)及20次/小时以上(伴有最低动脉血氧饱和度不足5%)分别判定为轻度阻塞性睡眠呼吸暂停、中度阻塞性睡眠呼吸暂停及重度阻塞性睡眠呼吸暂停。另外,进行颅咽侧位片检查、过敏原检测,并对>6岁的患儿进行相关的肺功能 检查。
1.3.2 治疗方案 对于轻度及中度OSA合并过敏性鼻炎、腺样体肥大、上气道咳嗽综合征的患儿使用鼻用糖皮质激素和孟鲁司特钠咀嚼片作为治疗药。对于反复上呼吸道感染的患儿在常规治疗同时并加用白葡奈氏菌片进行口服。对于重度OSA患儿进行外科手术治疗[3-4]。
1.3.3 随访 对诊断患儿进行为期3个月的门诊/电话随访。
1.3.4 疗效判定标准 OSA的疗效判定:①症状消失:患儿睡眠时憋气、呼吸暂停、张嘴呼吸、睡眠不安等症状消失。②症状好转:患儿睡眠时憋气、呼吸暂停、张嘴呼吸、睡眠不安等症状好转,复查睡眠监测好转。咳嗽的疗效判定[6]:依据咳嗽症状积分进行前后对比判定。见表1。采用直接监护人或儿童的主观判断作为疗效判断依据,以第1次就诊时的咳嗽症状积分作为基础:①积分降为0为咳嗽消失。②积分比初次就诊时下降但未降至0为咳嗽好转。③积分与初次就诊时相同为咳嗽无改变。④积分较初次就诊时上升为咳嗽加重。

表1 咳嗽症状积分表
1.4 统计学方法 采用SPSS 26.0软件进行数据的整理和统计分析,用率的构成比描述疾病在不同人群的分布情况,符合正态分布的计量资料采用()表示,重复测量的计量资料进行χ2分析,进一步的两两比较进行SNK-q检验,检验水准α=0.05,P<0.05表示差异有统计学意义。
2 结果
2.1 基本资料 本研究共纳入32例儿童,年龄3~10(5.66±2.36)岁,其中男22例,女10例,2~5岁儿童14例,6~10岁儿童18例;BMI指数13.2~20.3 kg/m2,平均BMI指数为(17.33±1.96)kg/m2。临床症状 见表2。

表2 纳入研究的32例患儿临床表现
2.2 32例患儿的检查情况 32例患儿均接受了多导睡眠监测,其中轻度阻塞性睡眠呼吸暂停27例(84.38%),中度阻塞性睡眠呼吸暂停3例(9.38%),重度阻塞性睡眠呼吸暂停2例(6.25%)。颅咽侧位片腺样体肥大25例(78.13%),18例接受肺功能检查(56.25%),其中11例肺功能正常(61.11%),7例阻塞性通气功能障碍(38.89%)。2例患儿查体发现扁桃体Ⅲ°肿大(6.25%)。过敏原检测:粉尘螨10例(31.25%),屋尘螨3例(9.38%),牛奶2例(6.25%),霉菌1例(5.00%)。
2.3 诊断及治疗情况 反复上呼吸道感染伴扁桃体肥大2例(6.25%),过敏性鼻炎伴腺样体肥大8例,腺样体肥大伴上气道咳嗽综合征15例(46.88%),腺样体肥大伴上气道咳嗽综合征伴咳嗽变异性哮喘4例(12.50%),上气道咳嗽综合征伴咳嗽变异性哮喘 3例(9.38%)。治疗:①对于轻度及中度OSA合并过敏性鼻炎、腺样体肥大上气道咳嗽综合征的患儿使用鼻用糖皮质激素和孟鲁司特钠咀嚼片作为治疗药物。②对于反复上呼吸道感染的患儿在常规治疗上加用白葡奈氏菌片进行口服。③对于重度OSA患儿进行外科手术治疗。
2.4 随访情况 32例患儿按方案进行治疗,2例因重度阻塞性睡眠呼吸暂停手术治疗,30例接受内科治疗,其消失率均较高,呼吸暂停的消失率达到了100.00%。见表3。
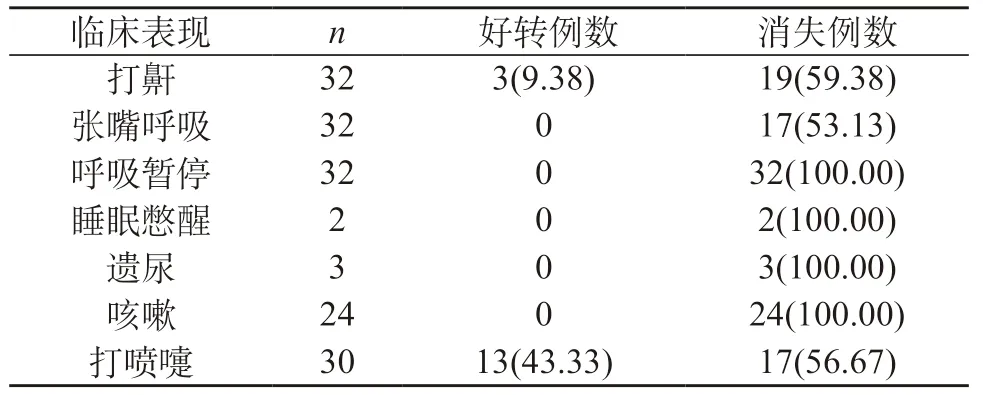
表3 32例患儿治疗后情况[n(%)]
2.5 32例患儿治疗前后的日间及夜间咳嗽症状积分比较 治疗1、2、3个月后患儿的日间及夜间咳嗽症状积分持续下降,且治疗后的日间及夜间咳嗽症状积分均显著低于治疗前,差异有统计学意义(P<0.05)。见表4。
表4 患儿治疗前后的日间及夜间咳嗽症状积分比较(分,)

表4 患儿治疗前后的日间及夜间咳嗽症状积分比较(分,)
3 讨 论
儿童慢性气道炎症是指炎症累及气道的疾病,包括鼻炎、鼻-鼻窦炎、腺样体肥大、上气道咳嗽综合征、中耳炎、咳嗽变异性哮喘,反复上下呼吸道感染,尤以过敏性气道炎症多见[7]。慢性气道炎症引发OSA的发生并引发一系列的病理变化越来越受到临床的关注,如腺样体面容、学习障碍、多动症、心血管疾病等[8]。通过多导睡眠监测了解患儿OSA的严重程度是治疗该病的重要方法。
本研究发现2例反复上呼吸道感染患儿并扁桃肥大,睡眠监测提示存在OSA,行常规治疗并辅于细菌溶解产物支持,通过随访获得较为满意的疗效。提示在出现OSA时应积极治疗反复呼吸道感染,细菌溶解产物可以减少反复呼吸道感染的发生次数和严重程度[9]。
与成人OSA不同,儿童出现气道阻塞多见于扁桃体和(或)腺样体肥大[10]。有研究报道,腺样体肥大患儿中有33.3%伴过敏性鼻炎[11]。腺样体作为人体外周免疫器官,易受各种抗原及炎症刺激导致肥大,腺样体肥大则又引起上气道堵塞,鼻分泌物潴留鼻腔,引起上气道咳嗽综合征、OSA。本研究发现,腺样体肥大合并过敏性鼻炎、上气道咳嗽综合征占比84.4%,提示腺样体肥大是引发OSA最主要的原因,与既往文献报道一致[3]。对于轻度及中度的睡眠呼吸暂停可先于内科使用鼻用糖皮质激素、孟鲁司特钠治疗,本研究提示仅2例重度OSA行手术治疗,对于轻度及中度OSA并合并过敏性鼻炎、腺样体肥大、上气道咳嗽综合征的患儿使用鼻用糖皮质激素和孟鲁司特钠咀嚼片作为治疗药,3个月随访效果显著,与2018年法国耳鼻咽喉科颈外科学会研究一致[12]。
“上-下气道慢性炎症性疾病联合诊疗与管理的概念”越来越受到临床关注,过敏性疾病(如上气道咳嗽综合征、咳嗽变异性哮喘等)提倡多学科联合治疗[7]。多导睡眠监测对于OSA合并哮喘、上气道咳嗽综合征的病情监测具有重要意义。本研究发现:慢性气道炎症如上气道咳嗽综合征不伴有腺样体肥大时,多导睡眠监测发现仍存在OSA,提示慢性气道炎症和睡眠呼吸障碍之间存在因果关系[13-15]。
本文探究多导睡眠监测在慢性气道炎症的应用价值及意义,结果显示,32例存在睡眠呼吸障碍儿童中轻度阻塞性睡眠呼吸暂停27例(84.38%),中度阻塞性睡眠呼吸暂停3例(9.38%),重度阻塞性睡眠呼吸暂停2例(6.25%),提示阻塞性睡眠呼吸暂停的存在及严重程度均有待监控与改善,而多导睡眠监测为患儿病情的有效诊断提供了依据,其中轻中度患儿进行内科保守治疗,而重度患儿进行外科手术治疗,均取得较好的效果,相关症状体征消失率较高,尤其是日间与夜间咳嗽症状积分、总积分持续改善,提示该类患儿的呼吸道炎症状态可能得到有效的控制,说明多导睡眠监测可为慢性气道炎症患儿的病情监测及针对性治疗措施的制定提供了有效的参考依据。分析原因,长期慢性气道炎症导致呼吸道状态的异常,从而进一步导致阻塞性睡眠呼吸暂停的发生[16-18],而对于此类患儿采用多导睡眠监测的方式进行干预,有助于了解其病情的严重程度,从而进行针对性的治疗[19-20]。因此,在改善患儿相关症状体征及提升临床效果方面具有更好的效果,做到高效的对症治疗[21-22],对于呼吸道炎症的控制也有积极的控制与改善作用,对患儿实现了较为全面的干预治疗效果。
综上所述,在儿童OSA多由慢性气道炎症阻塞引起,多导睡眠监测可及时发现气道阻塞程度并为OSA的治疗提供指导,轻度及中度OSA可行内科治疗,针对性的治疗有助于改善患者的症状体征,临床应用意义较高。但是本研究样本量较小,因此在研究方面仍存在一定不足,亟待进一步更大样本量,且更为细致的探究,以为该类患儿的诊治提供更为全面细致的参考依据。

