美国感染病学会关于产超广谱β-内酰胺酶肠杆菌目细菌(ESBL-E)、耐碳青霉烯类肠杆菌目细菌(CRE)、难治性耐药铜绿假单胞菌(DTR-PA)、产AmpC β-内酰胺酶肠杆菌目细菌(AmpC-E)、耐碳青霉烯类鲍曼不动杆菌(CRAB)和嗜麦芽窄食单胞菌的抗感染治疗指引(2022版)摘要
肖园园,谭彩霞,李春辉,吴安华 编译
(中南大学湘雅医院医院感染控制中心,湖南 长沙 410008)
抗微生物药物耐药性(antimicrobial resis-tance,AMR)上升是一场全球危机。根据美国疾病控制与预防中心(Centers for Disease Control and Prevention,CDC)发布的《2019年美国抗微生物药物耐药性威胁报告》显示,从2012年到2017年,抗微生物药物耐药病原菌每年导致280多万人感染,超过3.5万人死亡。美国感染病学会(Infectious Diseases Society of America,IDSA)在其2019年战略计划中,将为临床医生开发并传播临床实践指南以及其他指引文件确定为一项首要举措。IDSA承认,由于更新或制定新的临床实践指南需要较长的时间,因此,应对快速发展的议题(如AMR)的能力受到限制,这些指南是基于系统的文献综述并使用严格的推荐意见分级评估、制定及评价(Grading of Recommendations Assessment,Development and Evaluation, GRADE)标准。此外,当临床试验数据和其他可靠的研究有限或无法获得时,制定临床实践指南具有挑战性。在数据不断变化的情况下,IDSA批准制定更有针对性的指引文件,作为临床实践指南的替代方案,用于难治性感染的治疗。指引文件由一个专家小组编写,在对文献、临床经验和专家意见进行全面(但不一定是系统的)综述的基础上,回答有关治疗的问题。指引不包括正式的证据分级,并至少每年在线更新一次。
本文阐述关于产超广谱β-内酰胺酶肠杆菌目细菌(extended-spectrum β-lactamase-producing Enterobacterales, ESBL-E)、耐碳青霉烯类肠杆菌目细菌(carbapenem-resistant Enterobacterales, CRE)、难治性耐药铜绿假单胞菌(Pseudomonasaeruginosawith difficult-to-treat resistance, DTR-PA)、产AmpC β-内酰胺酶肠杆菌目细菌(AmpC β-lactamase-producing Enterobacterales,AmpC-E)、耐碳青霉烯类鲍曼不动杆菌(carbapenem-resistantAcinetobacterbaumannii,CRAB)和嗜麦芽窄食单胞菌(Stenotrophomonasmaltophilia)感染的治疗指引。每一种病原体都可能会引起美国不同规模医院中各种严重感染,并导致较高的发病率和死亡率。这些微生物给临床医生带来了不同的治疗挑战。目前有几种经过充分研究的抗菌药物可用于治疗AmpC-E感染,但人们对于临床上的最佳治疗方案以及哪些菌种产生AmpC酶的风险最高仍存在困惑。针对CRAB和嗜麦芽窄食单胞菌感染的治疗选择很少,临床数据有限,且难以区分定植与侵袭性感染。
该指引文件以回答每种病原体一系列临床问题的形式呈现。其中,简要描述了重要的临床试验、耐药机制和药敏试验方法,但未对这些问题进行全面综述。在全球范围内,由于耐药菌的流行病学和特定抗感染药物的可获得性存在地区差异,因此,本治疗建议仅针对于美国的耐药菌感染。
1 研究方法
IDSA召集了6名在耐药菌感染治疗方面具有丰富临床和研究经验的感染病专家,并成立了专家小组。通过一系列网络会议,专家组根据每个病原体制定了常见的治疗问题并作出了相应的解答。由于有关AmpC-E、CRAB和嗜麦芽窄食单胞菌感染治疗的可靠数据相对缺乏且存在矛盾,因此专家组选择提供指引建议,而不是推荐。本指引文件适用于成人和儿童。肝肾功能均正常的情况下,针对治疗成人患者耐药性感染的抗菌药物建议剂量见表1。
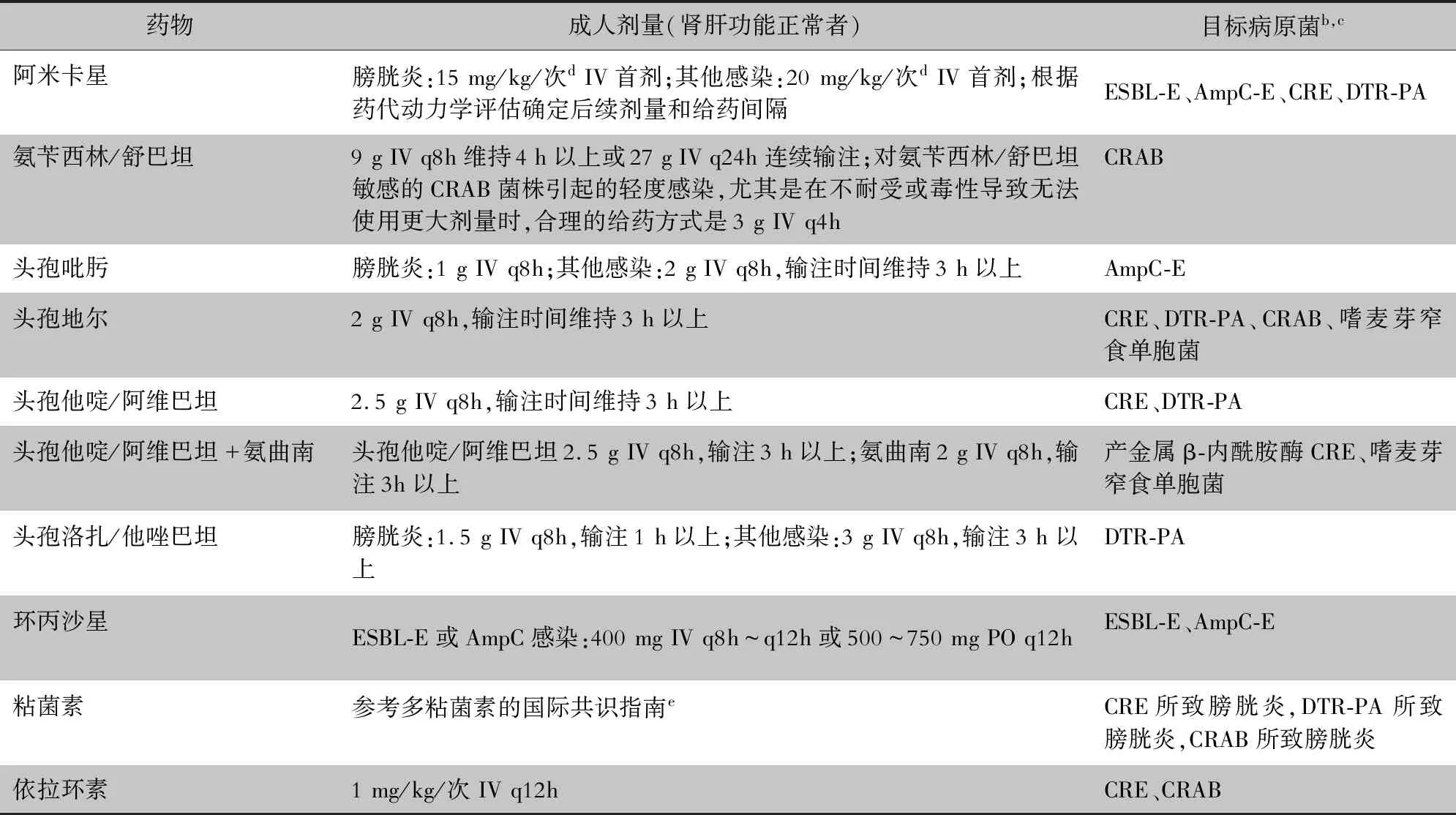
表1 治疗抗微生物药物耐药病原菌感染的抗菌药物用法及剂量建议a

续表1
2 常规治疗建议
该指引中的治疗推荐,均假设病原菌及药物体外活性已明确。如果在两种抗菌药物的有效性、安全性、费用和便利性一致的情况下,当地药物的可获得性是选择其中某一种抗菌药物的重要考量因素。对于耐药病原菌所致的感染,专家组建议传染病专家以及当地抗菌药物管理规划的医生或药剂师共同参与患者的治疗。
在本指引文件中,复杂性尿路感染(complicated urinary tract infection, cUTI)是指与生殖泌尿系统结构或功能异常相关的尿路感染,或任何发生在青少年或成年男性的尿路感染。总体而言,专家小组建议cUTI的治疗方案和疗程可参照肾盂肾炎。对于源头已得到控制(如拔除了Foley导尿管)且不再存在尿潴留或留置导尿管等持续性问题的cUTI,抗菌药物的选择和抗感染时间的制定可参照单纯性膀胱炎。
2.1 经验性治疗 经验性治疗决策应根据患者感染的最可能病原体、感染严重程度、可能感染部位和其他患者特定因素(如重度青霉素过敏、慢性肾疾病)来指导用药。临床医生在决定对某一患者经验治疗时还应考虑以下因素:(1)既往6个月内患者曾检出的病原菌以及病原菌的相关药敏数据;(2)既往30 d内抗菌药物的暴露情况;(3)最可能感染的病原菌在当地的药敏模式。经验决策需根据病原体的特性、药敏情况以及主要β-内酰胺酶基因鉴定结果确定。对于ESBL-E、CRE、DTR-PA、CRAB和嗜麦芽窄食单胞菌来说,区分细菌定植和感染则尤为重要,因为非必要的抗菌药物治疗会导致耐药进一步发生,并且可能对患者造成抗菌药物耐药相关的附加损伤。常用的经验性抗菌药物治疗方案通常对CRAB和嗜麦芽窄食单胞菌感染无效。根据经验性抗菌药物治疗方案,应在回顾以往的培养结果、临床表现、个体宿主危险因素和抗菌药物特异性不良事件等特征之后,再进行仔细的风险-获益分析,最终作出针对ESBL-E、CRE、DTR-P、AmpC-E、CRAB和嗜麦芽窄食单胞菌的治疗决策。
2.2 治疗持续时间和口服序贯治疗 本指引文件未提供关于治疗持续时间的建议,但建议治疗耐药病原菌感染无需较同类敏感病原菌延长疗程。显然,在获得抗菌药物药敏结果之前,很可能就已经开始经验性使用对致病菌无效的抗菌药物治疗,可能会影响治疗的持续时间。如对于膀胱炎(典型的轻度感染),专家组认为如果药敏结果显示初始经验治疗选择的药物对病原菌无活性,但患者临床症状缓解,无需重复尿培养和更换抗菌治疗方案或延长疗程。然而,对于其他感染,如果药敏结果提示初始经验选择的药物对病原菌无抗菌活性,则建议更换为有效的治疗药物并完成疗程(整个疗程从有效治疗开始算起)。此外,在确定耐药菌感染疗程的长短时,与任何细菌性感染的治疗一样,均需考虑患者的免疫状态、病灶处置情况和治疗总体反应等相关的重要宿主因素。最后,应尽可能考虑口服降阶梯治疗,特别是符合以下条件的患者:(1)对相应的口服药物敏感;(2)患者血流动力学稳定;(3)已采取合理的感染源控制措施;(4)不存在肠道吸收不良情况。但对于CRAB和嗜麦芽窄食单胞菌感染者,很难达到这些条件。
3 产超广谱β-内酰胺酶肠杆菌目细菌
从2012—2017年,美国ESBL-E的发病率增加了53%,很大程度上归因于社区获得性感染的增加。超广谱β-内酰胺酶群(extended-spectrum β-lactamases,ESBLs)是使大部分青霉素、头孢菌素和氨曲南失活的酶。ESBL-E通常对碳青霉烯类药物敏感,ESBLs也不会导致非β-内酰胺类药物,如环丙沙星、TMP/SMX、庆大霉素失活。然而,携带ESBLs基因的生物体通常会携带其他耐药基因或突变基因,从而导致其对多种抗菌药物耐药。
任何革兰阴性菌都可能含有ESBLs基因,以大肠埃希菌(Escherichiacoli)、肺炎克雷伯菌(Klebsiellapneumoniae)、产酸克雷伯菌(Klebsiellaoxytoca)和奇异变形杆菌(Proteusmirabilis)最常见。CTX-M酶,尤其是CTX-M-15,是美国最常见的ESBLs。除了CTX-M外,还存在具有独特水解力的ESBLs,其中包括被替代了氨基酸的窄谱TEM和SHV β-内酰胺酶变体,但未对这些酶进行CTX-M酶那样严谨的临床研究。大多数临床微生物学实验室不进行常规ESBLs检测。更确切地说,对头孢曲松不敏感(即头孢曲松MIC≥2 μg/mL)通常作为耐药菌产生ESBLs的替代指标,但该阈值在特异性上存在局限性,可能因其他原因所致对头孢曲松不敏感的细菌也被错误地判定为产ESBLs。在本指引文件中,ESBL-E为产ESBLs的大肠埃希菌、肺炎克雷伯菌、产酸克雷伯菌或奇异变形杆菌。以下针对ESBL-E感染的治疗建议均认为/假定首选和替代抗菌药物具有体外活性。
问题1:治疗ESBL-E引起的单纯性膀胱炎,首选的抗菌药物是什么?
建议:呋喃妥因、TMP/SMX作为治疗ESBL-E引起的单纯性膀胱炎首选药物。
问题2:治疗ESBL-E引起的肾盂肾炎和cUTI,首选的抗菌药物是什么?
建议:厄他培南、美罗培南、亚胺培南/西司他丁、环丙沙星、左氧氟沙星或TMP/SMX是治疗ESBL-E引起的肾盂肾炎和cUTI的首选药物。
问题3:治疗ESBL-E引起的非尿路感染,首选抗菌药物是什么?
建议:碳青霉烯类药物是治疗ESBL-E引起的非尿路感染的首选药物。在临床症状缓解后,如果后续的药敏结果提示病原菌对喹诺酮类药物或TMP/SMX敏感,则可以口服氟喹诺酮类药物或TMP/SMX降阶梯治疗。
问题4:当证实ESBL-E对哌拉西林/他唑巴坦体外敏感时,哌拉西林/他唑巴坦能否在ESBL-E感染的治疗中发挥作用?
建议:如果临床医生已选择哌拉西林/他唑巴坦作为膀胱炎的经验性初始治疗方案,随后病原体被确定为ESBL-E,但患者的临床症状有所改善,则不需要更换或延长抗感染方案。尽管使用哌拉西林/他唑巴坦治疗ESBL-E引起的肾盂肾炎和cUTI临床失败的风险较低,专家组仍然建议选择碳青霉烯类、氟喹诺酮类或TMP/SMX,而不是哌拉西林/他唑巴坦进行治疗。即便证实ESBL-E对哌拉西林/他唑巴坦体外敏感时也应避免使用该药。
问题5:当证实ESBL-E对头孢吡肟体外敏感时,头孢吡肟能否在ESBL-E感染的治疗中发挥作用?
建议:治疗ESBL-E引起的感染时,即使证实对头孢吡肟体外敏感,也应避免使用。如果已选择头孢吡肟进行经验治疗,后又确诊为ESBL-E引起的膀胱炎,但患者的临床状况得到改善,则不需要更换抗感染方案或延长抗感染疗程。
问题6:当证实ESBL-E对头霉素类药物体外敏感时,头霉素类药物是否能在ESBL-E感染的治疗中发挥作用?
建议:在获得更多使用头孢西丁或头孢替坦的临床结果数据并确定最佳剂量之前,不建议将头霉素类药物用于治疗ESBL-E感染。
4 CRE
在美国,CRE每年造成13 000多例医院感染和1 000多例死亡。CDC将CRE定义为对至少一种碳青霉烯类药物耐药或产生碳青霉烯酶的肠杆菌目细菌。对亚胺培南天然耐药的细菌(如摩氏摩根菌、变形杆菌属、普罗威登斯菌属),则必须至少对其他任何一种碳青霉烯类药物耐药。CRE包括一组具有多种潜在耐药机制的异种病原菌,分为产碳青霉烯酶CRE和不产碳青霉烯酶CRE。不产碳青霉烯酶CRE可能是非碳青霉烯酶的β-内酰胺酶基因扩增,同时伴有外膜孔蛋白变化的结果。美国产碳青霉烯酶的分离株约占总CRE的35%~59%。
美国最常见的碳青霉烯酶是肺炎克雷伯菌碳青霉烯酶(K.pneumoniaecarbapenemases,KPCs),可以由任何肠杆菌产生。在美国发现的值得注意的碳青霉烯酶包括新德里金属β-内酰胺酶(New Delhi metallo-β-lactamases,NDMs)、维罗纳整合子编码的金属β-内酰胺酶(Verona integron-encoded metallo-β-lactamases,VIMs)、亚胺培南水解型金属β-内酰胺酶(imipenem-hydrolyzing metallo-β-lactamases,IMPs)和苯唑西林酶(如OXA-48型酶)。明确CRE临床分离株是否产碳青霉烯酶以及酶的种类对于指导治疗决策非常重要。
表型试验(如改良的碳青霉烯酶灭活试验和Carba NP试验)可以区分产碳青霉烯酶和不产碳青霉烯酶的CRE。分子检测可以识别特定的碳青霉烯酶(如区分KPC和OXA-48型碳青霉烯酶)。目前只有少数临床微生物学实验室开展碳青霉烯酶表型和/或基因型的检测项目,但专家组强烈鼓励所有临床微生物学实验室开展碳青霉烯酶检测,以制定最佳的治疗决策。以下针对CRE感染的治疗建议均认为/假定首选和替代抗菌药物具有体外活性。
问题1:治疗CRE引起的单纯性膀胱炎,首选的抗菌药物是什么?
建议:环丙沙星、左氧氟沙星、TMP/SMX、呋喃妥因或单剂量氨基糖苷类药物是治疗CRE引起的单纯性膀胱炎首选治疗方案。当无法进行碳青霉烯酶检测或检测结果阴性时,标准输注美罗培南是治疗对厄他培南耐药(厄他培南MICs≥2 μg/mL)但对美罗培南敏感(美罗培南MICs≤1 μg/mL)CRE膀胱炎的首选方案。如果首选药物均无效,头孢他啶/阿维巴坦、美罗培南/法硼巴坦、亚胺培南/西司他丁/瑞来巴坦或头孢地尔可作为治疗CRE引起的单纯性膀胱炎的替代药物。
问题2:治疗CRE引起的肾盂肾炎和cUTI,首选的抗菌药物是什么?
建议:如果药敏结果提示病原菌对药物敏感,则环丙沙星、左氧氟沙星和TMP/SMX是CRE引起的肾盂肾炎和cUTI的首选治疗方案;当无法获取碳青霉烯酶检测结果或结果为阴性时,延长输注美罗培南是治疗对厄他培南耐药(厄他培南MICs≥2 μg/mL)但对美罗培南敏感(美罗培南MICs≤1 μg/mL)的CRE肾盂肾炎和cUTI的首选治疗方案。头孢他啶/阿维巴坦、美罗培南/法硼巴坦、亚胺培南/西司他丁/瑞来巴坦和头孢地尔是治疗厄他培南及美罗培南耐药菌引起的肾盂肾炎和cUTI的首选药物。
问题3:当无法获取碳青霉烯的检测结果或检测结果为阴性时,治疗对厄他培南耐药、对美罗培南敏感的CRE引起的非尿路感染,首选的抗菌药物是什么?
建议:当无法获取碳青霉烯酶的检测结果或检测结果呈阴性时,延长输注美罗培南是治疗对厄他培南耐药(厄他培南MICs≥2 μg/mL)但对美罗培南敏感(美罗培南MICs≤1 μg/mL)的CRE引起的非尿路感染的首选治疗方案。
问题4:当无法获取碳青霉烯酶的检测结果或结果为阴性时,治疗对厄他培南和美罗培南均耐药的CRE引起的非尿路感染,首选的抗菌药物是什么?
建议:当无法获取碳青霉烯酶的检测结果或检测结果阴性时,头孢他啶/阿维巴坦、美罗培南/法硼巴坦、亚胺培南/西司他丁/瑞来巴坦是治疗对厄他培南(厄他培南MICs≥2 μg/mL)和美罗培南(美罗培南MICs≥4 μg/mL)均耐药的CRE所致非尿路感染的首选方案。如果患者感染碳青霉烯酶类型未知的CRE菌株,且患者既往12个月内曾在产金属β-内酰胺酶(如NDM)CRE流行的国家接受过治疗,或既往在临床或监测培养中发现产金属β-内酰胺酶的菌株,其首选的治疗方案包括头孢他啶/阿维巴坦联合氨曲南或头孢地尔单药治疗。
问题5:治疗产碳青霉烯酶的CRE引起的非尿路感染,首选的抗菌药物是什么?
建议:产KPC酶的CRE引起的非尿路感染,首选头孢他啶/阿维巴坦、美罗培南/法硼巴坦和亚胺培南/西司他丁/瑞来巴坦。头孢他啶/阿维巴坦联合氮曲南或头孢地尔单药疗法是产NDM酶和其他金属β-内酰胺酶的CRE感染的首选治疗方案。头孢他啶/阿维巴坦是产OXA-48型酶CRE感染的首选治疗方案。
问题6:当使用新型的β-内酰胺类药物治疗CRE感染时,CRE分离株对新型的β-内酰胺类药物产生耐药性的可能性有多大?
建议:出现耐药是所有用于治疗CRE感染的新型β-内酰胺类药物的一个令人担忧的问题,头孢他啶/阿维巴坦的耐药率似乎最高。由于头孢他啶/阿维巴坦是第一个获得FDA批准的新型β-内酰胺类抗CRE药物,临床数据相对而言更多,所以目前关于头孢他啶/阿维巴坦耐药性的数据最多。
问题7:四环素类衍生物在治疗CRE感染中的作用是什么?
建议:虽然β-内酰胺类药物仍然是治疗CRE感染的首选药物,但当β-内酰胺类药物无效或患者无法耐受时,替加环素和依拉环素是一种替代选择。不推荐四环素衍生物单药治疗CRE引起的尿路感染或血流感染。
问题8:多粘菌素在治疗CRE感染中的作用是什么?
建议:应避免使用多粘菌素B和粘菌素治疗CRE引起的感染。可考虑将粘菌素作为治疗CRE所致单纯性膀胱炎的替代药物。
问题9:联合抗感染治疗方案在治疗CRE感染中的作用是什么?
建议:不推荐常规使用联合抗感染治疗方案(即β-内酰胺类与氨基糖苷类、氟喹诺酮类或多粘菌素类药物联合使用)治疗CRE引起的感染。
5 DTR-PA
据CDC报告,2017年美国住院的患者中有32 600例患者感染多重耐药铜绿假单胞菌(multidrug-resistantPseudomonasaeruginosa,MDR-PA),导致2 700人死亡。MDR-PA是指铜绿假单胞菌对普遍敏感的三类或三类以上(每类中一种或一种以上)抗菌药物均耐药:青霉素类、头孢菌素类、氟喹诺酮类、氨基糖苷类和碳青霉烯类。2018年提出了“难治性耐药(Difficult-to-treat resistance,DTR)”的概念,在本指引文件中,DTR-PA被定义为对哌拉西林/他唑巴坦、头孢他啶、头孢吡肟、氨曲南、美罗培南、亚胺培南/西司他丁、环丙沙星和左氧氟沙星均不敏感的铜绿假单胞菌。
MDR-PA或DTR-PA通常是外膜孔蛋白(OprD)表达减少,AmpC酶过度产生,外排泵上调,以及青霉素结合蛋白靶标突变等多种复杂耐药机制相互作用的结果。在美国,产碳青霉烯酶并不是铜绿假单胞菌对碳青霉烯类耐药的常见原因,但在世界其他地区,20%以上的耐碳青霉烯铜绿假单胞菌都属于产碳青霉烯酶的铜绿假单胞菌。以下针对DTR-P的治疗建议,均认为/假定首选和替代抗菌药物对铜绿假单胞菌具有体外活性。
问题1:治疗MDR-PA引起的感染,首选抗菌药物是什么?
建议:专家小组建议当铜绿假单胞菌对传统的非碳青霉烯类β-内酰胺类药物(如哌拉西林/他唑巴坦、头孢他啶、头孢吡肟、氨曲南)敏感时,这些药物可作为治疗MDR-PA的首选方案。对任何碳青霉烯类药物均不敏感但对传统β-内酰胺类药物敏感的铜绿假单胞菌引起的感染,建议在获得药敏试验结果后,使用大剂量传统β-内酰胺类药物延长输注进行治疗,如果疾病进展为中重度感染或病灶控制不佳,可使用敏感的新型β-内酰胺类药物(如头孢洛扎/他唑巴坦、头孢他啶/阿维巴坦、亚胺培南/西司他丁/瑞来巴坦)进行治疗。
问题2:治疗DTR-PA引起的单纯性膀胱炎,首选的抗菌药物是什么?
建议:头孢洛扎/他唑巴坦、头孢他啶/阿维巴坦、亚胺培南/西司他丁/瑞来巴坦和头孢地尔是治疗DTR-PA引起的单纯性膀胱炎的首选药物。
问题3:治疗DTR-PA引起的肾盂肾炎和cUTI,首选的抗菌药物是什么?
建议:头孢洛扎/他唑巴坦、头孢他啶/阿维巴坦、亚胺培南/西司他丁/瑞来巴坦和头孢地尔或单剂量氨基糖苷类药物是治疗DTR-PA引起的肾盂肾炎和cUTI的首选方案。
问题4:治疗DTR-PA引起的非尿路感染,首选的抗菌药物是什么?
建议:头孢洛扎/他唑巴坦、头孢他啶/阿维巴坦和亚胺培南/西司他丁/瑞来巴坦是治疗DTR-PA引起的非尿路感染的首选药物。
问题5:当使用新型β-内酰胺类药物治疗DTR-PA感染时,DTR-PA分离株对新型β-内酰胺类药物产生耐药性的可能性有多大?
建议:出现耐药性是所有用于治疗DTR-PA的新型β-内酰胺类药物的一个令人担忧的问题,其中头孢洛扎/他唑巴坦和头孢他啶/阿维巴坦出现耐药的概率最高。
问题6:联合抗感染治疗方案在治疗DTR-PA引起的感染中起什么作用?
建议:对于DTR-PA引起的感染,如果证明铜绿假单胞菌对首选药物(即头孢洛扎/他唑巴坦、头孢他啶/阿维巴坦或亚胺培南/西司他丁/瑞来巴坦)体外敏感,不推荐常规使用联合抗感染治疗方案。
问题7:抗生素雾化治疗在DTR-PA引起的呼吸道感染起什么作用?
建议:专家组不建议常规添加雾化抗生素治疗DTR-PA引起的呼吸道感染。
6 产AmpC β-内酰胺酶肠杆菌目细菌
AmpC β-内酰胺酶是由肠杆菌和非发酵革兰阴性菌产生的C类丝氨酸β-内酰胺酶。肠杆菌的AmpC酶通常由以下三种机制之一产生:(1)诱导型染色体ampC基因表达;(2)稳定型染色体ampC基因去抑制后表达;(3)通过质粒介导型ampC基因表达。本指引重点关注具有中度至高度风险诱导ampC基因表达的肠杆菌感染的治疗,这些细菌在特异性抗生素存在的情况下,可诱导ampC表达,从而增加AmpC酶的产量并导致对头孢曲松和头孢他啶耐药。
稳定型染色体ampC基因去抑制表达和通过质粒介导型ampC基因表达这两种机制通常为组成性而非诱导性基因表达。具有组成性ampC表达的分离株预估对头孢曲松和头孢他啶不敏感,因此,与诱导性ampC表达的分离株所致感染相比,由这些微生物引起的感染通常较少造成治疗困境。关于稳定型染色体ampC基因去抑制表达,一些肠杆菌属分离株(如某些大肠埃希菌和志贺菌属)在ampC或其他调节基因的启动子或衰减子中包含突变,稳定地抑制基因表达。而对于通过质粒介导型ampC基因表达,质粒携带的ampC基因(如blaCMY、blaFOX、blaDHA、blaACT、blaMIR)的组成性表达在大肠埃希菌、肺炎克雷伯菌和沙门菌等微生物中最为常见。
问题1:由于存在诱导型ampC基因,哪些肠杆菌应被视为具有中高风险产AmpC酶的菌株?
建议:阴沟肠杆菌、产气克雷伯菌和弗氏柠檬酸杆菌具有中高度诱导产生有临床意义的AmpC酶的风险。
问题2:在治疗因诱导型ampC基因引起的具有中高风险产AmpC酶的肠杆菌感染时,选择抗菌药物应考虑哪些特征?
建议:一些β-内酰胺类抗生素诱导ampC基因表达的风险相对较高。在选择药物时,需同时考虑该药物是否会诱导ampC基因表达和被AmpC酶水解。头孢吡肟既是ampC的弱诱导剂,又由于其能形成稳定的酰基酶复合物从而能抵抗AmpC β-内酰胺酶的水解。因此,它通常是治疗AmpC-E感染的有效药物。氟喹诺酮类、氨基糖苷类、TMP/SMX、四环素和其他非β-内酰胺类抗生素不能诱导ampC基因表达,也不是AmpC酶水解的底物。
问题3:在治疗由诱导型ampC基因引起的具有中高风险产AmpC酶的肠杆菌感染中,头孢吡肟的作用是什么?
建议:对于具有临床意义的中高风险产AmpC酶的病原体(如阴沟肠杆菌、产气克雷伯菌、弗氏柠檬酸杆菌)引起的感染,当头孢吡肟MIC≤2 μg/mL时,建议选择头孢吡肟治疗。由于不能排除同时产ESBLs的可能性,当头孢吡肟MIC≥4 μg/mL时,若病原体对碳青霉烯类药物敏感,则推荐碳青霉烯类药物治疗。
问题4:在治疗由诱导型ampC基因引起的具有中高风险产AmpC酶的肠杆菌感染中,头孢曲松的作用是什么?
建议:不推荐头孢曲松(或头孢他啶)治疗具有中高风险产AmpC酶的肠杆菌(如阴沟肠杆菌、产气克雷伯菌、弗氏柠檬酸杆菌)引起的侵袭性感染。只有当证实细菌对其敏感时,头孢曲松才可能是治疗这些微生物引起的单纯性膀胱炎的选择。
问题5:在治疗由诱导型ampC基因引起的具有中高风险产AmpC酶的肠杆菌感染中,哌拉西林/他唑巴坦的作用是什么?
建议:不推荐哌拉西林/他唑巴坦用于治疗具有临床意义的中高风险产AmpC酶的肠杆菌所致的严重感染。
问题6:在治疗由诱导型ampC基因引起的具有中高风险产AmpC酶的肠杆菌感染中,新型β-内酰胺类抗生素和相关酶抑制剂复合制剂的作用是什么?
建议:尽管新型β-内酰胺类抗生素(如头孢地尔)和β-内酰胺类抗生素/β-内酰胺酶抑制剂复合制剂(如头孢他啶/阿维巴坦、亚胺培南/西司他丁/瑞来巴坦、美罗培南/法硼巴坦)抗AmpC-E感染的效力优于哌拉西林/他唑巴坦,但专家小组建议这些药物应优先用于治疗碳青霉烯类药物耐药的病原菌所引起的感染。
问题7:在治疗由诱导型ampC基因引起的具有中高风险产AmpC酶的肠杆菌感染中,非β-内酰胺类药物的作用是什么?
建议:可考虑使用TMP/SMX或氟喹诺酮类药物治疗在临床上具有中高风险产AmpC酶肠杆菌引起的侵袭性感染,在证实抗菌药物敏感性后,根据临床状况、可能的感染来源以及口服抗生素的代谢和吸收能力决定采取静脉或口服降阶梯治疗。对于AmpC-E引起的单纯性膀胱炎,可考虑使用呋喃妥因、TMP/SMX或单次静脉使用氨基糖苷类药物治疗。
7 CRAB
CRAB感染给医疗卫生环境安全带来重大挑战。
CRAB感染难治的原因主要有如下几个方面。首先,CRAB最常分离自呼吸道标本或伤口标本中,常无法确定分离株是否为定植菌,或CRAB是否为患者死亡率过高的真正致病菌,从而导致不确定是否需要抗感染治疗。同理,也很难确定不良的临床结局是由于抗感染疗效不佳还是潜在的宿主因素所造成的。
其次,一旦鲍曼不动杆菌表现出碳青霉烯类耐药性,它通常会对大多数其他预期对野生型鲍曼不动杆菌有效的抗菌药物也产生耐药性,导致治疗药物的选择非常有限。碳青霉烯酶(如OXA-24/40型碳青霉烯酶和OXA-23型碳青霉烯酶)介导对碳青霉烯类药物的耐药性;CRAB也可产金属β-内酰胺酶和丝氨酸碳青霉烯酶,从而进一步限制碳青霉烯类药物的临床应用。舒巴坦的耐药机制尚不完全清楚,但似乎主要是通过青霉素结合蛋白(PBPs)的突变驱动的;β-内酰胺酶的产生也可能是其耐药原因之一。由于氨基糖苷类修饰酶和16S rRNA甲基转移酶的产生,氨基糖苷类(包括Plazomicin)通常不作为CRAB治疗方案中药物。染色体编码的喹诺酮耐药决定区基因突变导致外排泵上调,通常因此介导病原体对氟喹诺酮类药物的耐药性。
最后,目前没有明确针对CRAB感染的“标准抗菌药物方案”可用来评估各种治疗方案的有效性,对常用药物治疗有效性的比较研究尚且有限。有关特定药物是否具有CRAB治疗优势或联合用药治疗CRAB感染是否具有额外获益等方面的数据尚不完善。
问题1:CRAB感染的一般治疗方案是什么?
建议:单一活性抗菌药物足以治疗CRAB引起的感染,在可用的药物中,专家小组建议将氨苄西林/舒巴坦作为首选药物。鉴于支持任何单药抗菌药物有效性的临床数据有限,因此推荐尽可能使用两种以上具有体外活性的药物联合治疗中至重度CRAB感染。轻度CRAB感染的替代治疗方案包括米诺环素、替加环素、多粘菌素B(用于治疗膀胱炎的粘菌素类药物)或头孢地尔,与此同时,这些药物也是联合治疗时可选择的药物。不建议将磷霉素和利福平作为联合治疗方案的组成部分。专家组也不建议添加雾化抗菌药物治疗CRAB引起的呼吸道感染。
问题2:抗菌药物联合用药方案在治疗CRAB引起的感染中起什么作用?
建议:由于支持任何单一抗菌药物治疗有效性的临床数据有限,对于中重度CRAB感染,至少在观察到临床改善之前,建议尽可能使用至少两种活性抗菌药物联合治疗。对于轻度CRAB感染,可考虑使用单一活性抗菌药物治疗。
问题3:氨苄西林/舒巴坦在治疗CRAB引起的感染中起什么作用?
建议:当证实病原体对药物敏感时,大剂量氨苄西林/舒巴坦是治疗CRAB感染的首选方案。即使尚未证实该药的敏感性,大剂量氨苄西林/舒巴坦也可作为联合用药的治疗选择。
问题4:多粘菌素在治疗CRAB引起的感染中起什么作用?
建议:多粘菌素B单药可用于轻度CRAB感染,也可与至少一种其他药物联合用于中重度CRAB感染的治疗。对于CRAB引起的尿路感染,建议选用粘菌素而非多粘菌素B。
问题5:四环素衍生物在治疗CRAB引起的感染中起什么作用?
建议:四环素衍生物单药可用于轻度CRAB感染的治疗,与至少一种其他药物联合也可用于中重度CRAB感染的治疗。在这些药物中,由于米诺环素具有长期临床应用经验和美国临床和实验室标准协会(Clinical and Laboratory Standards Institute,CLSI)敏感性解释标准,专家组更倾向于使用米诺环素。大剂量替加环素是一种替代方案。在获得更多临床数据之前,专家组不建议使用依拉环素与奥马环素治疗CRAB感染。
问题6:美罗培南延长输注时间在治疗CRAB引起的感染中起什么作用?
建议:大剂量美罗培南延长输注时间可作为中重度CRAB感染联合用药方案的一个组成部分。不建议将多粘菌素与美罗培南联合(不含第三种药物)用于治疗CRAB感染。
问题7:头孢地尔在治疗CRAB引起的感染中起什么作用?
建议:头孢地尔仅限于治疗因其他抗菌药物疗效不佳或不能耐受的CRAB感染。当头孢地尔用于治疗CRAB感染时,专家组建议将其作为联合治疗方案的一部分。
问题8:利福霉素在治疗CRAB引起的感染中起什么作用?
建议:尽管利福霉素在体外研究和动物试验中的前景很好(尤其是利福布汀),但在临床研究结果确认获益之前,专家组不建议使用利福布汀或其他利福霉素作为CRAB感染的治疗方案。
问题9:抗菌药物雾化治疗在CRAB引起的呼吸道感染起什么作用?
建议:不建议添加雾化抗菌药物治疗CRAB引起的呼吸道感染。
8 嗜麦芽窄食单胞菌
嗜麦芽窄食单胞菌是一种需氧非发酵革兰阴性杆菌,广泛存在于水环境中。人们通常认为嗜麦芽窄食单胞菌的致病性比其他微生物的致病性要低,但它能够产生生物膜和毒力因子,在易感宿主(如有肺部疾病或血液系统肿瘤等基础疾病的患者)中定植或感染,临床中也需高度重视。
嗜麦芽窄食单胞菌感染所带来的挑战与CRAB非常相似。(1)虽然嗜麦芽窄食单胞菌有可能导致严重疾病,但通常不清楚其是定植还是真正的病原菌。值得注意的是,在血液系统恶性肿瘤人群中,麦芽窄食单胞菌感染可能是导致出血性肺炎或菌血症的发病率和死亡率相当高的真正原因。(2)嗜麦芽窄食单胞菌分离株携带的大量耐药基因和基因突变,限制了治疗方案的选择。L1金属β-内酰胺酶和L2丝氨酸β-内酰胺酶使嗜麦芽窄食单胞菌对大多数传统的β-内酰胺类药物耐药。L1可以水解青霉素类、头孢菌素类和碳青霉烯类药物,但不能水解氨曲南。L2增强了水解头孢菌素的活性以及水解氨曲南的能力。嗜麦芽窄食单胞菌通过氨基糖苷乙酰转移酶染色体表现出对氨基糖苷类药物的内在耐药性。(3)嗜麦芽窄食单胞菌可积累多种药物外排泵,降低四环素、氟喹诺酮类药物以及Smqnr基因的活性,从而进一步降低氟喹诺酮类药物的有效性。(4)针对嗜麦芽窄食单胞菌感染,目前还没有明确的“标准抗菌药物方案”可用来评估各种治疗方案的有效性。(5)针对嗜麦芽窄食单胞菌的抗菌药物敏感性检测亦存在一定的问题。专家组不建议使用多粘菌素治疗嗜麦芽窄食单胞菌感染。
问题1:治疗嗜麦芽窄食单胞菌感染的一般方案是什么?
建议:对于轻度感染,建议选择TMP/SMX、米诺环素、替加环素、左氧氟沙星或头孢地尔单药治疗;在这些药物中,专家组建议首选TMP/SMX和米诺环素。不论感染的严重程度如何,均不建议选择头孢他啶,因嗜麦芽窄食单胞菌产生的β-内酰胺酶可能使头孢他啶治疗无效。对于中重度感染,建议采用以下三种治疗方案中的任何一种:(1)联合用药,建议首选TMP/SMX联合米诺环素;(2)单用TMP/SMX临床改善效果较慢时,建议加入第二种治疗药物[米诺环素(首选)、替加环素、左氧氟沙星或头孢地尔];(3)如果预判其他药物不耐受或无活性时,建议选用头孢他啶/阿维巴坦和氨曲南联合治疗方案。
问题2:TMP/SMX在治疗嗜麦芽窄食单胞菌感染中的作用是什么?
建议:TMP/SMX单药治疗是治疗轻度嗜麦芽窄食单胞菌感染的首选治疗方案。对于中重度感染,建议使用TMP/SMX单药治疗,或最好与其他活性药物联合治疗。
问题3:四环素衍生物在治疗嗜麦芽窄食单胞菌感染中的作用是什么?
建议:对于轻度嗜麦芽窄食单胞菌感染,可考虑使用大剂量米诺环素单药治疗。而对于嗜麦芽窄食单胞菌引起的中重度感染,建议至少在观察到临床改善之前,均采用大剂量米诺环素联合第二种活性药物的治疗方案。由于米诺环素的体外数据更有获益,其有可用的CLSI折点以及有供选择的口服剂型,并且米诺环素相对于替加环素的耐受性更好,因此,尽管替加环素也是嗜麦芽窄食单胞菌感染的一种治疗选择,专家组更倾向于米诺环素而非替加环素。
问题4:氟喹诺酮类药物在治疗嗜麦芽窄食单胞菌感染中的作用是什么?
建议:左氧氟沙星单药治疗是轻度嗜麦芽窄食单胞菌感染的治疗选择。在左氧氟沙星治疗期间出现耐药性是一个值得关注的问题。因此,应考虑将左氧氟沙星与第二种活性药物(如TMP/SMX、米诺环素、替加环素、头孢地尔)联合使用来治疗中度至重度嗜麦芽窄食单胞菌感染。
问题5:头孢地尔在治疗嗜麦芽窄食单胞菌感染中的作用是什么?
建议:头孢地尔单药治疗可以是轻度嗜麦芽窄食单胞菌感染的治疗选择(虽然该药物的临床数据有限)。建议在观察到临床改善之前,将头孢地尔与第二种有活性药物联合治疗用于中度至重度嗜麦芽窄食单胞菌感染。
问题6:头孢他啶/阿维巴坦和氨曲南在治疗嗜麦芽窄食单胞菌引起的感染方面有什么作用?
建议:当TMP/SMX或米诺环素都不可用时,建议采用头孢他啶/阿维巴坦和氨曲南联合用药治疗中重度嗜麦芽窄食单胞菌感染。
问题7:头孢他啶在治疗嗜麦芽窄食单胞菌感染中的作用是什么?
建议:不建议将头孢他啶用于治疗嗜麦芽窄食单胞菌感染,因嗜麦芽窄食单胞菌的β-内酰胺酶基因会使头孢他啶失活。

