NLR、LMR和PNI在肝硬化相关自发性细菌性腹膜炎抗感染治疗中的作用*
韩才均,李文浩,吴政燮,金 星,张洪江△
延边大学附属医院:1.检验科;2.感染科,吉林延边 133000
腹水是失代偿期肝硬化患者最常见的并发症。住院肝硬化患者自发性细菌性腹膜炎(SBP)的流行率为10%~15%,1年病死率为34%[1]。肝硬化管理指南推荐SBP患者应及时启动经验性抗感染治疗,并根据治疗期间腹水多核细胞(PMNL)的相对变化评估疗效[2],然而腹腔穿刺术因其侵入性,临床应用受限[3]。
目前,SBP的经验性抗感染疗效评价主要依据炎症标志物和临床表现[4]。由于终末期肝病患者肝脏功能减退及免疫功能紊乱,引起肝脏合成的炎症反应蛋白减少[5],而临床表现缺乏特异性,这使得早期评估抗感染疗效面临挑战。有研究报道外周血中性粒细胞与淋巴细胞比值(NLR)、淋巴细胞与单核淋巴细胞比值(LMR)和预后营养指数(PNI)可以反映机体炎症反应水平[6-8]。本研究旨在探讨NLR、LMR和PNI在SBP抗感染治疗中的作用。
1 资料与方法
1.1一般资料 采用回顾性队列研究方法,选择2017年1月至2021年1月本院收治的肝硬化腹水患者。纳入标准:(1)诊断为SBP,诊断标准符合《肝硬化腹水及相关并发症的诊疗指南》(以下简称指南)[9];(2)患者年龄>18~<80岁。排除标准:(1)非门脉高压引起的腹水;(2)继发性腹膜炎和腹膜透析相关腹膜炎;(3)合并恶性肿瘤或其他明显影响生命活动的基础疾病;(4)不能接受腹腔穿刺术的患者;(5)病历资料不完整。本研究通过医院医学伦理委员会的审核和批准[(2020)伦审字(211)]。
1.2方法 患者的临床资料和实验室检查结果均从病历资料中获得。根据抗感染48 h期间的腹水PMNL相对变化评估疗效,若PMNL下降幅度超过25%,判断治疗有效,否则定义为无效[2],并依此将患者分为治疗有效组和无效组。根据外周血中性粒细胞、淋巴细胞和单核细胞计数分别计算NLR和LMR,PNI=清蛋白(g/L) + 5×外周淋巴细胞计数(×109/L)[8]。研究参数相对变化=(治疗后-治疗前)/治疗前×100%,PMNL、NLR和LMR的动态变化率分别用PMNL%、NLR%和LMR%表示。研究人群均给予营养支持、抗病毒治疗、静脉输注白蛋白和血浆、并发症治疗等规范化治疗。

2 结 果
2.1一般情况 研究共纳入102例合并SBP的肝硬化腹水患者,平均年龄(55.5±11.1)岁,男71例、女31例。腹水分级轻度17例、中度47例和重度38例。根据抗感染治疗效果,有效组70例,无效组32例,治疗有效率为68.6%。与有效组相比,无效组患者基线血清BUN水平明显升高(P=0.002),PNI水平降低(P=0.002),入院时合并消化道出血的无效组患者比例明显高于有效组(P=0.023)。此外,两组患者基线NLR和LMR差异无统计学意义(P>0.05);但抗感染治疗2 d后,无效组患者的NLR明显高于有效组(P=0.001),LMR和PNI则低于有效组(P<0.01)。见表1。

表1 研究人群基本特征或n/n或M(P25,P75)]

续表1 研究人群基本特征或n/n或M(P25,P75)]

组别nLMR基线治疗2 d后NLR基线治疗2 d后PNI基线治疗2 d后有效组701.1(0.8,1.5)1.4(0.9,1.9)6.4(4.9,9.8)4.8(3.5,7.4)33.7±4.336.1±4.9无效组321.1(0.9,1.4)1.1(0.7,1.5)7.7(5.5,12.2)7.3(5.1,11.3)30.9±3.432.0±4.4t或χ2或Z-0.0612.983-1.349-3.4333.2245.159P0.9570.0070.1770.0010.002<0.001
2.2两组LMR%和NLR%比较 根据抗感染治疗前后LMR和NLR水平,计算治疗期间LMR和NLR动态变化率。如图1所示,与无效组相比,有效组患者的LMR%较高[49.9%(7.1%,110.9%)vs.-27.6%(-58.5%,41.6%),P<0.001],NLR%较低[-24.0%(-44.8%,4.6%)vs.40.4%(-23.1%,74.0%),P<0.001]。
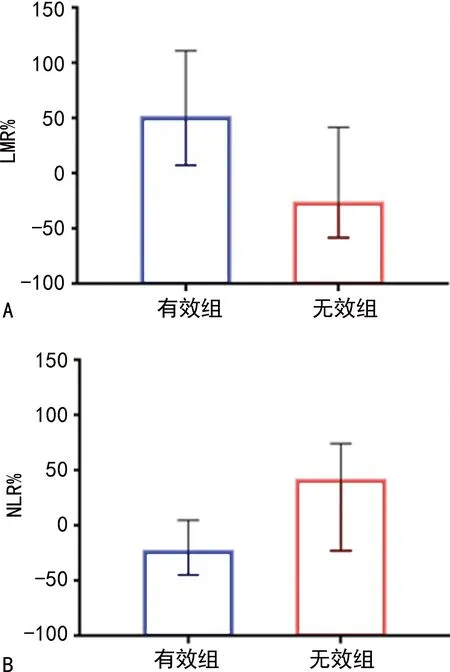
图1 抗感染治疗期间两组患者LMR%和NLR%比较
2.3腹水中PMNL%与NLR%和LMR%的相关性分析 采用Spearman相关分析治疗期间NLR%和LMR%与腹水中PMNL%的相关性,结果显示,PMNL%与LMR%呈负相关(r=-0.429,P<0.001),与NLR%呈正相关(r=0.484,P<0.001)。见图2。
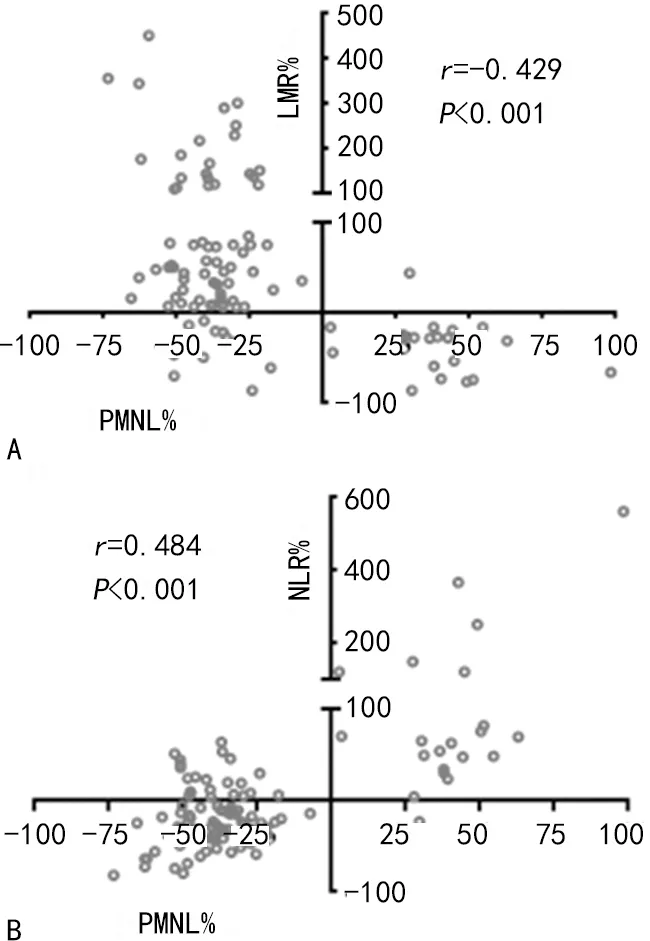
图2 治疗期间腹水PMNL%与NLR%和LMR%的相关性分析
2.4比较LMR、NLR和PNI判断疗效的效能 ROC曲线分析表明,抗感染治疗后LMR、NLR和PNI判断疗效的AUC分别为0.692、0.669和0.685,临界值分别为1.51、7.44和35.2。而LMR%和NLR%也表现出较高的判断效能,AUC分别为0.751和0.785,临界值分别为-6.7%和12.5%。LMR%联合NLR%判断抗感染疗效的AUC为0.834,此时灵敏度为90.2%,特异度为65.1%。见表2。
本研究中80.9%SBP患者在治疗期间输注人血白蛋白及血浆制品,输注人血白蛋白的平均剂量约为0.3 g/(kg·d),所以治疗期间的PNI受到多种因素影响。
2.5抗感染疗效的影响因素分析 根据ROC曲线分析中的最大约登指数对102例SBP患者的连续变量评估为二分预测变量,依据表2中最佳临界值对全部研究人群分层,进行多因素分析,结果显示基线PNI≤33.1、有消化道出血、治疗2 d后PNI≤35.2和治疗2 d后LMR≤1.51均是抗感染疗效不佳的危险因素(P<0.05)。见表3。

表2 各指标判断抗感染疗效的性能
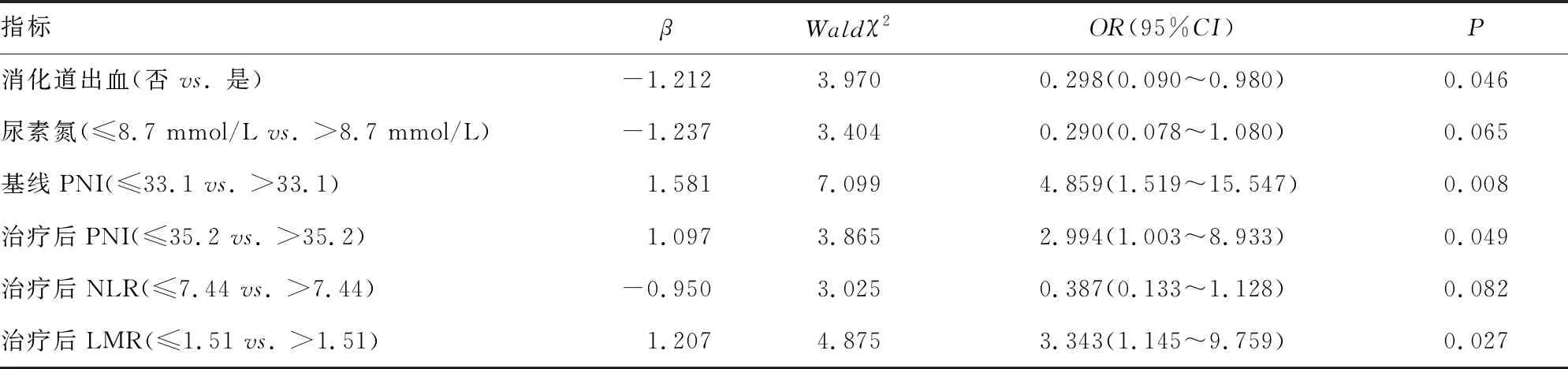
表3 抗感染疗效影响因素的多变量分析
3 讨 论
SBP是失代偿期肝硬化患者的常见并发症。在这项针对102例SBP患者经验性抗感染治疗的研究中,治疗有效率为68.6%。结果发现,基线PNI与抗感染疗效相关,治疗期间NLR和LMR相对变化对抗感染治疗结局具有较高的预测能力。
SBP发病机制与肠道通透性增加,肠道内细菌移位以及机体免疫功能紊乱相关[1]。指南推荐SBP患者可根据感染来源启动经验性抗感染治疗[2,9],并依据治疗期间腹水中PMNL相对变化评价疗效[2]。既往研究证实抗菌药物应答反应是决定疾病预后的重要因素[10]。因此,及早评估治疗反应有助于临床对肝硬化患者的管理指导。本研究结果显示治疗期间腹水中PMNL%与NLR%和LMR%之间呈显著相关,而且NLR升高和LMR减低与抗感染疗效不佳有关,表明NLR和LMR能较准确地评估抗感染疗效。中性粒细胞和淋巴细胞作为免疫系统的主要细胞成分,中性粒细胞反映炎症状态,淋巴细胞代表免疫调节途径,NLR可能反映全身炎症反应程度。此外,炎症反应可以触发单核细胞从骨髓释放到外周血以及诱导单核细胞分化为组织巨噬细胞,LMR可能反映持续性炎症的存在[11]。本研究通过ROC曲线证实基于治疗期间NLR%和LMR%建立的联合模型能较准确地评估抗感染疗效(AUC=0.834),具有较高的诊断效能。
失代偿期肝硬化患者肝脏合成功能持续恶化,而ALB合成减少进一步加剧腹水及SBP的进展,通过血清白蛋白和全血淋巴细胞确定的PNI能同时反映营养和免疫状态。因此,PNI作为保护性因素参与抗感染治疗是完全可以理解的,本研究结果显示基线PNI≤33.1是抗感染疗效不佳的危险因素。本研究中80.9%SBP患者在治疗期间输注人血白蛋白或者血浆制品,但在使用剂量和病程管理上低于指南标准[9],这可能是治疗期间两组PNI水平仍存在显著性差异的原因之一。另外,本研究发现血清尿素氮水平与治疗结局相关,分析尿素氮水平升高可能与消化道出血和肾功能不全有关。
综上所述,本研究表明PNI、NLR和LMR可作为预测和判断抗感染疗效的简单而有价值的标志物,这有利于临床对肝硬化SBP患者的风险分层和管理。

