儿童难治性肺炎支原体肺炎危险因素分析及风险评分模型的构建*
许颖, 王丹
辽宁省健康产业集团抚矿总医院(中国医科大学第七临床学院)儿科(辽宁抚顺 113008)
肺炎支原体肺炎(mycoplasma pneumoniae pneumonia, MPP)目前已经是儿童社区获得性肺炎的重要组成部分[1]。近年来,随着对MPP的研究,难治性肺炎支原体肺炎(refractory mycoplasma pneumoniae pneumonia,RMPP)逐渐被认识,RMPP发病率在国内外均有逐年上升的趋势[2-4],RMPP可引起肺内和肺外并发症,如坏死性肺炎、闭塞性细支气管炎、心肌炎、脑炎等,严重者可危及生命[5-8]。所以如何早期识别RMPP并规范化治疗显得尤为重要,对改善患儿预后具有重要意义。本研究回顾性分析了268 例MPP患儿临床资料,旨在分析预测儿童RMPP发病的危险因素,并尝试建立一个变量少,使用方便的风险评分模型,以便在病程早期快速筛查出RMPP患儿,为尽早开始规范化的治疗提供参考。
1 资料与方法
1.1 一般资料 选取2020年1月1日至2022年12月31日辽宁省健康产业集团抚矿总医院儿科住院治疗的268例确诊为MPP的病例为研究对象。按照随机数字表法分为建模样本(188例)和验证样本(80例)。建模样本根据诊断分为RMPP组和普通MPP组。
纳入标准:(1)符合《儿童肺炎支原体肺炎诊治专家共识(2015年版)》中MPP诊断标准[9]。(2)临床资料完整。
RMPP诊断标准:MPP经大环内酯类抗菌药物正规治疗7 d及以上,临床征象加重、仍持续发热、肺部影像学加重者[10]。
排除标准:(1)合并其他呼吸系统疾病;(2)先天性心脏病、血液系统疾病、肿瘤、遗传代谢病患儿;(3)近期有严重创伤、烧伤或手术史者。
本研究通过本院医学伦理委员会批准。
1.2 方法 回顾性研究。从住院病例中收集研究对象的临床资料。包括:(1)一般信息:年龄、性别、体重。(2)肺部影像学资料。(3)实验室检查指标:收集患儿入院24 h内的实验室检查指标,白细胞计数(WBC)、中性粒细胞百分率、C反应蛋白(CRP)、降钙素原(PCT)、乳酸脱氢酶(LDH)、红细胞沉降率(ESR)。
建模样本中对RMPP组与普通MPP组进行单因素分析,差异有统计学意义的变量纳入多因素logistic回归模型进行分析,筛选出RMPP的独立危险因素。将logistic方程中最小回归系数为参照,设定其变量风险评分为1分,其他变量的回归系数与参照系数相比,取整数值得出各变量的风险评分。建立预测RMPP风险评分系统。用Hosmer-Lemeshow(H-L)拟合优度检验评价校准度,绘制评分受试者工作特征(ROC)曲线,确定截断值,计算诊断的敏感度、特异度、准确性等指标。用验证样本对评分系统进行验证。
2 结果
2.1 患儿一般情况 本研究共收集MPP患儿病历资料268例,其中男109例,女159例,年龄为2个月~14岁。建模样本中,RMPP组54例,其中男17例,女37例,平均年龄(3.79±2.51)岁,平均体重(16.67±6.65)kg。普通MPP组134例,其中男60例,女74例,平均年龄(4.41±2.86)岁,平均体重(17.85±7.72)kg。两组间性别、年龄、体重差异无统计学意义(P>0.05)。
2.2 建模样本多因素分析及风险评分模型的建立 (1)建模样本中,RMPP组患儿白细胞计数(WBC)正常或轻度升高,与普通MPP组差异无统计学意义(P>0.05),但中性粒细胞百分率升高,与普通MPP组比较,差异有统计学意义(P<0.05)。RMPP组患儿CRP、PCT、LDH、ESR均高于普通MPP组,差异有统计学意义(P<0.05)。见表1。(2)将单因素分析中差异有统计学意义的变量纳入多因素logistic回归模型进行分析,结果显示LDH(P<0.05,OR=1.017)、中性粒细胞百分率(P<0.05,OR=1.106)、CRP(P<0.05,OR=1.103)、PCT(P<0.05,OR=73.897)是发生RMPP的独立影响因素。剔除ESR(P>0.05)。利用ROC曲线得出各危险因素的截断值(图1,表2),按照截断值进行分类,进行二分类logistic回归分析得出回归模型。见表3。(3)根据logistic回归模型分析结果,对各变量进行赋值,建立评分系统,见表4。以是否发生RMPP为状态变量,风险评分分数为检验变量绘制ROC曲线,见图2,结果显示AUC=0.945(95%CI: 0.910~0.981,P<0.05),大于各因素单独评价时的曲线下面积。H-L检验结果显示,2=9.089,P=0.246,说明评分系统校准度良好。根据ROC曲线,确定3分为界值,将评分≤3分的MPP患儿划分为发生RMPP的低风险人群,>3分的为高风险人群。在最大约登指数为0.79时,敏感度为92.59%,特异度为86.56%,准确度为88.29%,阳性预测值为73.52%,阴性预测值96.66%,阳性似然比6.889,阴性似然比0.085 6。

注:对角段由绑定值生成

表1 建模样本实验室指标比较

表2 各危险因素预测RMPP的截断值
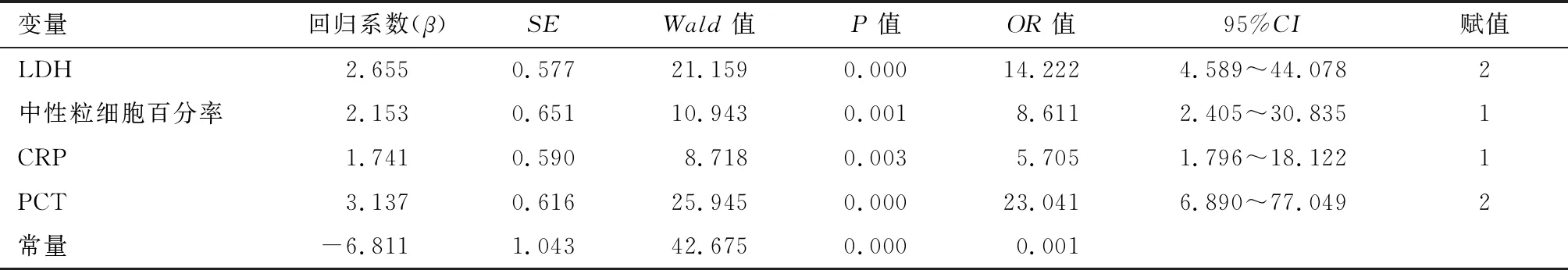
表3 预测RMPP的二分类logistic回归模型
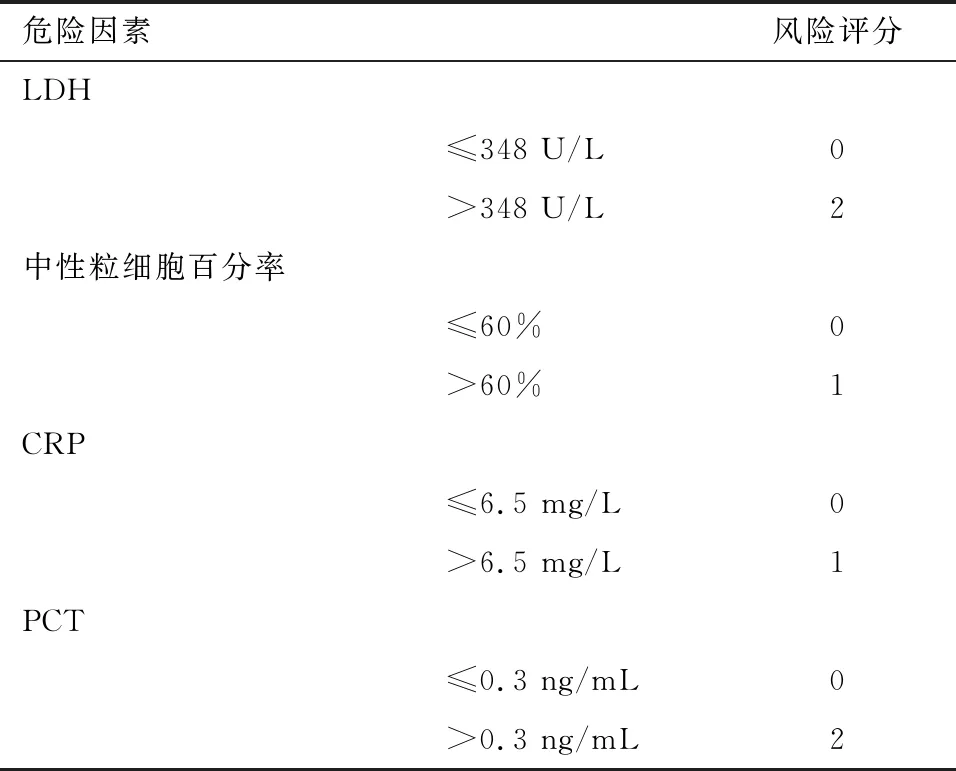
表4 建立RMPP风险预测评分系统

注:对角段由绑定值生成
2.3 评分系统在验证样本中的评估结果 应用该评分系统评价验证样本,分别计算得分,以3分为界分为低风险组和高风险组,高风险组RMPP的发生率(21/30)明显高于低风险组(1/50),差异有统计学意义(2=43.48,P<0.05),评分诊断的准确度87.5%,敏感度95.45%,特异度84.48%,阳性预测值70%,阴性预测值98%,阳性似然比6.15,阴性似然比0.054。
3 讨论
随着临床研究的逐步深入,目前认为RMPP的特征为病程长,疗效差,并且能引起多种严重的肺内和肺外并发症[11-13]。有研究表明,过度免疫反应、炎症损伤、混合感染、病原体耐药、血液高凝状态等可能是RMPP的发病机制[14-16]。因此,如何早期识别RMPP,尽早采取有效治疗措施,阻止过度炎症及免疫反应,减少并发症的发生,改善预后,显得十分必要。
本研究得出LDH、中性粒细胞百分率、CRP、PCT是早期预测RMPP的独立影响因素。LDH是人体各组织中都存在的氧化还原酶,参与葡萄糖无氧酵解,能够反应炎症过程中的组织损伤。本研究显示LDH预测RMPP的临界值为348 U/L,也有文献测得其临界值为384.5 IU/L[17],375.5 U/L[18],可能为人群不同及检测方法的差异导致。CRP是炎症刺激时肝细胞合成的急性期蛋白,有研究证实CRP是RMPP的独立影响因素[19-20],Gong等[21]进行的Meta分析结果显示血清CRP的临界值为40 mg/L。
PCT对于评价感染具有高度的特异度,在肺炎支原体感染的研究中,有结果表明,PCT升高可以作为入院后持续发热的独立危险因素[22]。本研究得出RMPP组患儿PCT升高程度明显高于普通MPP组,差异有统计学意义,与文献研究结果一致[23]。中性粒细胞能够分泌多种炎症介质,主要参与固有免疫,淋巴细胞参与特异性免疫,中性粒细胞百分率反映了两者的平衡,能够反映机体全身性炎症状态。中性粒细胞百分率升高反映了RMPP患儿发生了免疫紊乱[24],有研究证实RMPP患儿支气管肺泡灌洗液中中性粒细胞百分率明显升高[25],本研究发现中性粒细胞百分率是预测RMPP的独立影响因素,与文献结果一致。
本研究建立了一种预测RMPP的危险因素评分系统,由LDH、中性粒细胞百分率、CRP、PCT 4个变量构成。分值范围为0~6分,具有良好的准确性,可用于早期RMPP的初筛,针对发生RMPP的高危患儿尽早开展规范化的治疗。同时,评分系统联合了多个RMPP的独立危险因素,大大提高了单个因素的预测效能。另外,模型中选取的各变量指标在临床中容易得到,计算简单,可以在基层医院广泛普及。
本研究存在一定的不足之处。本研究为回顾性研究,可能受一些混杂因素影响,收集的RMPP的影响因素不够全面,另外,本研究样本量偏少,不一定充分反应总体人群的真实特征。本评分模型仍需要前瞻性、多中心、大样本的研究去验证。
总之,LDH、中性粒细胞百分率、CRP、PCT是儿童RMPP的独立影响因素,本研究建立的儿童RMPP的风险评分模型具有良好的预测效能,当评分>3时,提示发生RMPP风险较高,应尽早采取有力的治疗措施。
利益相关声明:所有作者共同认可文章无相关利益冲突。
作者贡献说明:王丹和许颖进行了数据收集和整理,许颖进行了统计分析,论文撰写,查阅文献,王丹进行了论文修改与指导。

