澳门特区初级卫生保健体系的特点及其启示
袁海鸿,李 君,杨思琪
北京协和医院,北京,100730
澳门(葡语Macau,英语Macao),简称“澳”,全称中华人民共和国澳门特别行政区,位于中国大陆东南沿海,地处珠江三角洲的西岸。由澳门半岛和氹仔、路环贰岛组成,陆地面积32.9平方公里。2021年澳门总人口为68.32万人,人口密度为每平方公里2.07万人,是世界人口密度最高的地区之一;人口增长的同时,其人口的年龄结构也在发生变化,产生了“双重老龄化”效应。应对人口老龄化和慢性病负担日益加重带来的挑战,世界上有许多成功的做法。如澳大利亚十分重视初级卫生保健体系的改革,其富有成效的初级卫生保健体系就得益于慢病管理模式的转变,通过构建综合系统的初级卫生保健体系,高效实现居民全生命周期的卫生保健服务[1]。根据《阿拉木图宣言》第六条指出,初级卫生保健(primary health care, PHC)是指一种基本的卫生保健,它依靠切实可行、学术上可靠而又受社会欢迎的方法和技术,通过个人和家庭充分的参与达到普及,其费用是国家和社区依靠自力更生和自决精神在各个阶段上有能力负担的,是国家卫生系统的中心职能和主要焦点,是国家卫生系统和整个社会发展的组成部分,是个人、家庭、社区和国家卫生系统保持接触的第一环,是卫生保健的首要步骤[2]。在国内,一般将“primary health care”或“primary care”翻译为基层医疗保健、基层医疗服务或基层卫生服务,包含健康促进、预防接种等八项核心内容[2-3]。
有研究表明,我国人口发展已经进入增长率大幅下降,老龄化加速的转型发展新阶段,预测结果显示,从2027年开始,0-14岁人口占比下降到15%以下,进入超少子化社会;相反,65岁及以上老年人口占比快速上升,2030年老龄化程度为20.5%,进入超级老龄化社会,“双重老龄化”效应显著[4]。人口结构的转变和慢性病的患病率逐年攀升,给中国的卫生系统带来巨大的挑战,国家越来越关注PHC服务体系的完善以及整合型医疗服务模式的构建。澳门特区政府不断优化卫生服务及设施,着力构建一个完善系统的PHC体系,为居民提供免费PHC服务,其主要健康指标位居世界前列[5]。尽管澳门特区作为经济发达城市的PHC体系有其特殊性,本研究旨在通过澳门特区PHC的现状及特点与内地的对比和讨论,提出构建政府主导、多中心治理的整合型PHC体系的建议,以期对中国内地尤其是经济社会相对较发达地区PHC体系建设提供借鉴。
1 澳门特区医疗卫生体系概况
澳门医疗服务体系,作为公私合作的混合型体系,分一般卫生护理和专科卫生护理二层架构。一般卫生护理服务机构主要为卫生中心、私人诊所等,专科卫生护理服务机构由仁伯爵综合医院(公立医院)、镜湖医院、澳门科技大学医院等组成。澳门特区的卫生服务体系的筹资来源主要依靠税收,澳门公立医疗网络为居民免费提供PHC服务,对特定人群免费提供专科及住院服务[6]。
澳门卫生局由三个副体系组成,即一般卫生护理、专科卫生护理和支援及一般行政。一般卫生护理负责专业人员和设施设备的登记与管理,负责提供预防性的、初级的和环境卫生服务;专科卫生护理为需要专科医疗卫生服务的病人提供门急诊和住院诊疗服务;支援及一般行政主要负责财务和行政后勤服务。随着澳门卫生保健体系的发展与完善,逐渐确立了类似英国“国家卫生服务”的模式[7]。
2 澳门特区PHC现状
澳门卫生局坚持“妥善医疗,预防优先”的卫生理念,不断扩展和优化澳门PHC服务,取得了良好的地区整体健康成效。
2.1 组织架构
澳门特区PHC由澳门卫生局下设的一般卫生护理体系负责,主要由四个厅级部门和一个处级部门组成。四个厅级部门包括社区医疗卫生厅、公共卫生化验所、捐血中心和中医服务发展厅,处级部门为预防和控制吸烟办公室,一般护理服务体系设有负责咨询的社区医疗卫生等委员会。
其中,卫生中心是澳门特区PHC网络的基础。为加强与小区团体之间的密切联系,增强各政府部门和民间团体的沟通,特区政府颁令各卫生中心成立1个小区卫生委员会,由卫生中心主任担任主席,成员包括卫生中心的护士长、公共卫生医生、全科医生、民政总署、保安部队和社会工作局等代表各1人,再加上各中心所属的街坊会代表、私立学校老师代表等共同组成,形成了由政府、机构和民间多元治理的格局。
2.2 发展历程
澳门PHC发展经历了起始阶段、成熟阶段和持续发展阶段,让居民可在居所附近得到由卫生中心提供的初级卫生保健服务,居民的整体健康状况持续改善。
2.2.1 起始阶段(1984-1992年)。澳门政府在1984年建立了公立PHC和专科卫生保健两级网络组成的卫生系统。1985年,澳门第1家卫生中心——筷子基卫生中心成立后,台山卫生站、塔石卫生中心、氹仔卫生中心、路环卫生站相继设立。1989年,沙梨头卫生中心启用。1990年,海傍卫生中心、风顺堂卫生中心建成投用。1992年,黑沙环卫生中心启用,标志着由7家卫生中心与2家卫生站组成的公立PHC服务网络建成。1992年6月,当时的澳门卫生司组织法公布,对PHC及专科卫生保健作出明确规定,为澳门PHC系统的发展提供法律保障。
2.2.2 成熟阶段(1993-1999年)。1993开始澳门加强PHC体系的内涵建设,规范双向转诊,加强全科医生及相关人员培训,完善卫生中心与卫生站的运行机制,完成社区卫生协会组建,公共卫生管理职能实现独立,中医诊疗成为社区医疗项目,社区医疗服务获得市民的认同,居民各项健康指标明显改善。1999年,新的筷子基卫生中心启用,标志着政府主导的PHC体系建设迈上了新台阶,澳门被世界卫生组织评为西太平洋区PHC的典范。
2.2.3 持续发展阶段(2000年至今)。澳门特区政府卫生局持续加强全科医师队伍能力建设,提高PHC服务整体水平,有效应对各类传染病与公共卫生事件。特区政府通过向私立医疗机构购买服务与发放“医疗券”的方式,不断提升PHC的服务效率与服务的可及性。为满足澳门居民不断增长的PHC需求,特区政府加快建设卫生中心。2006年后,新的黑沙环卫生中心、湖畔嘉模卫生中心与青州卫生中心陆续建成。2022年6月6日,石排湾卫生中心正式启用,至此澳门特区建立了9个现代化的卫生中心和2个卫生站,覆盖全澳门步行15-20分钟内的医疗服务圈。同时,积极推动卫生中心与各类医疗机构、民间社团、居民的协作关系,促进卫生中心服务的重心从治疗疾病转向预防疾病与健康促进。
2.3 筹资机制
澳门特区的卫生中心(站)、疾病预防控制中心、公共卫生化验所、捐血中心、私人医务活动牌照技术委员会、医院药房及预防/控制吸烟办公室等是政府机构,由澳门卫生局直接组织和管理,营运开支由政府财政支付,人员进入公务人员体系,为居民提供免费的PHC与公共卫生服务。在PHC公私合作领域,一方面,政府与某些民间机构或慈善组织开设的非营利诊所合作,通过政府购买的形式购买特定类型的服务,目前,特区有8个此类诊所参与其中。购买的服务包括老人和学生的PHC、中医药服务、学童窝沟封闭服务、子宫颈癌筛查服务和流感疫苗注射服务等。另一方面,自2009年起,特区开展“医疗补贴计划”,该计划覆盖了与政府签订协议的私人诊所。这些举措极大地保障了PHC服务的公益性和可及性,但同时也极大地增加了政府财政压力。
2.4 卫生资源
澳门统计暨普查局《医疗统计》显示,2021年,澳门8个卫生中心,3个卫生站;有711家私立诊所;注册医生1888名,PHC场所医生949名,占50.3%。除了私立诊所,卫生局注册的中医生/师可在中药房内驻诊提供中医服务。无论是医疗机构还是医务人员的数量,澳门特区卫生资源有效实现了向基层的倾斜。
2.5 服务提供方式
澳门特区PHC工作主要包括以个人和家庭为单位的医疗护理,以群体和小区的照护为基础,通过在小区内与小区成员一起,以服务小区为宗旨而开展的第一线卫生保健服务,并以普及、可及、连续、综合、协调和预防为导向,以小区参与、人性化为特点,从而实现预防疾病、促进健康的策略。
2.5.1 公立PHC。卫生中心(站)是提供PHC的公立机构,与仁伯爵综合医院建立了严格的双向转诊制度。卫生中心承担疫苗接种、慢病与项目管理、个人和家庭卫生护理、健康监测、卫生教育、病人转诊等职能,提供全科卫生护理、小区卫生服务及特别服务。全科卫生护理内容主要包括:①成人保健。保健对象包括13岁或以上成人为成人。提供包括入学、入职、申请驾驶执照等常规体检、常见疾病的预防及诊治、提供基本药物、慢性病的管理与专科转诊等服务。②妇幼保健。保健对象为13岁以下儿童、妇女和孕产妇提供健康咨询、健康检查、健康教育、疫苗接种、妊娠期检查等服务。③口腔保健。主要内容为牙齿健康检查、牙齿疾病治疗、六岁小童窝沟封闭等。小区卫生服务内容主要包括:①托儿所保健。包括检查及评估幼儿生长发育情况、按时接种疫苗。②家庭视访。当医院、社会工作局有转诊需要或家人特殊需求时,按病情提供家居访视。③院舍服务。保健对象涵盖所属区内的机构,如老人日间中心、弱智人士院舍(护理床位)等。④学校保健。主要为在校学童作定期体格及口腔检查、疫苗接种与健康教育。⑤健康教育。特别服务主要指24小时传召(应诊)、小区卫生指南制定。
2.5.2 私立PHC。私人诊所是特区PHC诊疗服务的主要提供者。澳门有不少的医疗机构是由民间的社团、机构或宗教组织所设立的。其中较具规模的有:①同善堂诊所。早期主要免费提供中医、中药及跌打门诊。近年增设西医部及西医的部分检查,其经费主要由同善堂向社会人士募捐。②工人医疗所。由工联会设立,目前共有四间分诊所。主要向广大劳工阶层提供收费低廉的西医门诊和检验服务。近年更增加了牙科、针灸、物理治疗等项目。③街坊总会及坊众会医疗所。澳门多个坊众互助会均附设有医疗诊所,其中有中医、也有西医。而澳门街坊总会属下也有一所中医诊所以及一所物理治疗诊所。④协同诊所。由基督教团体开设,具有慈善性质的诊所,近年也逐步发展扩大,除一般门诊外,也有化验、物理治疗等项目。⑤其他。如明爱属下的清安医所,澳门归侨总会附设的医疗诊所。
3 澳门特区PHC的特点
3.1 政府主导
澳门特区建立了以政府投入为主导的卫生保健体系,组建了覆盖整个地区、具备合理设施和设备、涵盖PHC与专科卫生护理的服务网络。PHC服务、维护公共卫生的服务均由特区政府全额支付并支持和引导非政府医疗系统的发展。内地的PHC服务体系坚持政府主导,公共卫生服务主要通过政府筹资,对政府举办的公立基层医疗机构的人员经费、发展建设和业务经费全额补助。对于民营基层医疗机构,政府并不补助其全部运营经费[8]。2009年新医改以来,内地的基层医疗服务体系成为医改的重点领域,政府财政投入大幅增加,基层设施设备和人才队伍建设逐步完善[9]。
3.2 协同治理
特区政府充分发挥民间社团(全澳门注册已超6200个)治理作用,从社会、行业和个人3个层面,加强传染病、慢性病防控与环境治理,保障食品药品安全,预防和减少伤害,形成多层次、多元化的公共卫生社会共治格局[10-11],从而有效控制疾病的发生发展,减少医疗支出与卫生体系的负担。如鼓励母乳育婴,乳腺癌筛检,制定循环、呼吸、代谢及肿瘤等疾病预防规则;加强社会保健,如:老人保健、老年失智症服务、癌症病人康复护理,关注不断显现的老年人与青年人健康问题等。澳门特区PHC的多中心治理模式调动了社会力量包括社团、慈善组织参与疾病预防、健康促进的积极性。虽然内地也积极倡导政府、市场、社会和个人多方参与的PHC共建共治共享,但长期形成的以政府为主导,大多为自上而下、单向度的行政命令和行政权威的治理模式,缺乏多元主体的共同参与,有效治理格局尚未形成,不同主体的服务提供者参与整合的积极性不高,健康服务体系协同性较差[11],社会与个人参与疾病预防和健康促进的微观约束激励机制尚未健全。
3.3 整合服务
为改善整体绩效,当前诸多国家的卫生体系都呈现从传统分层分类服务向整合式服务转变的趋势[12]。澳门是一体化卫生服务的代表,系统整体的公平、效率和可及性处于地区领先水平,特别是PHC作为接触病人的前沿得到了关注和重视,畅通的转诊也保证了病人就诊效率。澳门特区建立一体化发展的PHC管理与服务系统[5],并较早地关注到对基层全科医生及其相关人员专业技能的培训,为了严把全科医生队伍质量,采取的全科医生晋升方式与其他专业医生晋升相同,并没有为快速发展PHC事业而降低门槛。
当前,内地在摸索和探讨整合型医疗服务模式的进程中,如何聚焦PHC体系建设,如何有效解决基层卫生服务能力与运行机制问题,持续巩固提高新中国70多年来之不易的PHC成果,值得深入思考。我国卫生健康事业发展统计公报结果显示,2021年末,全国医疗机构床位数944.8万张,医院占78.5%,基层医疗机构床位数占18.1%,卫生人员在机构中分布情况,医院1398.3万人,占60.6%,基层医疗机构占31.7%[13]。当前内地卫生体系中服务提供仍以医院为主导,服务提供存在碎片化问题。尤其是二、三级医院的规模不断扩大,住院量攀升,能力扩张和服务利用都集中于上级医疗机构,而基层医疗卫生机构与卫生人员数量呈下降趋势。目前国家推进医联体、县域医共体建设,其竞争关系为政府、医疗机构和患者之间的利益博弈,若基层医疗机构参与体系建设的损失较多,则会降低其积极性[14]。在推进分级诊疗制度、下沉优质医疗资源的同时,出现了上级医院对患者的虹吸、人才流失等方面对基层医疗生态的破坏[15]。相较于澳门特区卫生资源配置明显向基层倾斜的情况,内地许多经济发达城市的优质卫生资源主要集中在三级医院。上级医院与基层医疗机构行政隶属不同,存在利益竞争及配套政策滞后等问题,真正形成以健康为中心的服务整合依然任重道远。
3.4 公私合作
澳门特区政府积极发展公私合作模式[16],澳门统计暨普查局数据显示,私人诊所在门急诊服务份额占比最高(2021年为44.0%),其次为私立医院(2021年为28.0%),公立医疗机构占比不到30%。在公私合作的模式下,市场和政府协同解决公共医疗资源不足问题,建立了良性竞争的微观运行机制[4]。我国卫生健康事业发展统计公报显示,2021年,内地诊疗总人次84.7亿,其中基层医疗卫生机构诊疗人次占50.2%,民营医院占7.2%,非公基层医疗卫生机构仅为15.6%。内地应当牢牢坚持政府与公益主导,以《中华人民共和国基本医疗卫生与健康促进法》为保障,将社会办医真正纳入国家PHC服务体系,以有效改善PHC的公平性、效率性与可及性。
4 澳门特区PHC取得的成效
4.1 人群健康结果
澳门特区人口期望寿命由1990年的73.5岁增加到2021年的84.2岁,高于中国内地2021年整体期望寿命水平(78.2岁)。相较于女性期望寿命的增长程度,男性期望寿命增长较大。婴儿死亡率由1990年的8.4‰下降至2021年的1.8‰。见表1。
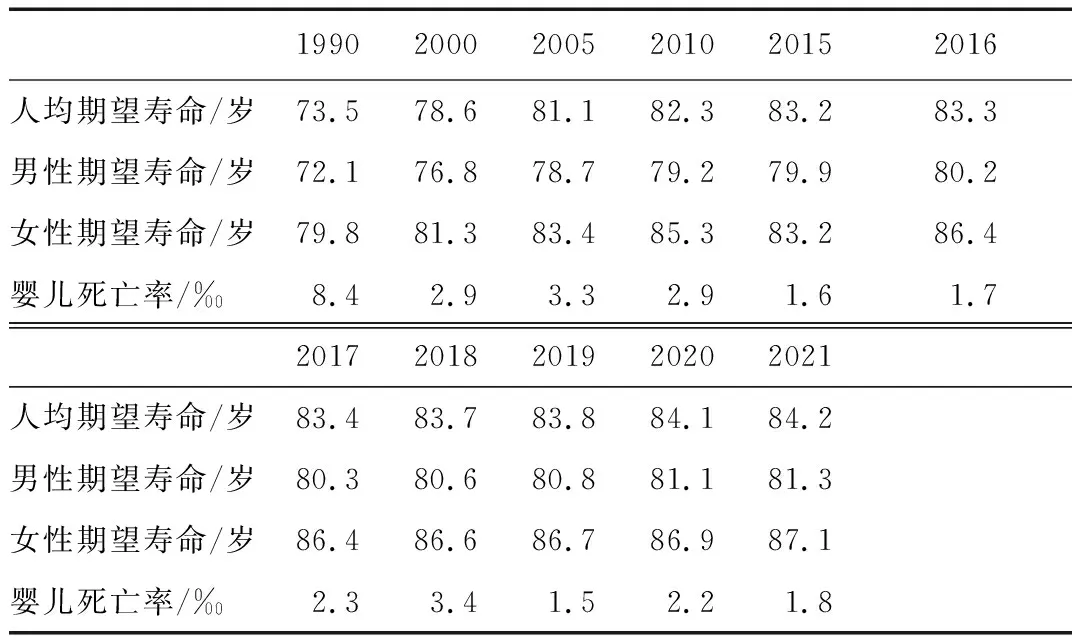
表1 澳门特区人群的健康结果
4.2 PHC服务量
澳门统计暨普查局《医疗统计》显示,2021年澳门PHC服务总就诊者有3415.1千人次,同比增长5.1%。就诊服务类别方面,中医1015.1千人次,占29.7%;卫生护理876.5千人次,占25.7%;全科就诊者、口腔科就诊者分别为785.3千人次(23.0%)、358.6千人(10.5%);儿科5.6千人次,皮肤科6.9千人次,妇产科2.7千人次,眼科3.0千人次,其他就诊者4.9千人次。2021年政府医疗机构就诊者为876.5千人次,私立诊所达2538.6千人次,占澳门特区总体PHC服务的71.4%。以上数据充分说明,PHC特别是私立PHC已成为维持和促进澳门特区居民健康的基石。
4.3 慢病管理情况
澳门特区慢性疾病的死亡率下降得益于完善的初级保健系统。2010年澳门政府成立了慢性病防治委员会,优先针对癌症、心血管疾病、糖尿病及慢性呼吸道疾病等,组建4个小组开展防治工作。通过有效落实慢病管理工作,降低疾病发生概率,减少病人使用医疗服务的次数。高血压和糖尿病的死亡率逐渐下降,糖尿病死亡率由2008年的15.8人/每10万人口降低到2019年的9.7人/每10万人口,下降了38.6%;高血压死亡率由2008年的32.2人/每10万人口降低到2018年的20.1人/每10万人口,下降了37.6%,但在2019年出现回升。
4.4 疫苗接种情况
澳门地区的疫苗接种覆盖率一直保持在较高水平。其中,卡介苗第一剂接种率接近100%,其他疫苗接种率也全部超过90%,明显高于全球平均水平。见表2。
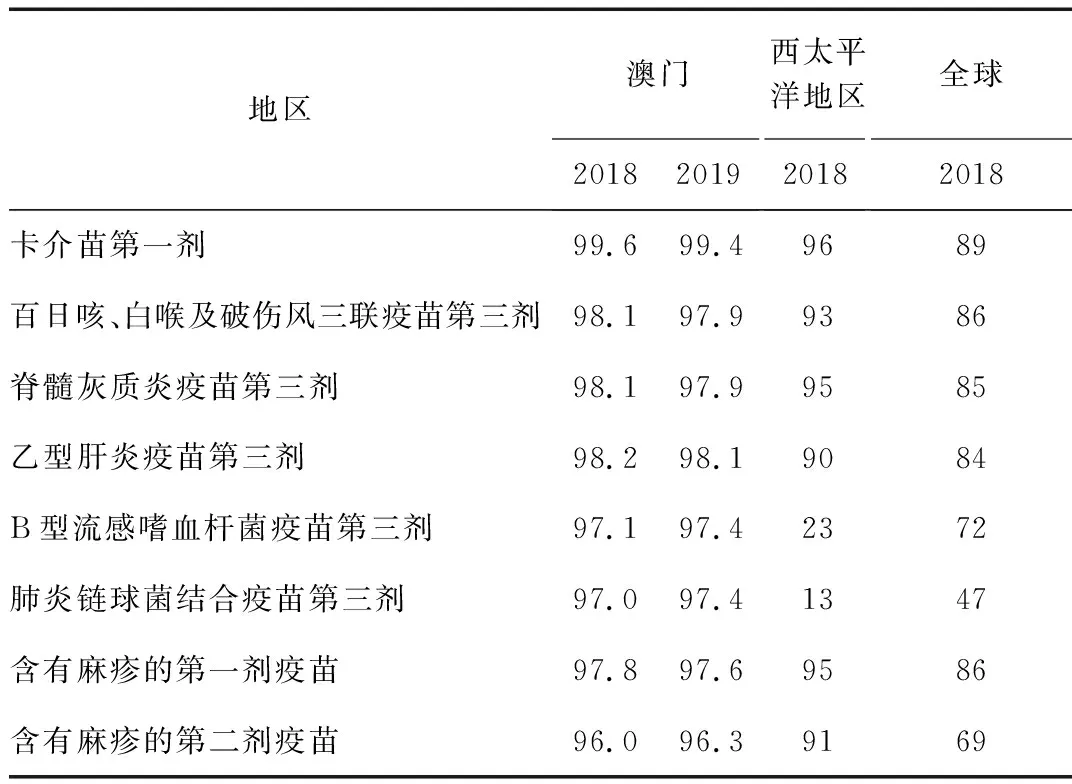
表2 澳门疫苗接种率和其他地区的比较(%)
4.4 传染病控制情况
澳门特区的传染性疾病控制效果较好。2019年,澳门卫生局接获22392例必须报告疾病个案,占总人口的3.29%。但主要是流行性感冒(14749例)及肠病毒感染(5165例),分别占65.87%、23.07%。澳门肺结核整体控制情况良好,2019年报告的肺结核患者数量为320例,比2008年报告的肺结核患者病例数356例,下降了10.11%。
此外,澳门特区建立结核病防治中心,为结核患者提供诊疗服务。结核病控制较好,其初诊数略有下降,由2009年的3012人次下降到2019年的2560人次,下降15.01%。
5 澳门特区PHC体系面临的挑战及启示
当前,澳门特区人口老龄化与慢性病负担加重、卫生费用持续增长以及居民健康需求增加,对PHC体系的可持续发展提出了新的挑战。一方面,公立PHC机构的免费服务,使部分居民滥用资源,导致卫生中心不堪重负[17],服务效率、服务品质与服务效益得不到保证。此外,高水平的卫生福利政策与持续增长的医疗需求,导致特区政府卫生开支快速增长。澳门统计暨普查局公布的数据显示,政府卫生支出从2008年的21.75亿澳门元增长到2019年的88.10亿澳门元,而2021年高达122.63亿澳门元。澳门卫生筹资主要来自政府税收,疫情等不确定因素给特区政府造成较大的资金压力。另一方面,目前澳门居民十大死因位居前列的是肿瘤、循环系统和呼吸系统疾病,使得基础医疗保健、健康管理、康复照护等需求快速增加,对不同类别医疗服务之间的合作、衔接与医疗数字化提出了更高的要求。
因此,在粤港澳大湾区融合发展与特区政府积极推动大健康产业的背景下,澳门特区PHC体系建设仍需各方努力。一是持续加大投入,构建以居民健康为中心整合式PHC体系,提供更加优质、安全、综合、可负担的卫生保健服务[18-19]。二是推进数字化转型,构建基于澳门全域的卫生健康大数据治理,提供全面、系统、安全、高效的医疗健康数据资源共享平台[20]。三是完善约束激励机制,构建更富效率的卫生筹资与支付、服务价格、服务供给、服务监管与绩效评价体系[21-23],提供全方位全生命周期的、连续的、一体化的PHC服务。
另一方面,内地在开展PHC服务体系改革也可以借鉴澳门特区的PHC体系的经验。
一是筑牢PHC体系。关键一:健全的PHC网络。资源配置、政府投入等方面有效向基层倾斜,使PHC服务能够覆盖全人群及全部公共卫生服务项目,保障初级卫生服务的公平性、可及性。关键二:优秀的PHC医生。注重对全科医师的教育和培训,严格把关全科医生准入制度,使得PHC服务的质量得到充分保障,而其综合卫生保健能力是居民认可的要素。
二是构建整合型医疗服务体系。二、三级医院不断扩充的床位数与基层医疗卫生服务能力的持续下滑,以及人口双重老龄化的趋势,内地政府与社会的医疗负担势必不断加大,构建符合新发展阶段要求、以健康为中心的整合式初级卫生保健体系迫在眉睫。从澳门特区整体的卫生服务体系来看,首先,强有力的PHC体系作为兜底为居民提供预防保健和基本医疗服务,做实居民健康守门人责任,但目前内地的家庭医生团队签约服务存在签而不约的情况,对慢病性患者和老年人等弱势群体缺乏系统性和长期追踪的管理及主动健康干预;其次,澳门特区为居民提供免费的PHC服务,规定未经转诊的专科服务费用由患者个人自行承担,极大地促进患者有序就医,同时,也需要有强大的政府财政作为支持。在内地,依靠不同报销比例促进居民合理利用有限的医疗资源,但随着社会经济水平的提高,人民健康需求增加,便捷的交通促使居民追求更高质量的医疗服务,经济因素对部分患者就医选择和就医偏好的影响逐渐减小,居民优先选择大医院就诊。医院的扩张、居民对医疗服务的不合理利用和无序就医,医保报销对参保人员的约束作用不显著,增大医保基金运行风险的同时,缺乏对初级卫生保健有效的医保投入。DRG/DIP等支付方式的改革,在一定程度上对基层医疗机构和规模较小的医疗机构带来冲击,不同级别医疗机构的功能定位及合理有效的医保支付方式改革仍有待探讨;最后,医疗卫生系统内的组织整合主要为业务整合或管理整合,较少地区通过取消不同级别医疗机构独立法人地位,合并为一个法人的形式实现整合[24]。澳门特区主要通过卫生局对PHC、专科卫生护理服务及其筹资与支付进行全面统筹,统一管理,强化利益协调机制,促进PHC服务和专科服务有效衔接,激励各级各类机构协同合作提供连续型、全方位的服务,对内地构建县域医共体、城市医联体等整合服务模式有一定的借鉴作用。
三是完善政府-市场-社会的协同治理方式。澳门与世界上许多发达国家如英国、瑞典、法国、德国等国的实践证明[11,25-26],政府主导健全的PHC可以提高区域居民整体健康水平,减少对医疗资源的使用;同时,监管有效的公私合作混合型PHC体系富有韧性和活力。由社会筹资或社团举办的非营利性私营诊所,作为初级卫生保健体系的重要补充,特区政府通过购买服务、发放“医疗券”等方式,大力推动私立医疗机构参与居民PHC服务,这一做法为内地构建更有效率的混合型PHC体系及其运行机制带来启示。此外,每个卫生中心都成立了小区卫生委员会,形成政府、PHC机构、社会利益相关方共同组成的多元治理方式,鼓励社会力量参与到PHC服务体系的建设与监管中。研究表明,单中心治理向多中心治理转变是推动卫生健康治理体系和治理能力现代化的重要途径[11]。通过赋权、协商决策、监督等方式,促进政府、社会行业组织、不同级别不同类型服务提供者、服务利用者共同参与到区域整合型医疗健康服务体系的治理中,互为补充,促进多元主体在集体选择中形成有效的自主治理,提高基层医疗服务质量以及整个卫生系统绩效。

