骨质疏松性椎体压缩骨折采用椎体后凸成形术治疗的临床效果
路锋,郭建鹏,赵小飞,董晓斌
(长治市第二人民医院骨科,山西 长治 046000)
0 引言
近年来,随着社会的不断发展,老年人口数目不断增加,由此也进一步推进我国的老龄化进程,随之而来的是老年骨质疏松病人越来越多,而骨质疏松导致的骨质疏松性骨折也慢慢成为临床较为多见的问题之一。椎体骨质疏松性椎体压缩骨折是骨质疏松性骨折较为多见的类型。椎体骨质疏松性椎体压缩骨折是因为骨质疏松会致使椎体骨密度及骨质量降低,在较为微小的外部力量或者没有较为显著的外部力量的影响下即出现骨折。临床中胸/腰背部疼痛较为多见,伴随或者不伴随下肢神经症状是临床中主要的状况。椎体为最易出现骨质疏松性骨折的位置,好发于胸腰段[1]。出现骨质疏松性椎体骨折之后,椎体压缩,往往会使患者身高降低、脊柱后凸、侧弯、畸形及驼背等,从而进一步导致患者出现背部疼痛,心肺功能明显受损及胃肠功能紊乱等状况[2,3]。椎体骨折出现之后,因为疼痛、卧床、运动量降低,使患者骨量丢失增加。骨折及疼痛使患者运动功能减弱,导致睡眠及心理障碍,对于患者的生活水平有较为明显的负面作用。长期卧床导致患者出现肺部感染、褥疮、泌尿系统感染等并发症。基于此,应对此类患者采取行之有效的治疗措施,从而有助于患者进一步减轻痛苦,提高生活质量,减轻并发症。其治疗的主要目的是:(1)降低患者的疼痛感;(2)尽快调整好患者的运动功能,避免出现肺部感染、坠积性肺炎,防止泌尿系统感染,防止受压部组织压疮而出现褥疮,防止深静脉血流差导致静脉血栓等不良反应的出现。本研究对病人采用经皮穿刺椎体后凸成形术进行医治,取得了很好的效果。针对2018 年至2020 年收入的老年骨质疏松性椎体压缩骨折患者80 例,分为手术组和保守组进行比较。其中40 例行保守治疗,40 例行椎体后凸成形术治疗,结果显示,行椎体后凸成形手术治疗取得了良好效果。
1 资料与方法
1.1 一般资料
选择2018 年至2020 年收治的老年骨质疏松性椎体压缩骨折患者共80 例,入院后常规给予X 线、MRI、骨密度、骨折椎体部位CT 检查。将80 例病人分为对照组及观察组。观察组患者情况:男性患者和女性患者分别14 例和26 例,患者年龄65-75 岁,平均年龄72 岁。单节段37 例,双节段3 例。23 例患者有轻微外伤史,腰背部、胸背部疼痛,卧床休息时疼痛可减轻,可是在翻身、坐起、调整身体位置或走路时疼痛会加重。17 例患者无明显诱因,腰背部、胸背部疼痛,卧床休息时疼痛可减轻或不存在疼痛,可是在翻身、坐起、调整身体位置或走路时疼痛会加重。对照组患者情况:男性患者和女性患者分别为12 例和28 例,患者年龄64-76 岁,平均年龄70 岁。单节段36 例,双节段4 例。21 例患者有轻微外伤史,腰背部、胸背部疼痛,卧床休息时疼痛能够降低,可是在翻身、坐起、改变体位或行走时疼痛会加重。19例患者无明显诱因,腰背部、胸背部疼痛,卧床休息时疼痛能够降低,可是在翻身、坐起、改变体位或行走时疼痛会加重。两组患者的基础资料相关情况进行组间对比,差异无统计学意义(P>0.05)。
选入依据:病例资料齐全,按照郝定均等的TLOFSAS 评分,疼痛和活动受到限制是病椎节段骨折导致的;手术前进行X 线正侧位片、腰椎CT 以及核磁共振、骨密度等影像学检查,确定病变椎体后壁完整,骨折处单侧或双侧椎弓根维持完整状态;椎体后缘完整,通过骨密度检测(双能X 线吸收法),T 值≤-2.5,确诊骨质疏松;经辅助检查明确为骨质疏松,X 线椎体形态改变,MRI 检查明确为椎体压缩骨折,CT 明确椎体后壁完整,椎弓根完整,无神经受压,无脊髓受压。
剔除依据:骨转移瘤、原发性肿瘤或另外的因素造成的非骨质疏松性椎体压缩骨折,骨质疏松性椎体压缩骨折同时合并神经症状,存在神经根压迫或脊髓压迫状况。
1.2 治疗方法
对照组:患者入院后完善检查,床上平卧,给予常规治疗。给予止痛、抗骨质疏松药物治疗。补充钙剂、维生素D,给予促进钙吸收药物治疗,并且给予抗骨质疏松药物、抑制骨吸收药物,根据情况给予抗骨质疏松促进骨形成药物治疗。配合其他抗骨质疏松药物治疗。注意合理饮食,常规给予通便治疗,减轻患者胃肠道腹胀、吸收不好等症状。指导患者床上轴线翻身。患者疼痛症状改善后引导患者进行腰背肌锻炼,防止发生肺部感染、坠积性肺炎,防止泌尿系统感染,防止受压部组织压疮,导致褥疮,防止深静脉血流差导致静脉血栓等并发症的发生。给予患者心理疏导等对症治疗。
观察组:术前常规X 线明确病变椎体,给予核磁检查明确相应的骨折椎体,确定需要处理的病变责任椎体和患者体格检查相符合的责任椎体。同时给予CT 平扫,重建,确定骨折椎体四壁完整性,特别是后壁是否完整,椎弓根是否完整,以及有无骨折块突入椎管。手术都于C 型臂透视下开展。患者保持俯卧姿势,医护人员完成初步准备工作,进行消毒铺单,透视定位责任椎体,先体表定位责任椎体的穿刺点,在体表做好定位,左侧椎弓根10 点方向,右侧椎弓根2 点方向,体表定位后,选择穿刺点,对穿刺点行局部麻醉。应用利多卡因按顺序浸润麻醉皮肤、皮下、肌肉、筋膜直到骨膜,专用骨性穿刺针刺透皮肤、皮下,通过椎弓根达到椎体前1/3 的位置,整个操作流程都在透视下进行。穿刺满意后,透视保证定位准确,置入球囊,打入显影剂行球囊扩张,见球囊扩张,椎体高度复原可以,将球囊拿出,注入调剂好的骨水泥,透视下弥散良好,注意观察水泥弥散情况,避免水泥进入椎管,进入椎间孔,待水泥硬化后拔出工作套管。操作过程要缓慢,C 型臂透视下缓慢注入骨水泥并查看骨水泥弥散状况,观察骨水泥填充情况[4-6]。记录时间,骨水泥固化后结束手术,返回病房。
1.3 疗效评价方法
疼痛评估应用视觉模拟评分法(visual analogue score,VAS)评分法,后凸Cobb 角:伤椎上位椎体上缘和下位椎体下缘的平行线各自作垂线的交角。手术有效率应用世界卫生组织标准,把疼痛改善程度划分为四个等级:(1)完全缓解(complete response,CR):疼痛症状彻底好转,生活自理能力彻底恢复;(2)部分缓解(partial response,PR):疼痛显著改善,有时会出现症状,但不必使用止痛药品,生活自理能力大部分恢复;(3)轻微缓解(minimal response,MR):偶尔疼痛,应用止痛药品,生活自理能力部分恢复;(4)无效(no response,NR):疼痛没有改善,口服止痛药品难以彻底改善,生活自理能力丧失,没有改善。有效率利用CR+PR 进行计算。
1.4 统计学方法
应用 SPSS21.0 统计学软件对数据进行统计分析,计量数据以(±s)表达,应用t检验;计数资料用(%)来表示,进行χ2检验,若P<0.05 则差异具有统计学意义。
2 结果
观察组(手术组)与对照组(保守组)进行治疗前后的VAS 评分比较,Cobb 角的比较及两组治疗有效率比较,如表1、表2。
表1 两组治疗前后VAS 评分及Cobb 角度比较(±s)
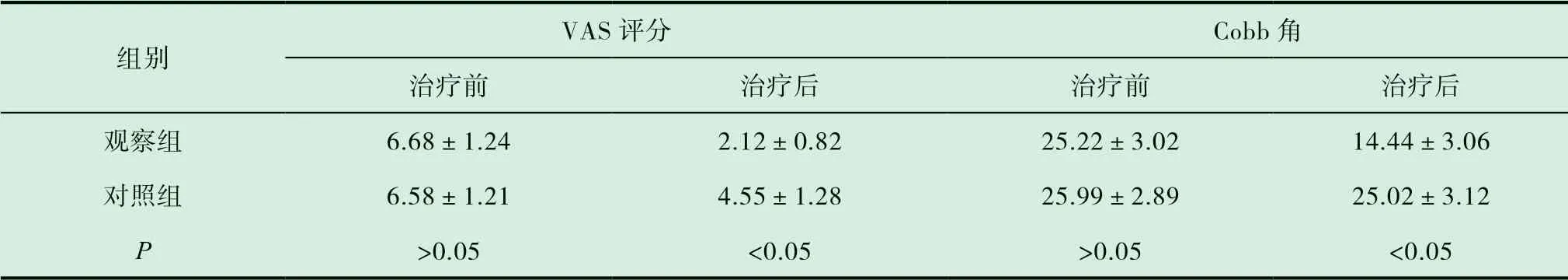
表1 两组治疗前后VAS 评分及Cobb 角度比较(±s)
组别VAS 评分 Cobb 角治疗前 治疗后 治疗前 治疗后观察组 6.68±1.24 2.12±0.82 25.22±3.02 14.44±3.06对照组 6.58±1.21 4.55±1.28 25.99±2.89 25.02±3.12 P>0.05 <0.05 >0.05 <0.05

表2 两组治疗后有效率比较
由以上表格可以看出,给予经皮椎体后凸成形治疗骨质疏松椎体压缩骨折和保守治疗骨质疏松性椎体压缩骨折,在治疗前后VAS 评分,Cobb 角度变化,治疗有效率方面,观察组与对照组两组比较,观察组明显好于对照组(P<0.05)。
3 讨论
骨质疏松症为一类和年龄增长有一定关联的骨骼疾病。骨质疏松性骨折是指遭受较为轻微的伤害或在日常活动中出现的骨折,其为骨质疏松症较为严重的不良后果。骨质疏松性骨折较为多见的位置为椎体、髋部、前臂远端、肱骨近端和骨盆等,这里面最容易出现的为椎体骨折。骨质疏松性骨折对于患者有较为严重的负面作用,极容易造成老年患者出现残疾或死亡。出现骨折后的1 年之中,有20%的患者因多种不良反应死亡,大约有50%的患者出现残疾,生活水平显著降低。骨质疏松性椎体的压缩骨折主要是指胸腰椎骨质疏松性压缩骨折,2008年中华医学会骨科学分会的《骨质疏松骨折诊疗指南》中提及,骨质疏松性椎体压缩骨折有椎体压缩性骨折及椎体爆裂性骨折两类。2017 年,中华医学会骨科学分会对于此指南做出了更新,细化了骨质疏松性脊柱骨折的诊断及医治方案[7]。根据郝定均等对381 例骨质疏松性胸腰椎压缩骨折患者进行TLOFSAS 评分的结果,随后采取相应的治疗方案,获得了较好的治疗效果[8]。对于评分小于4 分的病人采用保守治疗,首先应用抗骨质疏松、卧床休息及支具保护等进行医治。患者急性疼痛只要有一定改善,就应当开展初期的运动训练,利用腰背肌的训练可以进一步提升骨强度及骨密度,同时也有助于减少再骨折的出现概率。对于评分大于4 分的采用椎体成形手术或椎体后凸成形手术治疗。胸腰椎为整个脊柱承担负荷最高的位置,相较于其他位置更易出现骨折不愈合的状况,椎体成形或椎体后凸成形术有助于快速改善患者的疼痛状况,促使其尽快开展运动训练,更进一步提升患者的生活水平[9]。
在本研究中,上述诊断方法根据郝定均等TLOFSAS 评分给予患者手术治疗。患者临床表现为无明显诱因,或轻微外伤造成的胸腰椎部位骨折,大部分患者不存在较为明显的外部损伤或仅仅只有较轻的外部损伤或日常动作即可引起骨折。体征:多有腰背部、胸背部棘突周围的压痛、叩击痛,同时存在胸椎和(或)腰椎后凸、侧凸畸形,胸腰部活动受到限制。患者自述的疼痛位置和体检查出阳性的位置可能有一定出入,结合辅助检查进一步明确。辅助检查:X 线检查:椎体压缩骨折时,存在楔形变或“双凹征”变化,伴骨小梁稀疏。CT 检查:CT 平扫及冠矢状重建可以确定椎体压缩状况,椎体四壁有无受损,椎体后缘有无骨块突入椎管和椎管受损严重程度。MRI 检查:陈旧性椎体骨折能看到椎体压缩,不伴有椎体信号变化。致使疼痛的骨折责任椎体往往于MRI 上提示椎体水肿,在T1 加权像(T1WI)表现呈低信号,T2 加权像(T2WI)呈低信号或混杂信号,脂肪抑制序列呈高信号[10]。应用双能X 线吸收检测法(dual energy X-ray absorptiometry,DXA)测量骨密度。依据WHO 推荐的诊断依据,DXA 测定T 值≥-1.0 为正常;-2.5<T 值<-1.0 则骨量偏低,骨量降低;T 值≤-2.5 为骨质疏松症。骨密度下降状况满足骨质疏松症诊断依据,并且存在有一处或多处脆性骨折则被认定为严重骨质疏松症。
经皮穿刺椎体成形术被广泛地应用在临床中,并取得显著的临床效果[11]。此项技术于影像设备的引导下经皮穿刺置入球囊,扩张后,把骨水泥注入骨折椎体中,病变椎体可立刻实现强化及稳定,使它的负重功能复原,快速改善患者疼痛状况,进一步提升患者的生活水平,达到医生和患者的认可程度[12]。骨水泥椎体穿刺后凸成形术医治骨质疏松性椎体压缩骨折的临床反馈较好,能使患者疼痛症状很快缓解,从本研究中可以看到,其效果较好,病人治疗效果满意度高[13]。同时,椎体成形手术操作过程中有很多并发症问题,术中骨水泥外漏、骨水泥椎管中渗漏,如果不存在较为显著的神经症状,可进行观察,不必进行特殊处置,如果发生骨水泥压迫脊髓,早期应用激素、脱水药物,降低脊髓水肿,避免出现继发性伤害,并且应用CT 及MRI 检查确定受压部位及状况,随后实施椎管减压术,当骨水泥外漏出现神经根症状、神经根受压表现时,需要依据压迫症状的严重情况,判断需不需要实施药物治疗或神经根减压手术治疗。骨水泥椎旁软组织中、椎间盘中渗漏,通常不会造成特殊症状,不必特殊处置,如果软组织出现酸痛,可给予非甾体类抗炎药物进行治疗。当骨水泥渗透进入血管导致肺栓塞,注意观察症状,无症状则不处理。患者有胸痛、呼吸困难时,行溶栓治疗。术中操作要认真仔细。总之,椎体后凸成形手术医治骨质疏松性椎体压缩骨折,病人症状改善显著,效果较好。

