活跃期采用自由体位改善枕后位及枕横位产妇分娩结局的效果分析
李艳飞
(临沂市妇幼保健院产科,山东临沂 276000)
自然分娩的全过程分为三个产程,其中第一产程是整个分娩过程中时间最长的产程,根据宫颈扩张的曲线,第一产程可以细分为潜伏期和活跃期,而活跃期则是决定产程是否顺利的主要阶段[1]。临床实践证明,妊娠及分娩期间,胎头位置会受子宫、骨盆及胎儿因素的影响而发生变化,部分自然分娩产妇因枕后位、枕横位发生难产,出现不良分娩结局,且一定程度提高了剖宫产率[2]。因此,活跃期给予枕后位及枕横位产妇体位指导对于矫正胎方位、改善分娩结局至关重要。目前,自然分娩多采用传统卧位待产的方式,对于胎方位异常产妇而言,该体位会延长子宫压迫下腔静脉的时间,还会限制盆骨活动,无法达到促进自然分娩的效果[3]。自由体位即根据产妇意愿进行站立、坐等体位,在重力作用下纠正胎方位,有利于顺利分娩。基于此,本研究探析活跃期采用自由体位对改善枕后位及枕横位产妇分娩结局的效果,现报道如下。
1 资料与方法
1.1 一般资料 选取2020 年5 月至2021 年5 月临沂市妇幼保健院收治的204 例待分娩产妇为研究对象进行回顾性分析,根据分娩体位的不同将其分为观察组和对照组,各102 例。观察组产妇年龄22~39 岁,平均年龄(29.81±4.10)岁;初产妇80 例,经产妇22 例;自然分娩98 例,剖宫产4 例;胎方位:枕后位50 例,枕横位52 例。对照组产妇年龄23~38 岁,平均年龄(29.63±4.22)岁;初产妇82 例,经产妇20 例;自然分娩82 例,剖宫产20 例;胎方位:枕后位52 例,枕横位50 例。两组产妇一般资料比较,差异无统计学意义(P>0.05),组间具有可比性。本研究经临沂市妇幼保健院医学伦理委员会批准。纳入标准:①产前B 超可见胎儿面部朝上,脊柱靠后接近母体脊柱,或胎儿在宫腔内呈左、右枕横位;②胎龄37~40 周;③单胎妊娠;④胎儿预估体质量≤3 500 g。排除标准:①产妇骨软产道明显异常;②产妇存在沟通或意识障碍;③胎儿头盆不对称;④合并凝血系统疾病。
1.2 干预方法 对照组产妇于分娩的活跃期采用传统卧位待产,宫颈口扩张3~6 cm 时,产妇进入活跃期,此时由医护人员指导产妇取侧卧位或半卧位,同时认真监测并记录产妇的宫缩频率、宫颈扩张程度、羊水等情况,观察胎心、胎头下降程度,适当调整床头角度、指导产妇正确呼吸以缓解其疼痛,待宫颈口开全后,将产妇转移至产房分娩。若产程进展异常,及时施行剖宫产。观察组产妇于分娩的活跃期采用自由体位待产,产妇进入活跃期后,助产人员为产妇详细介绍可选择的体位,产妇根据自身体力及意愿在活跃期的加速阶段、最大速阶段与减速阶段选择合适的体位待产,具体体位包括:①立:双手扶导乐车,背部尽可能贴近墙面,保持静态站立,或双手搭在助产士或者家属的肩膀,保持身体的平衡,稍稍屈膝,身体前倾,臀部后翘,左右摇动髋部。②坐:正坐或反坐于分娩椅、分娩球上,也可坐于产床上,调整产床靠背的角度,由助产士或家属在背部给予支撑,采取半坐半倚的姿势。③行:产妇宫缩不强,胎膜未破时,可在待产室内借助导乐车辅助步行,行走应以慢走为主,小幅度地摆动臀部。④跪:双手置于产床上,有家属或者助产士协助,两腿分开,身体保持前倾,跪于产床上,骨盆左右摇动,帮助胎儿改变枕后位,采取跪式体位容易引起膝盖疼痛,护理人员可使用膝垫、枕头支撑产妇双膝。⑤蹲:两脚分开下蹲于地上、产床上,双手扶住床沿等支撑物,或由助产人员及家属从产妇身后支撑其腋下。⑥趴:身体趴于分娩球、产床上,双手肘与膝关节支撑身体,左右摇晃臀部以纠正胎儿头部位置。⑦卧:胎膜已破者需卧床休息,采取屈腿侧卧位,以左侧卧位为例,产妇右腿屈膝90°并支撑于床面,左腿伸直,为减少产妇体力消耗,助产人员需在产妇两腿间置一软枕;若胎头尚未衔接,则取臀高位,预防脐带脱出;若胎儿已衔接,则取平卧位。产妇选择自由体位时,医务人员可根据胎方位给予体位指导,如胎位为枕后位,可建议产妇取侧卧位、侧俯卧位等体位,促使胎位恢复正常。同时,密切关注胎头下降程度、产妇宫颈口是否开全,宫颈口开全后指导产妇合理发力,帮助胎儿娩出。分娩期间一旦出现产程进展异常,及时进行阴道助产或中转剖宫产分娩。
1.3 观察指标 ①比较两组产妇分娩方式。分娩方式包括阴道顺产、阴道助产、剖宫产。②比较自然分娩产妇产程时间。各产程的界定标准如下:第一产程=规律宫缩至宫口开大10 cm,第二产程=宫口开全10 cm至胎儿娩出,第三产程=胎儿及胎盘完全娩出。③比较两组产妇围产期疼痛视觉模拟评分法(VAS)评分。提前准备已平均分为10 个刻度的标尺,告知产妇最左、右端分别为0、10 分,0 分表示无疼痛,10 分表示疼痛剧烈难以忍受[4]。④比较两组产妇及胎儿并发症发生情况。并发症包括产后出血(胎儿娩出1 d 内自然分娩者出血量≥500 mL,剖宫产者出血量≥1 000 mL)、宫颈裂伤、胎儿窘迫(胎心音减弱或消失)、胎儿窒息(娩出后1 min 内未能建立规律呼吸,或无自主呼吸),统计并发症总发生率。
1.4 统计学分析 采用SPSS 22.0 统计学软件处理数据。计量资料以(±s)表示,两组间比较采用独立样本t检验,不同时间点结果比较采用重复测量方差分析,两两比较采用LSD-t检验;计数资料以[例(%)]表示,组间比较行χ2检验。以P<0.05为差异有统计学意义。
2 结果
2.1 两组产妇分娩方式比较 两组产妇阴道助产率比较,差异无统计学意义(P>0.05);观察组产妇阴道顺产率高于对照组,剖宫产率低于对照组,差异有统计学意义(P<0.05),见表1。

表1 两组产妇分娩方式比较 [例(%)]
2.2 自然分娩产妇的产程时间比较 观察组自然分娩产妇的第一、二、三及总产程时间均短于对照组,差异有统计学意义(P<0.05),见表2。
表2 自然分娩产妇的产程时间比较(min,±s)
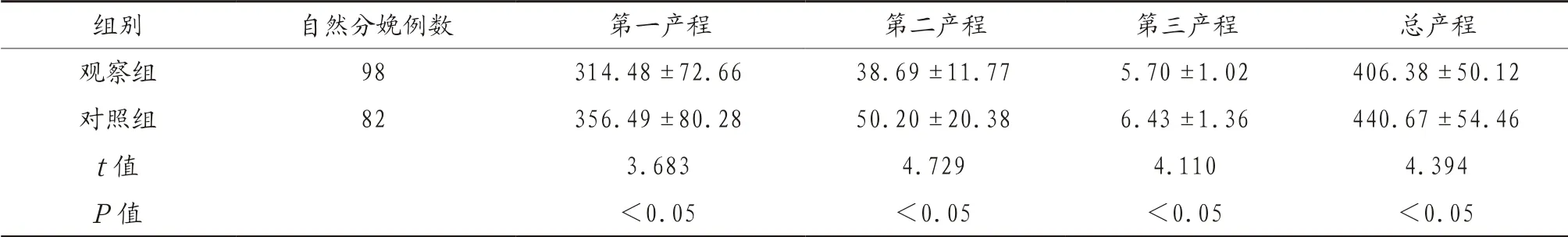
表2 自然分娩产妇的产程时间比较(min,±s)
组别 自然分娩例数 第一产程 第二产程 第三产程 总产程观察组 98 314.48±72.66 38.69±11.77 5.70±1.02 406.38±50.12对照组 82 356.49±80.28 50.20±20.38 6.43±1.36 440.67±54.46 t 值 3.683 4.729 4.110 4.394 P 值 <0.05 <0.05 <0.05 <0.05
2.3 两组产妇围产期VAS 评分比较 两组产妇产时、产后VAS 评分高于产前,但观察组低于对照组,差异有统计学意义(P<0.05),见表3。
表3 两组产妇围产期VAS 评分比较(分,±s)
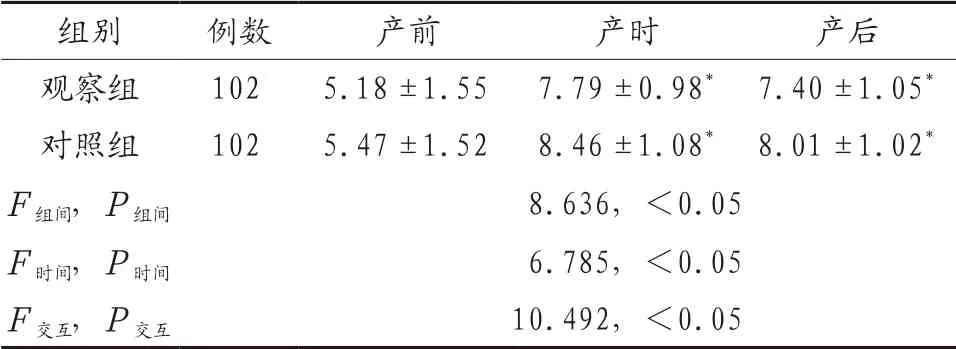
表3 两组产妇围产期VAS 评分比较(分,±s)
注:与同组产前比较,*P<0.05。VAS:疼痛视觉模拟评分法。
组别 例数 产前 产时 产后观察组 102 5.18±1.55 7.79±0.98* 7.40±1.05*对照组 102 5.47±1.52 8.46±1.08* 8.01±1.02*F 组间,P 组间 8.636,<0.05 F 时间,P 时间 6.785,<0.05 F 交互,P 交互 10.492,<0.05
2.4 两组产妇及胎儿并发症发生情况比较 观察组产妇及胎儿并发症总发生率低于对照组,差异有统计学意义(P<0.05),见表4。

表4 两组产妇及胎儿并发症发生情况比较 [例(%)]
3 讨论
女性骨盆的入口平面呈横椭圆形,故产妇进入临产前,宫腔内胎儿头部往往呈不均倾位。随着产程的推进,胎儿会采取“头朝下、臀朝上、全身蜷缩”的姿势,其头部会以枕斜位或枕横位进入母体骨盆腔内,与骨盆衔接而不浮动[5]。胎儿的头部逐渐下降进入骨盆的过程中,绝大多数胎儿会因有效产力的作用而自行改变不均倾位,以正常的枕前位进行分娩,但也有部分胎儿头先露无法纠正即不能自行转变为枕前位,而呈枕后位或枕横位等。由于胎头位置异常,胎儿无法以枕下前囱径通过骨产道,致使胎头通过产道的径线增大,阻力增加,加之活跃期后产程进展缓慢,容易出现胎头下降延缓、产程延长等,进而诱发产妇产后出血、胎儿窘迫等母婴并发症。因此,活跃期给予枕后位及枕横位产妇体位指导,帮助其矫正胎儿头部位置,对于促进自然分娩、改善分娩结局十分必要。
产程时间过长不仅会增加产妇的体力消耗,加重其焦虑情绪,还会增加胎儿宫腔内窒息、母婴感染等不良分娩结局的风险,基于此,临床通常会在产妇难以自然分娩的情况下中转施行剖宫产分娩,以保证母婴安全[6]。本研究结果显示,观察组产妇阴道顺产率高于对照组,剖宫产率低于对照组,提示活跃期采用自由体位在提高枕后位及枕横位产妇自然分娩率方面具有优势。分析原因,长久以来,孕产期第一产程时医院通常建议采取传统卧位待产,一方面,传统卧位能够促使产妇会阴放松,减少下腔静脉受压,另一方面,传统卧位能够减轻产妇分娩疼痛,减少产妇体力消耗[7]。然而,传统卧位并不适用于枕后位、枕横位产妇,该体位促使妊娠子宫持续压迫下腔静脉,且胎位难以恢复枕前位,导致分娩难度增加,中转剖宫产分娩的可能性随之增加。自由体位中含7 个体位,其中立、坐、蹲等体位对于产妇而言均为纵向体位,胎儿重力与产道方向一致,对于胎头位置纠正有积极意义,且重力作用可有效增加胎头对宫颈的压迫,反射性促使子宫收缩,故可提高产妇的自然分娩率。同时,本研究结果显示,观察组自然分娩产妇的产程时间均短于对照组,表明活跃期采用自由体位有利于缩短枕后位与枕横位产妇自然分娩的产程。活跃期是决定产程是否顺利的主要阶段,进入该阶段后,宫缩强度逐渐加强,宫缩频率加快,宫缩持续时间延长,此时结合立、坐、行、跪、蹲、趴、卧位,能够改变胎儿与产妇骨盆之间的空间关系,帮助胎儿获得最佳分娩胎位。此外,本研究结果显示,观察组产妇产时、产后的VAS 评分均低于对照组,提示枕后位与枕横位产妇于活跃期采用自由体位可显著减轻产时及产后疼痛。分析原因,胎儿头部位置异常时分娩,致使胎头通过产道的径线增大,加重子宫下段、宫颈等处的损伤,而活跃期采取自由体位,能够在重力及有效产力作用下帮助胎儿头部回归枕前位,有利于分娩的顺利进行,不仅能缩短胎儿对产道的压迫时间,还能减轻胎儿与产道的摩擦,减少软组织损伤,由此减轻产妇的产时与产后疼痛[8]。本研究结果显示,观察组产妇及胎儿并发症总发生率低于对照组,提示自由体位分娩可以缩短下腔静脉、腹主动脉受压时间,保持子宫、胎盘与胎儿的血液灌注量,故可预防母胎血氧运输及交换障碍,由此改善分娩结局。
综上所述,活跃期采用自由体位不仅能提高枕后位及枕横位产妇的自然分娩率,缩短产程,还能减轻产时及产后疼痛,减少母婴并发症,值得临床应用。

