甲状腺乳头状癌合并颈外侧淋巴结转移的胸骨上淋巴结转移危险因素分析
吴耿刚,黄林萍,廖静雯,刘连弟,何文广,王理想(广州医科大学附属第四医院(广州市增城区人民医院),广东 广州 511300)
甲状腺乳头状癌(Papillary thyroid carcinoma,PTC)是全世界范围内发病率较高的头颈部恶性肿瘤,具有分化程度高、恶性程度低特点,但PTC淋巴结转移率高,其中颈侧区淋巴结转移作为PTC转移首位,转移率高达50%左右,目前临床认为,淋巴结转移是影响PTC复发、生存及预后的高危因素[1-2]。国外研究认为,PTC合并颈侧区淋巴结转移患者出现隐匿性转移的概率较高,因此建议手术时清扫病侧颈侧区淋巴结[3]。近年研究发现,胸骨上淋巴结转移与PTC预后存在一定联系,早期分析胸骨上淋巴结转移风险并给予清扫治疗可有助于降低PTC转移风险,改善患者预后情况[4-5]。本实验选择2019年6月-2020年6月于我院收治的PTC合并颈外侧淋巴结转移患者114例为观察对象,旨在分析PTC合并颈外侧淋巴结转移的胸骨上淋巴结转移危险因素。
1 资料与方法
1.1 一般资料 选择2019年6月-2020年6月于我院收治的PTC合并颈外侧淋巴结转移患者114例,纳入标准:①所有患者病理检查均确诊为PTC;②患者临床资料完整,无甲状腺手术史;③患者及家属知情,依从性良好,可配合检查及治疗,均签署知情同意书。排除标准:①合并甲状腺良性肿瘤;②合并恶性肿瘤;③临床资料不完整。根据有无胸骨上淋巴结转移分为观察组(合并胸骨上淋巴结转移,n=36)及对照组(无胸骨上淋巴结转移,n=78),本实验操作均经医院伦理委员会批准同意。
1.2 观察指标 ①临床资料:收集并比较两组患者性别、年龄、身体质量指数(Body Mass Index,BMI)值、慢性全身性疾病、饮酒史、吸烟史、术前促甲状腺激素(Thyrotropic hormone,TSH)、血小板(Platelet,PLT)计数、甲状腺球蛋白抗体(Thyroglobulin antibodies,TgAb)、甲状腺过氧化物酶抗体(Thyroid peroxidase antibody,Tpoab)抗体、BRAF等临床资料。②甲状腺相关指标:收集并比较两组患者肿瘤直径、肿瘤位置、多发灶、被膜侵犯、形态、边界、血流、微钙化、纵横比等甲状腺相关指标。
1.3 统计学方法 采用SPSS20.0软件对本实验数据进行分析。以(%)表示性别、年龄、肿瘤直径、多发灶、被膜侵犯、形态、血流等计数资料,采用χ2检验。采用多因素Logisitic回归分析PTC合并颈外侧淋巴结转移患者出现胸骨上淋巴结转移因素。所得结果以P<0.05表示有统计学意义。
2 结果
2.1 两组患者临床资料比较 相较于对照组,观察组患者年龄>45岁、Tpoab抗体阴性比例明显升高,差异具有统计学意义(P<0.05)。见表1。
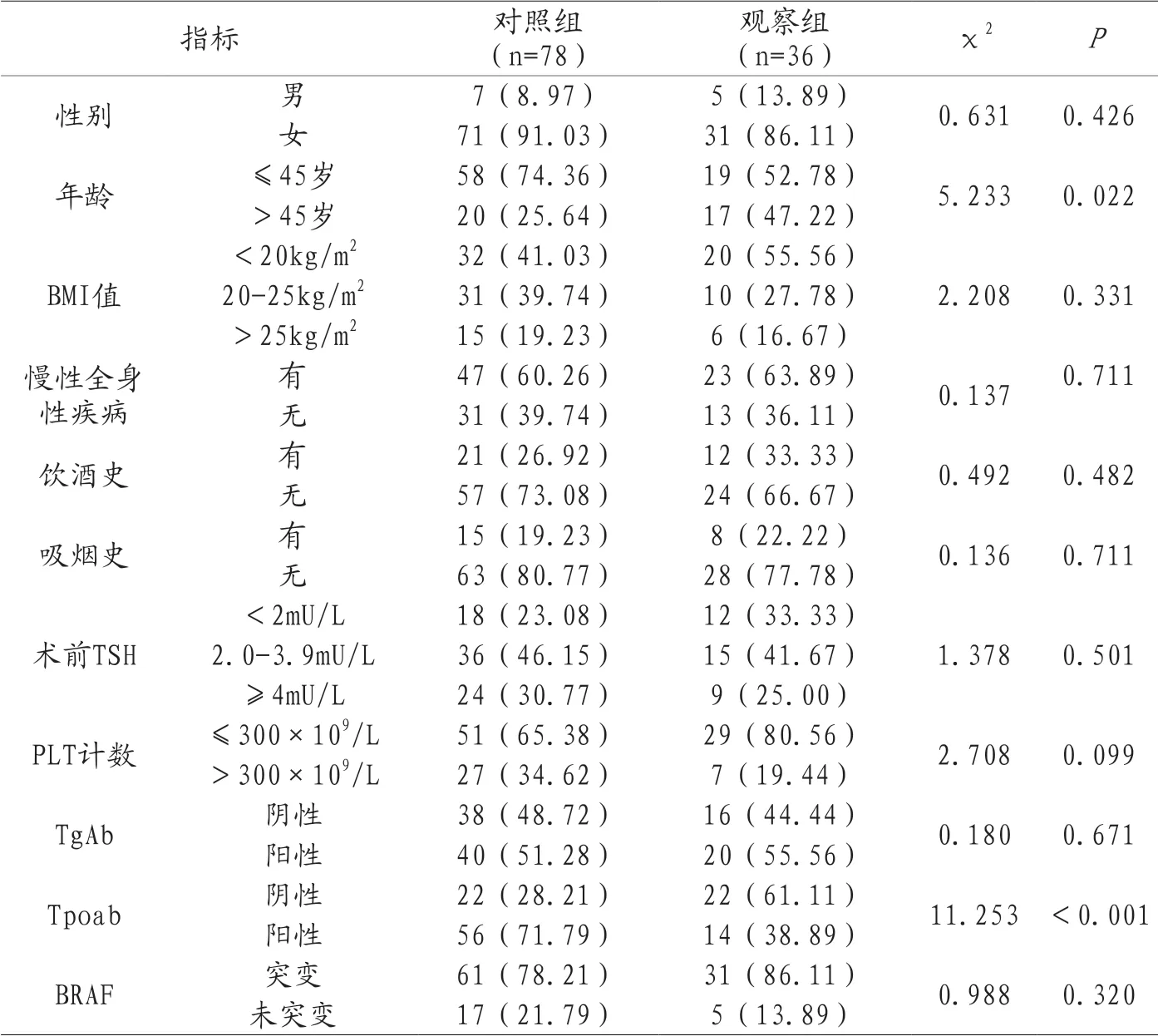
表1 两组患者临床资料比较[n(%)]
2.2 两组患者甲状腺相关指标比较 相较于对照组,观察组患者肿瘤直径>1.0cm、多发灶、被膜侵犯、形态不规则、血流、微钙化、纵横比>1比例明显升高,差异具有统计学意义(P<0.05)。见表2。

表2 两组患者甲状腺相关指标比较[n(%)]
2.3 影响PTC合并颈外侧淋巴结转移的胸骨上淋巴结转移因素分析 多因素Logisitic回归分析显示,年龄、肿瘤直径、多发灶、被膜侵犯、形态、血流、微钙化、纵横比为PTC合并颈外侧淋巴结转移的胸骨上淋巴结转移危险因素,Tpoab阳性为PTC合并颈外侧淋巴结转移的胸骨上淋巴结转移保护因素(P<0.05)。见表3。

表3 影响PTC合并颈外侧淋巴结转移的胸骨上淋巴结转移因素分析
3 讨论
PTC是临床常见的内分泌及头颈部恶性肿瘤,常发病于女性人群,已成为危害女性健康的第五大肿瘤。随着近年生活压力的增加及生活习惯的改变,PTC的患病人数逐年增加,不仅严重危及患者生命健康,还增加社会及家庭的医疗经济负担[6-7]。因此,降低PTC发生率、改善PTC患者预后情况成为目前医学界学者关注的重点。
相对于甲状腺癌其他类型,PTC分化程度高,预后情况较其他类型好,10年生存率可达90%以上[8]。但PTC淋巴结转移率较高,其中颈部淋巴结是PTC转移的高发地区,且转移发生情况较早,对于PTC合并颈部淋巴结患者多采用甲状腺肿瘤切除术+颈部淋巴结清扫术,可有效预防颈部淋巴结转移,对改善术后患者生活质量具有重要帮助[9-10]。近年研究发现,胸锁乳突肌与胸骨舌骨肌之间淋巴结也是PTC转移的靶向区域,胸骨上淋巴结区域的淋巴脂肪组织为连续性整体,无筋膜等解剖分离情况,同时此区域为颈前浅部淋巴结向颈深部淋巴结引流的重要途径,早期预测PTC合并颈外侧淋巴结转移患者发生胸骨上淋巴结转移风险并给予有效治疗干预可有助于降低复发风险、改善患者预后情况[11]。本实验中,相较于对照组,观察组患者年龄>45岁、Tpoab抗体阴性、肿瘤直径>1.0cm、多发灶、被膜侵犯、形态不规则、血流、微钙化、纵横比>1比例明显升高,与钟美浓[12]等人研究结果相近。进行多因素Logisitic回归分析显示,年龄、肿瘤直径、多发灶、被膜侵犯、形态、血流、微钙化、纵横比为PTC合并颈外侧淋巴结转移的胸骨上淋巴结转移危险因素,Tpoab抗体为PTC合并颈外侧淋巴结转移的胸骨上淋巴结转移保护因素。提示年龄、肿瘤直径、多发灶、被膜侵犯、形态、血流、微钙化、纵横比、Tpoab表达情况可影响PTC合并颈外侧淋巴结转移患者胸骨上淋巴结转移情况,早期分析相关指标并进行胸骨上淋巴结转移风险预测对改善患者预后情况具有一定帮助。
综上所述,年龄、肿瘤直径、多发灶、被膜侵犯、形态、血流、微钙化、纵横比、Tpoab表达情况与PTC合并颈外侧淋巴结转移患者出现胸骨上淋巴结转移存在密切联系,对以上高危患者给予有效针对性干预治疗有助于改善患者预后情况。但由于本实验研究时间较短,未整理相关指标构建模型预测胸骨上淋巴结转移风险,未来将以此为研究方向进行深入探究。

