麻醉后监测治疗室转出准备度评估量表的汉化和信效度检验
吴中义,邹圣强,王宜庭,时佳琪,毕岑,高君艳
(1.江苏大学附属医院 麻醉科,江苏 镇江 212001;2.江苏大学附属镇江三院 重症医学科,江苏 镇江 212001;3.江苏大学 医学院,江苏 镇江 212001)
麻醉后监测治疗室(post anesthesia care unit,PACU)是麻醉术后患者复苏监护、继续治疗的医疗单位。全身麻醉手术后由于各种麻醉药及肌松药的残余作用、手术创伤、失血失液的影响,增加了麻醉苏醒期严重不良事件和并发症的发生率[1],其发生率分别为0.73%、19.30[2-3]。研究[4]表明,运用科学的出室评估工具能够加速PACU周转效率,提高患者的安全性和满意度。Whitley等[5]于2020年编制的麻醉后监测治疗室转出准备度评估量表(discerning post anesthesia readiness for transition tool,DPART)较为全面的评估全身麻醉术后患者早期恢复情况,灵活判断患者出室时机,具有良好的信效度。而目前国内广泛应用的出室评分量表,如Aldrete量表、Steward苏醒评分表等忽略了对患者恶心呕吐、疼痛等因素的评估,未能考虑在某些临床条件下手术麻醉后危重患者转入ICU的情况,量表的信效度也未经过验证,存在一定缺陷[6-7]。因此,本研究对DPART进行汉化和跨文化调试,并评价中文版DPART的信效度,以期为临床引进更安全、全面的麻醉出室评估工具。
1 资料与方法
1.1 量表介绍 DPART是由美国学者Whitley等[5]根据既往研究的实践标准、证据和在专家咨询的基础上,为护士开发的量表,量表的评估对象为全身麻醉手术后进入PACU的患者。经过3轮审查修订后,DPART平均内容效度指数(S-CVI/Ave)由0.938提高至1,全体一致性内容效度指数(S-CVI/UA)由0.938提高至1;评价者间一致性kappa值提升至1。DPART共有15个条目,包括重症监护 (条目1~3)、住院/观察 (条目4~12)、门诊手术 (条目13~15)三个部分;评估内容包括呼吸道管理、心肺指标、手术并发症、呼吸、循环、保护性呼吸道反射、失血量、术后补液量、体温、血氧、疼痛、恶心呕吐、意识和照护者等14个方面(血氧占两个条目)。每个条目以二分法分为“是”或“否”,“是”计1分,“否”计0分,总分为0~15分。量表的临界值分别为3、12和15分:满足条目1~3时,即得分为3分,指导患者转出至ICU;满足条目1~12时,即得分为12分,指导患者转出至普通病房;满足条目1~15时,即得分为15分,指导门诊手术患者出院。
1.2 量表的汉化和跨文化调试
1.2.1 量表的汉化 获得DPART的翻译与使用权后,成立翻译专家小组,包括麻醉医师2名,麻醉护士3名,翻译小组成员均为硕士研究生及以上学历。以Brislin量表翻译模型为指导框架对量表进行翻译[8]。具体步骤如下:(1)正译:由2名通过英语六级的护理硕士独立对量表进行翻译,形成两个正译版本。(2)综合:由2名翻译者和1名工作10年以上的麻醉护理学专家共同对两个正译版本的不同之处进行讨论、评定、整合,形成正译校对版。(3)回译:邀请1名有留学经历的麻醉医学博士和1名工作10年以上的麻醉专科医师,在未接触过源量表的情况下将正译校对版独立回译成两个英文回译版本。(4)综合:由翻译专家小组就两个正译版、正译校对版、两个英文回译版的条目开展讨论,尽量保持中英文版条目的语义保持一致,形成中文版初稿。
1.2.2 跨文化调试 邀请来自南京、苏州、南通、泰州、镇江等地三级甲等医院共7名专家,采用邮件、微信或当面填写的形式对中文版初稿进行函询。7名专家中,博士1名、硕士3名、本科3名;麻醉医学专家1名,疼痛护理学专家1名,麻醉护理学专家5名;工作年限>30年1名,10~30年6名。7名专家对中文版初稿进行评价、给予修改意见;同时采用Likert 4级评分法,从“不相关”至“非常相关”计1~4分,评定量表的内容效度。根据专家建议,结合我国日间手术发展现况[9],条目修改内容包括:条目3、7中“医学博士”修改为“麻醉医师”;条目4、6、13、14中“恢复至基线状态”分别修改成“恢复至术前呼吸状态”“恢复至术前血压范围”“恢复至术前氧合状态”“恢复至术前精神状态”;根据我国与美国在“门诊手术”与“日间手术”概念上的文化差异,将量表3个组成部分中的“门诊手术”修改为“日间手术”。修订后,形成预调查版本。
1.2.3 预调查 由4名接受量表培训的麻醉护士作为调查员,采用便利抽样法,对35 例符合纳入排除标准的患者开展预调查。纳入标准:全身麻醉未拔出气管导管入PACU的患者;美国麻醉师协会(American Society of Anesthesiologists,ASA)分级为Ⅰ~Ⅲ级。排除标准:存在认知障碍和无能力配合完成调查者;入室等待病理活检的患者;因病情变化需重新手术或死亡的患者。在预调查阶段,麻醉护士提出在量表使用过程中疼痛评分工具使用不一致,经小组讨论后,选用适合中国患者且灵敏度较好的VAS疼痛评分表[10]作为PACU患者疼痛评分工具,并将条目11“疼痛评分≤4分”修改为“VAS疼痛评分≤4分”。预调查版DPART 的Cronbach’s α系数为 0.715。形成中文版DPART的最终版本。
1.3 中文版DPART量表的信、效度检验
1.3.1 调查对象 采用便利抽样法,选取2021年11月至2022年1月入镇江市某三级甲等医院全身麻醉手术患者为研究对象。纳入和排除标准同预调查。根据患者知情同意自愿参与原则,在术前访视时向研究对象解释研究目的。DPART共15个条目,根据样本量至少是条目的5~10倍[11]和20%的样本脱落率,最终共纳入210例研究对象。本研究已经通过所在医院科研伦理委员会审查(批件号:KY2021K1103)。
1.3.2 资料收集 由研究者设计通过电子病历系统筛选符合纳入排除标准的全身麻醉入室患者,使用自制的一般资料调查表(包括性别、年龄、手术类别等)获取患者资料。患者进入PACU后,麻醉护士连接呼吸机、床旁监护仪,与麻醉医生及巡回护士交接完成后,记录患者入室时间,入室后30 min使用中文版DPART对患者进行评估。为检验量表的评价者间信度,随机选取20名患者,由两名研究员对同一名患者评估,采取轮流提问分别计分原则,进行评分者间信度资料收集,两名研究员互不知晓对方评估结果。
1.3.3 统计学处理 采用SPSS 24.0软件统计分析数据。计数资料采用频数、构成比描述,计量资料采用均数、标准差描述。量表的项目分析采用临界比值法描述。量表的效度分析采用内容效度、结构效度、校标效度描述。量表的信度分析采用Cronbach’s α系数和评价者间信度描述。以P<0.05或P<0.01为差异有统计学意义。
2 结果
2.1 患者的一般资料 210例患者平均年龄(55.77±16.12)岁,7例患者从PACU转出至ICU等接受进一步医疗护理,179例患者从PACU转出至专科护理单元接受术后护理,24例日间手术患者从PACU转出至日间手术病房并于次日上午出院。患者的一般资料见表1。
2.2 项目分析结果 将中文版DPART总分进行降序排列,前27%和27%的数值作为高分组和低分组的分界点,分别获得高分组的分界值为14,低分组分界值为10。采用独立样本t检验进行分析,结果显示,除条目15外,各条目的CR值均>3(3.164~66.000)(P<0.01),表明量表的各个条目在高低分组上具有良好的鉴别度。故删除条目15。
2.3 效度检验结果
2.3.1 内容效度 对中文版DPART进行内容效度评价,结果显示条目水平内容效度指数(I-CVI)为0.86~1.00,平均量表水平内容效度指数(S-CVI/Ave)为 0.905。
2.3.2 结构效度 对中文版DPART进行探索性因子分析,KMO检验值为0.767,Bartlett’s球形检验χ2值为1921.529(df=91,P<0.01)。采用主成成分分析和最大方差法直交转轴得出旋转后的因子载荷矩阵,共提取出3个公因子(特征值均>1),方差累计贡献率为60.963%。中文版DPART各条目因子载荷情况见表2。

表1 一般资料调查表[N=210,n(%)]
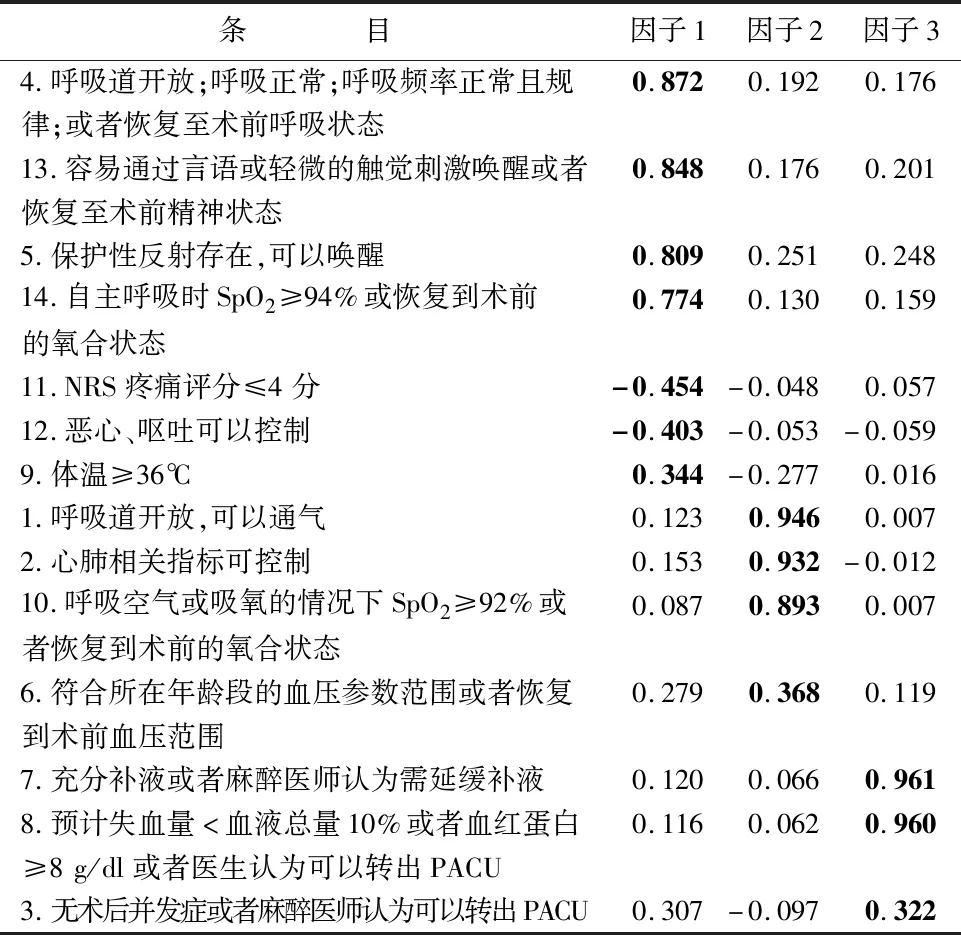
表2 中文版DPART因子载荷矩阵
2.3.3 校标效度 本研究选用Aldrete量表为校标,研究中文版DPART与Aldrete量表得分之间的相关性。结果显示中文版DPART与Aldrete量表的相关系数r=0.908(P<0.01),说明中文版DPART与Aldrete量表具有良好的相关性。
2.4 信度检验结果
2.4.1 内部一致性 中文版DPART的Cronbach’s α系数为0.756,3个因子的Cronbach’s α系数分别为0.668、0.941、0.961。
2.4.2 评价者间信度 20对评估结果中,中文版DPART评价者间信度为0.925(P<0.01),各条目的评价者间信度在0.899~1.000。
3 讨论
3.1 中文版DPART与原量表的差异 中文版DPART在原量表的基础上做了部分调整。原量表门诊手术患者为全静脉麻醉、面罩麻醉、口腔气管插管或喉罩置入的全身麻醉患者,而这一类患者在我国大多数在手术室内完成,且多数归属为日间手术[9]。故将原量表三个组成部分中的“门诊手术”修改为“日间手术”。中文版DPART在原量表的基础上删除1个条目。条目15“患者有成人照护者”传达的内容与术后家庭照护有关。本研究收集的210例患者中仅有一例日间手术患者未有明确的成人照护者,原因可能与国内外日间手术开展规模差异[9]或国内外术后家庭照护观念差异有关;项目分析结果显示,条目15的CR值<3,表明条目15的区分度差,未达到显著性[12]。故删除条目15。删除条目后,量表的总分由0~15分降低至0~14分。由于删除的条目为“日间手术”组成部分,未涉及其他组成部分得分;指导ICU和普通病房患者转出的临界值不变,指导日间手术患者转出的临界值由15分降低至14分。原量表基于循证和专家函询进行量表的编制,量表的验证部分进行内容效度检验和评分者间信度检验,未涉及结构效度检验。本研究对中文版DPART进行探索性因子分析、校标效度分析和内部一致性分析,是对原量表的信效度方面的发展和有益补充。
3.2 中文版DPART的信、效度分析 本研究探索性因子分析结果共提取出3个公因子,可解释总变异的60.963%,各条目在三个公因子上无双载荷,除条目3(手术相关并发症)、条目6(循环)、条目9(体温)因子载荷较低,均<0.4,但均>0.3;权衡条目3、6、9这3个条目的实际临床意义及3个条目对整体量表的意义,结合专家意见,予以保留。由校标效度结果可知,中文版DPART和Aldrete量表呈正相关,提示两个量表在评估呼吸、循环、意识、血氧方面相契合。
3.3 中文版DPART的应用前景 本研究通过汉化形成的中文版DPART,共14个条目,采用二分法对患者进行评估,消除其他工具等级较多不便评估的劣势[13],平均评估时间在3~4 min,具有较好的临床实用性。根据患者转出目的的不同,对患者进行分类评估,更好的分配了资源。考虑到全身麻醉术后患者需在PACU内至少观察30 min后转出和目前临床出室评估间隔标准的不统一(存在评估1次/15 min或1次/30 min),本研究选取入室后第30分钟进行信效度的验证。后续在量表的应用研究中可考虑在入室后第30分钟进行出室评估,此后每间隔15 min进行一次评估,确保患者安全的同时,减少患者早期恢复阶段时护士的工作量。
3.4 中文版DPART的局限性 本研究的校标效度选取的校标Aldrete量表与中文版DPART推荐应用的范围不同,校标效度仅具一定的参考意义,未来需进一步对中文版DPART的校标进行验证。同时本研究的样本仅来自镇江市1所三级甲等医院,可能存在选择偏倚,后续应开展多中心研究,增加样本的代表性和多样性,进一步探索中文版DPART的结构效度。

