川崎病休克综合征与脓毒性休克患儿早期临床特征的对比
舒红斌,刘 利
(孝昌县第一人民医院,湖北 孝感 432900)
川崎病的发病人群为学龄前儿童,因在1967 年由日本川崎富作医师报道而得名[1]。川崎病患儿可见全身性非特异性血管炎,相关临床炎性指标的水平会明显上升,出现类似重度感染的症状,损害多个器官的功能[2]。川崎病休克综合征是川崎病患儿发生低血压、低灌注而引起的休克[3]。脓毒性休克是脓毒症患儿发生循环功能障碍而引发的休克[4]。川崎病休克综合征和脓毒性休克患儿在临床特点上存在一定的相似之处,但发病原因和治疗方法却大相径庭[5]。因此,了解这两种疾病患儿的早期临床特征有利于临床医生对两种疾病进行鉴别诊断,从而积极采取对症治疗措施,使患儿获得良好的预后。本文就川崎病休克综合征与脓毒性休克患儿的早期临床特征进行对比分析。
1 资料与方法
1.1 一般资料
纳入研究对象为我院2019 年7 月至2021 年12月收治的23 例川崎病休克综合征患儿和32 例脓毒性休克患儿。将川崎病休克综合征患儿全部纳入川崎病组,将脓毒性休克患儿全部纳入脓毒性组。纳入标准:1)病情得到明确诊断者。2)临床资料齐全者。3)监护人对研究知情者。排除标准:1)由其他病因所致休克者。2)对临床检查和治疗配合度较低者。
1.2 方法
调查两组患儿的一般临床资料,包括性别、年龄,记录其儿童重症监护室(PICU)住院时间,并对其实施血液细菌培养,记录培养结果。观察两组患儿的预后,包括死亡情况,对其实施实验室检查,检查指标包括白细胞(white blood cell,WBC)计数、中性粒细胞百分比、血红蛋白(haemoglobin,Hb)、血小板(platelet,PLT)计数、白蛋白、C 反应蛋白(C-reactive protein,CRP)、降钙素原(procalcitonin,PCT)、红细胞沉降率(erythrocyte sedimentation rate,ESR)、谷 丙 转 氨 酶(alanine aminotransferase,ALT)、 谷草转氨酶(aspartate aminotransferase,AST)、肌钙蛋白Ⅰ(troponin Ⅰ,Tn Ⅰ)、肌酸激酶MB 同工酶(creatine kinase MB isoenzyme,CK-MB)。对两组患儿均实施超声心动图检查,计算左室射血分数(left ventricular ejection fractions,LVEF),判定左房室瓣反流、右房室瓣反流、冠状动脉损伤、窦性心动过速、窦性心动过缓、室上性心动过速、室性期前收缩、房性期前收缩、房室传导阻滞、ST-T 改变、PR 间期延长的发生情况。
1.3 观察指标
对两组患儿的性别、年龄、PICU 住院时间、细菌培养阳性率、死亡率、WBC 计数、中性粒细胞百分比、PLT 计数、ESR、白蛋白、PCT、CRP、ALT、AST、Tn Ⅰ、CK-MB、Hb 水平及LVEF <50%、左房室瓣反流、窦性心动过速、窦性心动过缓、室上性心动过速、室性期前收缩、房性期前收缩、房室传导阻滞、ST-T 改变、PR 间期延长、右房室瓣反流、冠状动脉损伤的发生率进行对比分析。
1.4 统计学方法
2 结果
2.1 两组一般临床资料及预后的对比
两组的性别、年龄、PICU 住院时间、细菌培养阳性率对比,P>0.05。两组的死亡率对比,脓毒性组更高,P<0.05。详见表1。

表1 两组一般临床资料及预后的对比
2.2 两组实验室检查结果的对比
两组的WBC 计数、中性粒细胞百分比、ESR 及白蛋白、CRP、PCT、ALT、AST、Tn Ⅰ、CK-MB 水平对比,P>0.05。两组的Hb 水平、PLT 计数对比,川崎病组均更高,P<0.05。详见表2。
表2 两组实验室检查结果的对比(± s)
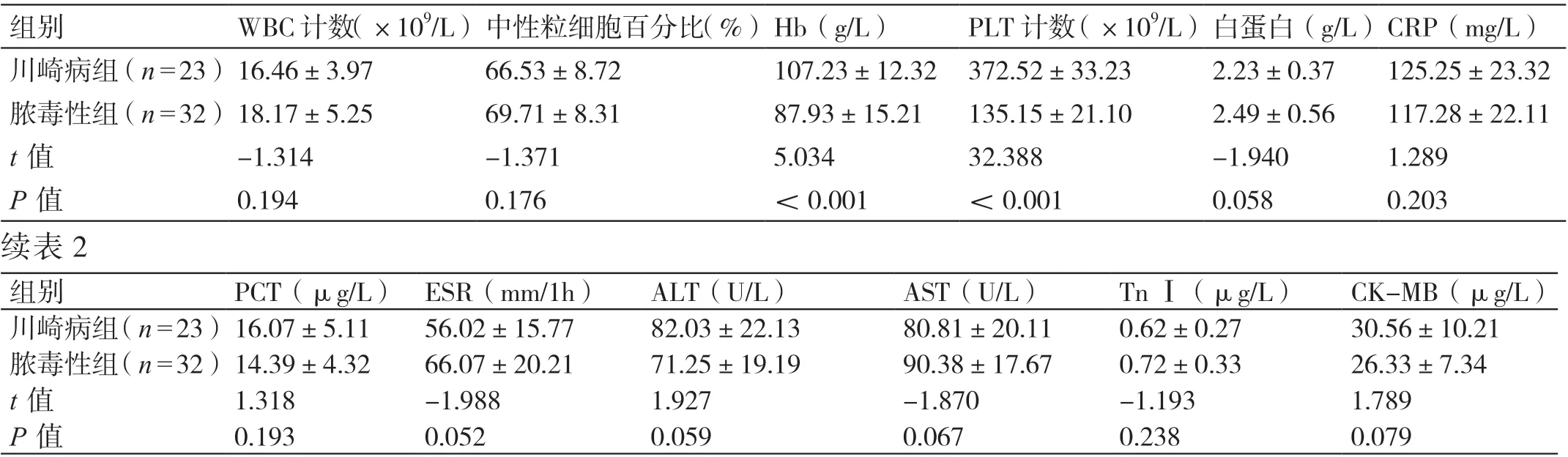
表2 两组实验室检查结果的对比(± s)
组别 WBC 计数(×109/L)中性粒细胞百分比(%)Hb(g/L) PLT 计数(×109/L)白蛋白(g/L)CRP(mg/L)川崎病组(n=23)16.46±3.97 66.53±8.72 107.23±12.32 372.52±33.23 2.23±0.37 125.25±23.32脓毒性组(n=32)18.17±5.25 69.71±8.31 87.93±15.21 135.15±21.10 2.49±0.56 117.28±22.11 t 值 -1.314 -1.371 5.034 32.388 -1.940 1.289 P 值 0.194 0.176 <0.001 <0.001 0.058 0.203续表2组别 PCT(μg/L) ESR(mm/1h) ALT(U/L) AST(U/L) Tn Ⅰ(μg/L) CK-MB(μg/L)川崎病组(n=23)16.07±5.11 56.02±15.77 82.03±22.13 80.81±20.11 0.62±0.27 30.56±10.21脓毒性组(n=32)14.39±4.32 66.07±20.21 71.25±19.19 90.38±17.67 0.72±0.33 26.33±7.34 t 值 1.318 -1.988 1.927 -1.870 -1.193 1.789 P 值 0.193 0.052 0.059 0.067 0.238 0.079
2.3 两组超声心动图检查结果的对比
两组LVEF <50%、左房室瓣反流、窦性心动过速、窦性心动过缓、室上性心动过速、室性期前收缩、房性期前收缩、房室传导阻滞、ST-T 改变、PR间期延长的发生率对比,P>0.05。两组右房室瓣反流、冠状动脉损伤的发生率对比,川崎病组均更高,P<0.05。详见表3。
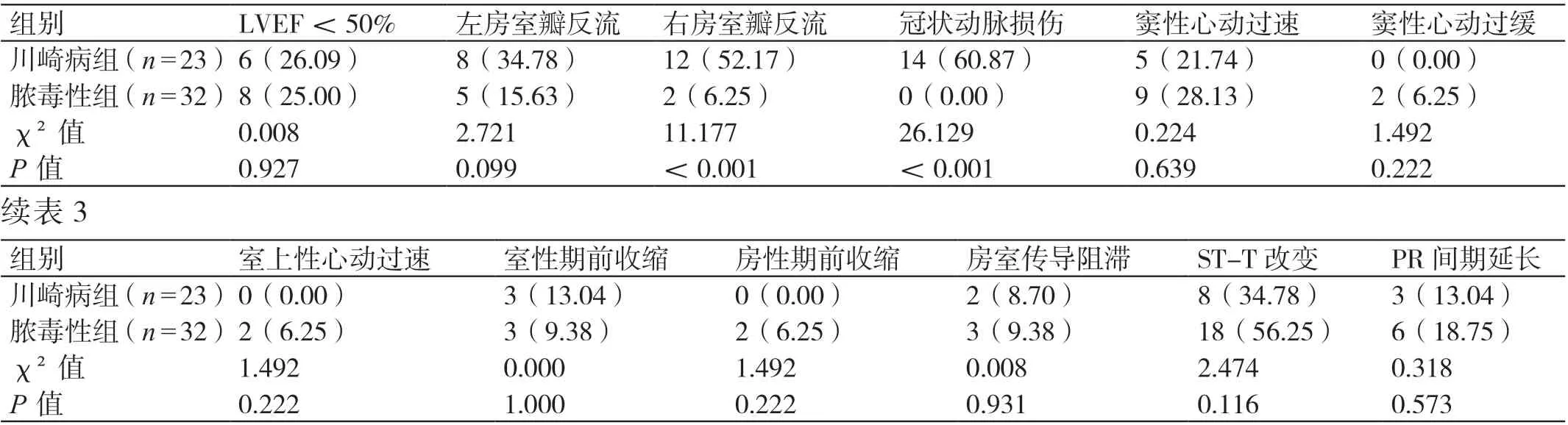
表3 两组超声心动图检查结果的对比[例(%)]
3 讨论
川崎病也叫小儿皮肤黏膜淋巴结综合征,是一种急性自限性血管炎,患儿主要为婴幼儿[6]。川崎病的病因目前尚不明确,但部分研究认为与感染、免疫因素、遗传因素、环境因素等有关[7]。川崎病的诊断目前主要依赖观察患儿的临床表现。此病患儿的典型临床表现包括发热5d 或以上、结膜非化脓性充血、唇部充血及皲裂、口腔黏膜弥漫性充血、舌乳头凸起及充血、手足硬性水肿、手掌红斑、指端膜状脱皮、躯干多形性红斑或猩红热样皮疹、颈部淋巴结肿大、冠状动脉损害等[8]。川崎病休克综合征的发病原因是循环及血流动力学障碍。但川崎病患儿出现循环及血流动力学障碍的机制目前尚不明确,临床认为是多种因素共同作用的结果[9]。脓毒性休克是脓毒症引起的循环衰竭和细胞代谢异常,是一种严重的全身疾病[10]。川崎病休克综合征易被误诊为脓毒性休克[11]。
休克是一种急性全身性危重病理过程,患者的循环灌注量急剧减少,组织血液灌注量不足,从而使多个器官和组织的细胞缺血、缺氧,影响重要器官的功能[12]。本研究结果显示,两组的死亡率对比,脓毒性组更高,P<0.05。这可能与原发疾病的严重性有关。脓毒性休克是由感染所造成的一种抗原介导的多系统功能障碍,临床多项报道也证实,脓毒性休克的致死率较高[13]。Hb 是在红细胞内运输氧的一种特殊蛋白质,血液之所以呈现为红色,也是因为Hb 的存在。Hb 是红细胞的主要组成部分,其主要生理功能是将肺部的氧气转运至全身各个组织,再将各个组织中的二氧化碳运回到肺部。川崎病休克综合征患儿和脓毒性休克患儿体内的炎症反应若未能得到及时的纠治,会对身体造成消耗,引起一定程度的贫血,造成Hb 降低。本研究结果显示,两组的Hb 对比,川崎病组更高,P<0.05。PLT 是从骨髓成熟的巨核细胞胞浆裂解脱落下来的小块胞质,对机体的止血功能极为重要,其正常范围为100 ~300×109/L。部分疾病和症状的发生会对PLT 的水平造成影响。脓毒症是导致PLT 降低的主要危险因素,脓毒性休克与PLT 减少具有密切的联系[14]。导致脓毒性休克患儿PLT 减少的原因包括出血、输红细胞悬液至红细胞比容超过30%、大量失血、大量补充晶体液或胶体液等[15]。川崎病患儿PLT 水平的相关研究存在一定的差异。部分研究认为,川崎病治疗周期过长可导致PLT 升高。但也有临床研究发现,部分川崎病患儿存在PLT 降低的情况。本研究结果显示,川崎病休克综合征患儿的PLT计数略高于正常值,两组的PLT 计数对比,川崎病组更高,P<0.05。川崎病休克综合征患儿临床可见全身性非特异性血管炎的病理改变,进而导致冠状动脉病变。冠状动脉病变可引发冠状动脉扩张、动脉瘤、狭窄或闭塞,继而导致心脏缺血、心肌梗死甚至死亡。脓毒性休克患儿会因大量的炎性因子作用而发生心肌细胞损伤,使心肌损伤相关的活性物质增加并释放到血液当中,导致ST-T 改变、窦性心动过速及LVEF降低等[16]。但脓毒性休克对冠状动脉损伤、右房室瓣反流的影响却较小。本研究结果显示,两组右房室瓣反流、冠状动脉损伤的发生率对比,川崎病组均更高,P<0.05。
综上所述,相较于脓毒性休克患儿,川崎病休克综合征患儿的死亡率较低,Hb 和PLT 偏高,且更易发生右房室瓣反流和冠状动脉损伤。临床可通过了解上述特征来鉴别诊断川崎病休克综合征和脓毒性休克,以制定更有效的治疗措施。

