综合康复护理对脑卒中足下垂患者跌倒相关危险因素的影响
李晶晶,王宁宁,苗田雨,帕丽达·买买提,努尔比亚·克其克
(新疆医科大学护理学院,乌鲁木齐 830017)
防范与减少患者跌倒已被国家健康卫生委员会(简称卫健委)列为护理十大安全目标之一。与健康成人相比,脑卒中患者控制身体躯干效率低下,易形成特征性划圈步态,导致跌倒发生率增加[1]。研究显示,脑卒中的跌倒率与其残存的后遗症存在显著相关性,足下垂作为脑卒中常见的后遗症,其跌倒发生率为32.1%[2]。跌倒会导致个体产生恐惧跌倒的心理,降低应对跌倒的信心[3],造成活动能力下降。有研究指出,平衡功能障碍是导致脑卒中患者跌倒的重要影响因素[4],而ADL、害怕跌倒及跌倒功效得分也是跌倒的相关危险因素[2]。
康复训练以促进患者肌力恢复及运动功能重建,从而达到降低跌倒因素的目的[5],但其过程漫长,极大地考验了患者的依从性[6],同时在肢体功能及生活质量的改善方面存在弊端[7]。有研究显示,将情志护理贯穿于整体护理或施加局部振动均可以提高患者应对跌倒危险因素的能力[8-9]。手掌微振动是一种局部振动法,能够有效缓解肌肉挛缩程度,提高患者应对跌倒的能力[10-12],但该疗法在国内应用的较少。本研究形成集常规康复护理训练、情志护理及手微振动护理疗法为一体的综合康复护理策略,探讨对脑卒中足下垂患者跌倒相关危险因素的影响。
1 资料与方法
1.1研究对象选取2021年4月-2022年1月乌鲁木齐市某三甲医院康复科脑卒中足下垂住院患者。根据入院先后顺序随机将纳入的90名研究对象分为常规组、情志护理组及综合康复护理组。纳入标准:(1)经头颅CT或MRI辅助确诊为脑卒中(符合2019年《中国各类主要脑血管病诊断要点》中脑卒中诊断标准[13]);(2)脑卒中首次发病且病程<6个月;(3)符合足下垂诊断标准[14];(4)下肢Brunnstrom分期为Ⅱ-Ⅳ期;(5)患者知情同意并自愿参与研究。排除标准:(1)严重认知障碍或意识模糊;(2)先天性足下垂或由其他疾病导致的足下垂;(3)偏瘫侧下肢骨折或严重骨质疏松,伴有开放性伤口或持续剧烈疼痛感;(4)偏瘫侧下肢有血栓或有VTE高风险;(5)中途退出治疗计划或依从性较差。本研究获得医院伦理委员会的审批(批准号:20200326-03),患者均签署知情同意书。
1.2研究方法
1.2.1 常规组 患者入院后遵医嘱接受康复科常规药物治疗、康复护理及康复训练。常规康复护理内容为:①肢体摆放:患者卧床期间保持患足足尖向上;②定期翻身:协助患者翻身,采取健侧卧位与平卧位轮换的办法,1~2 h翻身1次。康复训练包括:③康复蹬车训练:治疗师进行脚踏车转速的调节,主被动训练模式依据患者的情况由蹬车依据患者下肢发力情况自主调节。20 min/次;④体位变换:辅助患者进行卧位到坐起、坐起到站立、床到轮椅、轮椅到床之间等体位变换;⑤大关节松解术:嘱患者平卧,对患者进行大关节松解术训练,包括患肢和患足跖屈、背屈、内收、外展、内翻、外翻等;⑥平衡训练:指导并辅助患者利用平衡板、捡木丁等进行平衡训练,当患者能独立保持平衡时辅助患者进行上下台阶、步行等训练;30~40 min/d,6 d/周,共干预2周。
1.2.2 情志护理组 在常规组的基础上增加情志护理。当患者完成常规康复训练后由研究者进行情志护理,情志护理常采用的方法有发泄疏导法、移精变气法、情志相胜法、暗示疗法和顺情从欲法等[15],本研究采用发泄疏导法和暗示疗法对患者进行干预。①发泄疏导法:向患者讲解脑卒中偏瘫足下垂的发生原因、疾病发展与治疗过程,询问患者目前对身体状况的自我感觉,引导其说出心里的困惑并给予解答。当患者诉苦时,要耐心倾听患者的内心想法,站在患者的角度体会其感受并给予同情和理解,同时注意保护患者的隐私;②暗示疗法:根据每位患者目前的身体功能情况与患者及家属共同制定阶段化目标,当患者达成本阶段目标时给予肯定并暗示其能力足以完成下一阶段更难的目标,在训练过程中向患者示范踝背屈动作暗示其完成,不断鼓励患者突破自我。20~30 min/d,6 d/周,共干预2周。
1.2.3 综合康复护理组 在情志护理组的基础上增加手微振动护理。操作要点:协助患者采取平卧位或侧卧位,研究人员选取患者足阳明胃经走向进行振动,具体方法为研究者用自己的双手手掌沿着足阳明胃经从患者的下肢髀关穴一直振动至解溪穴,振动范围包括经络走向在内的关节、肌肉及肌腱膜,研究者轻柔地施加由上往下、由下往上的60 Hz以下100~200 次/min的振动(分为上下、左右、前后方向)。振动的时间长短及频次根据患者身体机能状态进行调整,刚开始操作时在每个部位进行1分钟左右的振动,随后依据患者的身体情况逐渐增加至每个部位实施2~4 min,整个振动过程进行15~20 min。在操作过程中要留心观察患者的表情和精神状态等变化。手微振动疗法的目的是改善双侧肢体平衡功能,所以要注重在两侧都施加振动。综合康复护理组先进行50~60 min的常规康复训练联合情志护理,随后进行15~20 min的循经手微振动,总共干预65~70 min/d,共干预2周。
1.3研究工具
1.3.1 一般资料调查问卷 在阅读文献的基础上由研究者自行设计,包括患者姓名、性别、年龄、族别、卒中后患者的偏瘫侧、婚姻状况、职业、文化程度、医保类型、家庭所在地等一般资料。
1.3.2 简明国际跌倒效能感量表 本研究对个体完成活动时跌倒的关注程度评价包括穿脱衣物、洗澡淋浴、站起/坐下、上下楼梯、高处取物/捡东西、上下斜坡以及外出活动7个条目,每一条目赋分为1~4分,分别代表不关注、一般关注、较为关注和极度关注,总分为4~28分,分数越高代表跌倒效能感越低,即应对跌倒的信心越低[16]。该量表信效度良好(Cronbach’sα=0.980)[16]。
1.3.3 Berg平衡量表 本研究对个体平衡功能评估评价包括由坐到站、独立站、独立坐、由站到坐、床椅转移、闭眼站、双足并拢站、站立前伸上臂、站立从地上拾物、转身后看、转一周、双足交替踏台阶、双足前后站立、单腿站等14个条目,每一条目赋分为0~4分,总分为56分,分数越高代表平衡功能越好[17]。该量表信效度良好[18](Cronbach’sα=0.960)。
1.3.4 Holden步行功能分级 本研究对个体步行能力评价分为0~5级总共6级,赋分为0~5分。0级:不能独立行走,需借助轮椅或两人以上的辅助;1级:需给予大量持续的辅助才能维持平衡;2级:能行走但不安全,需1人给予持续或间断地接触身体的辅助才能步行;3级:可独立行走但不安全,需1人在旁给予言语指导或监护,但无需接触身体;4级:在平地可以独立步行,但在不平整地面行走、上下坡或上下楼梯时需他人帮助;5级:在任何环境都可独立行走[19]。
1.3.5 改良Barthel指数 本研究对个体日常生活活动能力评价包括进食、穿衣、修饰、用厕、洗澡、大便、小便、转移、上下楼梯以及活动共10个条目,每一条目分为5个等级,即完全依赖、较大依赖、中度依赖、较少依赖和自理,各条目评分不同,0、1、3、4、5分的为修饰、洗澡2个条目;0、2、5、8、10分的为进食、穿衣、大便、小便、用厕、上下楼梯6个条目;0、3、8、12、15分的为转移、行走2个条目,总分为100分,得分越高表明日常生活独立性越好[20]。该量表信效度良好(Cronbach’s α=0.929)[21]。
1.4资料收集方法在研究开始前由研究小组成员与患者进行沟通,征得患者同意后对研究调查的内容进行统一的解释和说明。一般资料调查表及简明国际跌倒效能感量表由患者填写,若因疾病原因导致患者无法自行填写的由患者进行口述,研究者当场代其填写。Berg平衡量表由课题小组成员在康复治疗师的指导下对患者进行评定,评定时小组成员按照量表各条目的动作要求对患者给予言语指导,患者听从指令完成相应动作,依据患者的表现进行赋分。改良Barthel指数由小组成员观察患者日常活动完成情况或询问患者及其照护者进行评定。
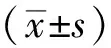
2 结果
2.13组患者一般资料比较3组患者的年龄、性别、婚姻状况、卒中偏瘫侧、家庭所在地等一般资料进行比较,差异无统计学意义(P>0.05),见表1。
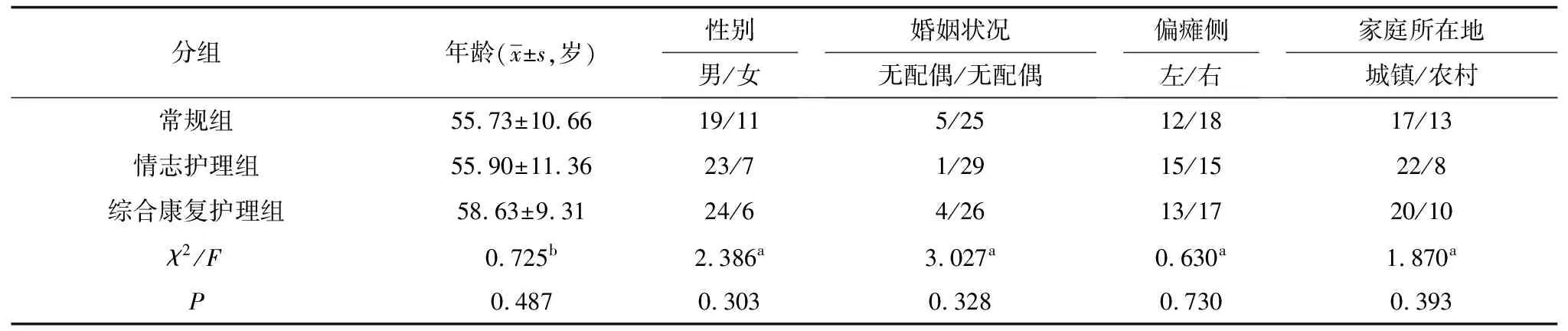
表1 3组患者一般资料比较/例
2.23组患者干预前后简明国际跌倒效能感量表评分的比较干预前3组患者的简明国际跌倒效能感量表评分差异无统计学意义(P>0.05)。与干预前比较,3组患者干预后简明国际跌倒效能感量表评分差异均有统计学意义(P<0.001)。干预后,综合康复护理组与常规组(t=6.422,P<0.001)、综合康复护理组与情志护理组(t=2.952,P=0.005)、常规组与情志护理组(t=2.720,P=0.009)简明国际跌倒效能感量表评分差异均有统计学意义(P<0.05)。见表2。

表2 3组患者干预前后跌倒效能评分比较(分,
2.33组患者干预前后Berg平衡量表评分的比较干预前3组患者的Berg平衡量表评分差异无统计学意义(P>0.05)。与干预前比较,干预后3组患者Berg平衡量表评分差异均有统计学意义(P<0.001)。与干预后比较,综合康复护理组与常规组(t=-4.267,P<0.001)、综合康复护理组与情志护理组(t=-2.123,P=0.028)、常规组与情志护理组(t=-2.074,P=0.043)Berg平衡量表评分差异均有统计学意义(P<0.05)。见表3。

表3 3组患者干预前后Berg平衡量表评分比较(分,
2.43组患者干预前后改良Barthel指数评分比较干预前3组患者的改良Barthel指数评分差异无统计学意义(P>0.05)。与干预前比较,干预后3组患者改良Barthel指数评分差异均有统计学意义(P<0.05)。与干预后比较,综合康复护理组与常规组(t=-4.390,P<0.001)、综合康复护理组与情志护理组(t=-2.264,P=0.027)、常规组与情志护理组(t=-2.023,P=0.048)改良Barthel指数评分差异均有统计学意义(P<0.05)。见表4。
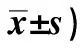
表4 3组患者干预前后改良Barthel指数评分比较(分,
2.5脑卒中足下垂患者平衡功能的相关性分析脑卒中足下垂患者平衡功能与步行能力(r=0.851,P<0.01)、日常生活活动能力(r=0.749,P<0.01)均呈正相关(P<0.01)、与跌倒效能得分呈负相关(r=-0.550,P<0.01)。
2.6脑卒中足下垂患者平衡功能多元线性回归分析以平衡功能为因变量,将相关性分析中具有统计学意义的3个因素(跌倒效能、步行能力、日常生活活动能力)为自变量,进行多元线性回归分析。共线性诊断显示:各模型容忍度均<1,方差膨胀因子在1.411~3.062,提示各自变量之间不存在多重共线性。多元线性回归分析结果显示,步行能力、跌倒效能及日常生活活动能力是脑卒中足下垂患者平衡功能的主要影响因素(P<0.05)。见表5。

表5 脑卒中足下垂患者平衡功能的多元线性回归分析(n=90)
3 讨论
3.1脑卒中足下垂患者的跌倒相关危险因素评定指标的确定脑卒中患者发生跌倒的最重要的风险因素之一是平衡能力下降[22],而足下垂患者因一侧肢体偏瘫,加之患足的足廓清能力障碍从而导致患者维持平衡的能力下降,使其跌倒的风险增加,造成患者产生跌倒恐惧感。跌倒恐惧会导致患者过度关注跌倒,产生回避活动或抵触日常生活中的交流交往等行为,减少其日常活动,严重影响躯体活动功能等的恢复[23],延误了整体康复进程。因此本研究选取平衡功能、患者跌倒恐惧心理、日常生活活动能力作为评估脑卒中足下垂患者跌倒相关危险因素的指标。
3.2综合康复护理可改善患者的跌倒效能本研究结果显示,与干预前比较,干预2周后患者的跌倒效能感评分均明显增加,且综合康复护理组的改善效果更佳,说明综合康复护理可以降低患者的跌倒恐惧感。分析其原因:①康复护理保证患者踝关节处于中立位置,避免足下垂症状加重以及患者足跟牵拉发展至不可逆状态,主被动结合的康复训练不仅增强了患侧肢体肌肉力量,也锻炼了关节的拉伸能力,提高患者应对跌倒发生的信心。②本研究通过研究者向患者详细讲解疾病知识,鼓励患者主动倾诉并给予支持与安慰,在康复训练中结合心理暗示,提高患者康复训练积极性及不畏跌倒的信心。③卒中后足下垂在中医学属于“经筋病”“痿病”等范畴[24]。《素问·痿论》中提出了“治痿者独取阳明”的治疗基本原则[25],本研究选取足阳明胃经进行振动干预平衡了患者的阴阳状态,有助于改善肢体运动障碍,降低其跌倒恐惧心理。此外,振动产生的刺激可以提高大脑皮质的兴奋性,增强对下级运动神经元的抑制作用,从而缓解脑卒中患者肌肉的紧张程度,达到降低肌张力的作用[26]。足下垂患者下肢肌张力降低使小腿肌肉对足底的牵拉作用减弱,改善患足足尖点地的症状,增加患足与地面的接触面积,降低了患者对跌倒的恐惧。
3.3综合康复护理可改善患者平衡功能本研究结果显示,与干预前比较,干预2周后患者的Berg平衡量表评分显著提高,且综合康复护理改善效果更佳,提示综合康复护理干预方案可以提高脑卒中足下垂患者的平衡功能。康复训练可促进脑卒中偏瘫患者运动皮质未受损区域的功能获得重组[27],而神经功能的恢复可促进个体支配其肢体的活动,因此患者的平衡功能较干预前得到了改善。情志护理提高了患者对疾病的认知水平及治疗依从性,患者对疾病的发生发展及康复治疗有更加清晰的认识,参与锻炼的积极性有所提高,使患者更愿意主动投入到活动中,增加活动时间和范围,从而提高其平衡功能。联合手微振动护理后,振动刺激可以对振动部位分布的骨骼肌等肌肉群的本体感受器进行高效激活[28],而卒中平衡及步行能力与本体感觉的改善有正相关关系[29],手微振动护理使患者的本体感受器受到刺激产生兴奋,患者的平衡功能提高。在中医理论中,中风主要侵犯患者的阳经从而导致患者肢体运动出现障碍,对患者进行循足阳明胃经的手微振动护理,不仅可以增加血液循环从而改善肢体功能,同时也平衡了患者的阴阳失调状态,改善了肢体运动功能障碍。
3.4综合康复护理可提高患者日常生活活动能力
本研究结果显示,与干预前比较,干预2周后患者的改良Barthel指数明显升高,提示综合康复护理可以提高脑卒中足下垂患者的日常生活活动能力。脑卒中后足下垂导致患足牵拉足尖先点地,踝背屈功能缺乏增加了患者跌倒风险,从而使患者畏惧跌倒降低参与活动的积极性。对患者进行主被动运动相结合的康复训练加强了患肢关节活动范围,提高了患者的肌力,而肌力的提高保证了患者有力量进行日常活动,更有助于其肢体相关功能及日常活动能力的恢复。情志护理通过疏导患者的抑郁情绪,提高了患者参与康复训练的积极性,使其主动参与到活动中,扩大活动范围,利于活动能力恢复。除此之外,局部振动增加了患者患肢深、浅感觉的输入,而感觉输入与患者的运动功能及日常生活活动能力相关[30]。本研究中对患者患侧下肢沿足阳明胃经实施手微振动护理,通过施加振动增加了患者的深、浅感觉输入,刺激足阳明胃经调和了患者阴阳失调及缓解其运动功能障碍状态,从而提高了患者的日常生活活动能力。
3.5综合康复护理的优势综合康复护理集常规康复训练、情志护理与手微振动护理疗法为一体,改善了患者的整体功能。康复训练通过改善及恢复患者受损的神经元功能,从而提高其运动功能,但由于患者患病后肢体功能发生障碍,容易产生较大的心理落差,增加卧床时间导致活动能力受损,联合情志护理调节了患者的心理状态,使患者乐意接受康复训练,提高参与活动的积极性达到促进活动能力恢复的目的。此外在情志护理组的基础上联合手微振动护理在各方面的疗效均最佳。手掌微振动是一种振动疗法,且研究表明该疗法即便是由操作不熟练的人来实施,也不会对筋肉造成损伤[10]。因此当患者接受常规康复训练后提高了肌肉力量,情志护理促进其全心投入康复训练,而联合手微振动护理疗法弥补了康复训练的不足,这些是综合康复护理展现的优势。
综上,平衡功能是患者跌倒的重要因素,且步行能力、跌倒效能及日常生活活动能力均与其相关,经过综合康复护理后患者的跌倒效能、平衡功能及活动能力均有显著改善,提示综合康复护理可以改善患者跌倒的相关危险因素,且该护理技术简便易操作,值得在临床推广应用。但本研究尚存在不足:(1)由于时间的限制,研究只进行了短期疗效的验证,缺少患者出院后的跟踪随访;(2)引起跌倒的危险因素较多,部分观察指标未纳入研究。

