右美托咪定对膝关节置换患者术后睡眠质量及早期功能恢复的影响
李大辉,陆 静,李 露,程 伟*
0 引言
全膝关节置换术(Total knee arthroplasty,TKA)是终末期膝骨性关节炎最有效的治疗方式[1]。TKA患者常发生术后睡眠障碍(Postoperative sleep disorder,PSD),主要表现为入睡困难、睡眠维持困难、早醒和非恢复性睡眠,术后第1周最为严重,并可持续6~8周甚至更长时间[2-3]。PSD会导致患者焦虑抑郁、认知功能障碍、心血管事件、免疫功能下降,影响患者的术后康复[2,4]。疼痛是导致PSD的最主要原因,而PSD又会加重痛觉过敏,形成恶性循环[2]。术后疼痛也是限制TKA术后早期康复训练和功能恢复的主要因素。研究发现,右美托咪定复合阿片类药物用于术后静脉自控镇痛(Patient-controlled intravenous analgesia,PCIA),可改善术后睡眠障碍和疼痛,并能减轻阿片类药物引起的恶心呕吐[5]。但关于右美托咪定用于TKA患者术后PCIA的最佳剂量的研究较少,并且少有研究关注右美托咪定对TKA术后早期膝关节功能恢复的作用。本研究采用不同剂量的右美托咪定复合舒芬太尼用于患者术后自控镇痛,评价不同剂量右美托咪定对TKA患者术后早期睡眠质量、术后疼痛和功能恢复的影响。
1 资料与方法
1.1 一般资料 选择2021年8月-2022年1月我院收治的行膝关节置换术的患者114例。纳入标准:①年龄60~75岁;②ASA分级Ⅰ~Ⅱ级;③拟行单侧膝关节置换术的患者;④体重指数18.5~30 kg/m2。排除标准:①有听觉、语言交流障碍或精神疾病,不能与医师有效沟通者;②对侧膝关节置换术<1年或3个月内接受过其他手术者;③对研究中任何药物过敏者;④吸烟、饮酒者;⑤合并严重心肺疾病、肝肾功能不全、凝血功能障碍者;⑥合并阻塞性睡眠呼吸暂停的患者。采用随机数字表按1∶1∶1将患者随机分至右美托咪定高剂量组(High-Dex组)、右美托咪定低剂量组(Low-Dex组)和对照组(C组)。试验过程中出现以下情况者退出本研究:①中途退出试验者或失访者;②术后因严重恶心呕吐等不良反应而终止使用镇痛泵者;③术后因意外情况入住ICU的患者。本研究已获得徐州医科大学伦理委员会批准(伦理号:XYFY2021-KL100-02),且患者及家属知情同意。
1.2 治疗方法 所有患者均接受相同的麻醉方案。手术由同一组经验丰富的外科医生进行,创面闭合前由外科医生行关节腔周围局部浸润镇痛(罗哌卡因100 mg+氟比洛芬酯50 mg,以生理盐水稀释至100 ml)。手术结束时根据分组情况连接镇痛泵,具体分组:High-Dex组:舒芬太尼1.5 μg/kg+右美托咪定0.05 μg/(kg·h)+托烷司琼6 mg;Low-Dex组:舒芬太尼1.5 μg/kg+右美托咪定0.025 μg/(kg·h)+托烷司琼6 mg;C组:舒芬太尼1.5 μg/kg+托烷司琼6 mg。三组药物均以生理盐水稀释至100 ml,镇痛泵参数设置为:持续输注剂量2 ml/h,PCIA剂量0.5 ml,锁定时间15 min。术后病房尽量为患者提供良好的睡眠环境,维持舒适室温,减少夜间灯光、噪音干扰。每日予以依托考昔30 mg基础镇痛。鼓励患者在NRS疼痛评分>4分时进行自控镇痛,连续2次自控镇痛后,NRS疼痛评分仍大于4分,则静脉注射氟比洛芬酯进行补救镇痛。若患者出现明显恶心呕吐,则予肌注甲氧氯普胺止吐,若患者恶心呕吐症状无明显好转,则停止使用镇痛泵。
1.3 观察指标 ①一般资料:年龄、性别、美国麻醉医师协会(American Society of Anesthesiologists, ASA)分级、高血压、糖尿病、体重指数(BMI)、术前阿森斯失眠量表(Athens Insomnia Scale,AIS)评分、术前医院焦虑抑郁量表(Hospital Anxiety and Depression Scale,HADS)评分、手术时间、麻醉时间及丙泊酚、瑞芬太尼用量;②术后第1、2、3、7天AIS评分;③术后第1、2、3、7天关节活动度(ROM);④术后6、12、24、48、72 h静息状态下NRS疼痛评分;⑤术后第1、2、3晚夜间NRS疼痛评分;⑥术后第1、2、3、7天活动时NRS疼痛评分;⑦术后患者自控镇痛按压次数及补救镇痛率;⑧术后第1、2、3天Ramsay镇静评分;⑨术后恶心呕吐、心动过缓、低血压、呼吸抑制发生率。AIS量表由8个条目组成,总分<4分为无睡眠障碍,4~6分为可疑失眠,>6分为失眠[6]。NRS疼痛评分0分为无痛,1~3分为轻度疼痛,4~6分为中度疼痛,7~10分为重度疼痛。Ramsay镇静评分 1分为烦躁不安,2分为清醒、安静合作,3分为嗜睡、对指令反应迅速,4分为浅睡眠状态、可迅速唤醒,5分为入睡、对呼叫反应迟钝,6分为深睡、对呼叫无反应。HADS量由14个条目组成,其中7个条目评定焦虑(HADS-A),7个条目评定抑郁(HADS-D),每个条目计0~3分,得分越高,提示患者的焦虑、抑郁情绪越严重。
2 结果
2.1 三组患者基线特征比较 三组患者术前一般情况、麻醉和手术特征相比,差异无统计学意义(P>0.05),见表1。
2.2 三组患者术后AIS评分比较 与C组相比,Low-Dex组患者术后第2、3天AIS评分低于C组(P<0.05)。High-Dex组患者术后第1、2、3、7天AIS评分低于C组(P<0.05)。High-Dex组患者术后第1天AIS评分低于Low-Dex组(P<0.05),见表2。

表1 三组患者一般资料及术中资料比较

表2 三组患者不同时间点AIS评分比较
2.3 三组患者术后不同时间点关节活动度对比 与C组相比,Low-Dex组患者术后第3天关节活动度更大(P<0.05),High-Dex组患者术后第2、3天关节活动度更大(P<0.05),见表3。

表3 三组患者不同时间点关节活动度比较
2.4 三组患者NRS疼痛评分比较
2.4.1 三组患者术后静息NRS疼痛评分比较 与C组相比,Low-Dex组患者术后48 h静息NRS疼痛评分明显降低(P<0.05),High-Dex组患者术后48、72 h静息NRS疼痛评分明显降低(P<0.05),见表4。
2.4.2 三组患者夜间NRS疼痛评分比较 与C组相比,Low-Dex组患者术后第2晚夜间NRS疼痛评分明显降低(P<0.05),High-Dex组患者术后第2、3晚夜间NRS疼痛评分更低(P<0.05),见表5。
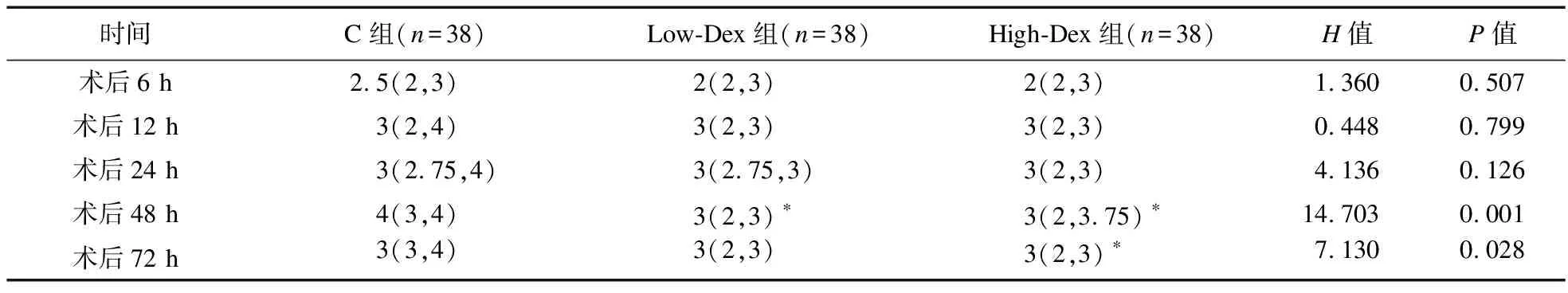
表4 三组患者静息时NRS疼痛评分比较

表5 三组患者夜间NRS疼痛评分比较
2.4.3 三组患者术后活动时NRS疼痛评分比较 与C组相比,High-Dex组患者术后第2、3天活动时NRS疼痛评分更低(P均<0.05),见表6。
2.5 三组患者术后Ramsay镇静评分比较 三组患者术后Ramsay镇静评分差异无统计学意义(P>0.05),见表7。

表6 三组患者活动时NRS疼痛评分比较

表7 三组患者Ramsay镇静评分比较
2.6 三组患者术后PCIA次数、补救镇痛及不良反应发生率比较 与C组相比,High-Dex组患者总PCIA次数更少(P<0.05)。三组患者术后补救镇痛、恶心、呕吐、心动过缓、低血压发生率组间比较,差异无统计学意义(P>0.05),见表8。

表8 三组患者PCA次数(次)、补救镇痛及不良反应发生率比较[例(%)]
2.7 夜间疼痛评分与AIS评分的相关性分析 对夜间NRS疼痛评分与AIS评分进行Spearman相关分析:患者夜间NRS疼痛评分与AIS评分存在明显正相关关系(术后第1晚:r=0.516,P<0.001;术后第2晚:r=0.582,P<0.001;术后第3晚:r=0.604,P<0.001)。
2.8 活动时NRS疼痛评分与关节活动度相关性分析 对关节活动度与活动时NRS疼痛评分进行Spearman相关分析,结果显示,术后第1天关节活动度与活动时NRS疼痛评分无相关性(r=-0.132,P=0.159);术后第2、3天关节活动度与活动时NRS疼痛评分存在高度相关性(术后第2天:r=-0.847,P<0.001;术后第3天:r=-0.865,P<0.001);术后第7天关节活动度与活动时NRS疼痛评分存在中度相关性(r=-0.674,P<0.001)。
3 讨论
右美托咪定作为PCIA的辅助用药时,用药剂量低于临床常用镇静剂量。既往右美托咪定复合阿片类药物用于PCIA的方案中,右美托咪定输注速率为0.02~0.1 μg/(kg·h),以0.05 μg/(kg·h)的用药剂量最常见[7-10]。预实验结果显示,当右美托咪定输注速率大于0.05 μg/(kg·h)时,患者心动过缓发生率明显增加。本研究所纳入患者均为老年患者,且大多合并有系统性疾病,综合考虑安全性及有效性,选择0.025 μg/(kg·h)和0.05 μg/(kg·h)作为本试验用药剂量。
本研究发现,TKA术后患者睡眠质量明显恶化,以术后第1天最为显著,部分患者甚至整夜无法入睡,这与既往研究结果一致[11]。High-Dex组患者术后各时间点睡眠质量均优于C组,Low-Dex组患者术后第2、3天睡眠质量优于C组,这表明右美托咪定联合舒芬太尼用于术后PCIA,能有效改善患者术后睡眠质量。既往对喉切除患者的研究显示,右美托咪定(4 μg/ml)联合舒芬太尼能减轻患者术后疼痛,降低术后睡眠障碍发生率,提高患者满意度[10]。0.02~0.04 μg/(kg·h)右美托咪定与吗啡联合使用,可改善老年患者术后疼痛和睡眠质量,减少术后恶心呕吐的发生,未增加谵妄、心律失常、感染等不良事件的发生率[8]。右美托咪定可通过促进内源性非快速眼动睡眠途径发挥镇静作用,多导睡眠监测提示,右美托咪定减少N1期睡眠,增加N2期睡眠,改善睡眠结构[7,12]。右美托咪定不会增加非快眼动睡眠N3期和快速眼动睡眠的时长,但右美托咪定诱导的N3期睡眠结构在神经生理学上近似于自然睡眠,并且不会影响精神警觉测试,这可能使患者在睡眠方面获益,并降低术后谵妄的发生率[13]。
疼痛,尤其是夜间疼痛,是导致术后睡眠障碍的重要因素。本研究中,相比于C组,右美托咪定组患者术后静息、活动和夜间疼痛均有不同程度的改善,夜间疼痛与当晚AIS评分程度存在明显正相关关系,这表明右美托咪定可能通过控制术后疼痛而改善术后睡眠质量。既往研究发现,右美托咪定复合舒芬太尼用于PCIA,能通过减少术后自控镇痛按压次数,降低25%~28%的舒芬太尼累积消耗量[14]。Meta分析同样表明,右美托咪定复合舒芬太尼用于术后静脉自控镇痛可减轻术后疼痛程度,减少舒芬太尼消耗量。本研究中,High-Dex组患者术后PCIA按压次数明显少于C组,由于患者术后Ramsay镇静评分组间差异无统计学意义,均未出现过度镇静的情况,推测术后自控镇痛按压次数减少是由于镇痛作用,而不是镇静作用。
早期关节活动度是膝关节置换术后关节功能恢复的关键指标之一,术后5 d的关节活动度能有效预测术后12个月的关节活动度[15]。既往研究认为,早期康复训练目标膝关节屈曲度数应在术后1周达到90°,2周内达到术前活动度[16]。疼痛通常被认为是限制早期康复训练和物理治疗最重要的因素,术后活动时的疼痛会导致肌肉痉挛、关节僵硬,影响关节活动度[17]。为改善术后关节活动度,既往的实验在疼痛控制方面做了大量研究。Roberts等[18]发现,持续内收肌管阻滞能有效改善TKA患者术后疼痛,并且患者术后关节活动度更大。Mammoto等[19]发现,TKA术后口服塞来昔布可改善术后疼痛和关节活动度。本研究中,High-Dex组患者术后第2、3天关节活动度优于C组,Low-Dex组患者术后第3天关节活动度优于C组。Spearman相关分析表明,活动时疼痛程度与关节活动度存在中到高度的负相关关系,这表明右美托咪定复合舒芬太尼PCIA可通过改善术后疼痛,改善关节活动度,促进患者早期功能恢复。
过度镇静、低血压、心动过缓是右美托咪定用于术后静脉自控镇痛时较为严重的不良反应。在本研究中,三组患者Ramsay镇静评分组间差异无统计学意义,并且均未出现过度镇静或低血压的案例。High-Dex组和Low-Dex组发生心动过缓的患者例数略多于对照组,但差异无统计学意义。这可能是由于本研究中所使用的右美托咪定剂量较低,小于临床常用镇静剂量 [0.2~0.7 μg/(kg·h)]的1/4。此外,High-Dex组患者自控镇痛按压次数明显更少,减少了舒芬太尼累计消耗量,这可能在缓解镇静及低血压、心动过缓方面发挥了重要作用。既往试验中,右美托咪定能减少阿片类药物引起的术后恶心呕吐[20-21]。本试验中,High-Dex组和Low-Dex组患者中出现恶心呕吐的例数虽略少于对照组,但差异无统计学意义,这可能是由于本研究的样本量较小,不足以发现右美托咪定改善术后恶心呕吐的差异。
综上所述,右美托咪定复合舒芬太尼PCIA能有效改善膝关节置换术后患者睡眠质量,控制术后疼痛,促进患者早期膝关节功能恢复。0.05 μg/(kg·h)的右美托咪定剂量对术后睡眠、疼痛和关节活动度的改善效果更好。

