探讨不同压迫时间对三叉神经半月节微球囊压迫术患者的应用效果*
封铭恒
原发性三叉神经痛是临床最常见的脑部神经性疾病,以患者一侧面部三叉神经分布区出现反复、阵发性的剧烈疼痛为主要表现,好发于中老年群体,发病无规律,对患者的日常生活、工作产生极大影响[1]。三叉神经半月节微球囊压迫术是一种微创、精准、有效的治疗方法,但止痛机制尚未明确,手术操作中的各种参数如压迫时间、压力、球囊形状等目前仍缺乏统一标准[2]。尤其是球囊压迫时间与术后感觉方面并发症和术后疼痛复发问题,临床一直处于争论之中。目前的国内常用压迫时间为3~6 min或更长一点。但既往病历资料显示术中压迫时间长,会造成正常的神经轴突及髓鞘出现损伤,导致患者术后出现面部麻木及感觉障碍等并发症,且恢复时间长,但过于缩短压迫时间则存在手术疼痛缓解度较差,疾病远期复发率高等问题[3]。有研究发现,将压迫时间缩短至2 min左右时,同样抑制疼痛传导,产生止疼效果。本研究针对上述情况,将研究组术中压迫时间缩短至90 s,并观察治疗效果以及对患者术后并发症的影响,现报道如下。
1 资料与方法
1.1 一般资料
选取梧州市红十字会医院神经外科2018年11月-2020年12月行介入三叉神经半月节微球囊压迫术治疗的100例患者,(1)纳入标准:①服药后难以控制的原发性三叉神经痛患者;②术前视觉模拟评分(visual analog score,VAS)6~10 分。(2)排除标准:①术后出现昏迷、死亡等严重并发症;②严重心、肺功能不全;③中途退出或不能参与研究全过程。采用随机数字表法将其分为试验组和对照组,每组50例。试验组男20例,女30例;年龄:40~68岁,平均(53.65±4.17)岁;病程:4个月~6年,平均(3.16±0.38)年。对照组男19例,女31例;年龄:42~70岁,平均(53.69±4.21)岁;病程:5个月~7年,平均(3.21±0.44)年。两组患者一般资料比较,差异无统计学意义(P>0.05)。均签署同意书,本研究已经梧州市红十字会医院伦理委员会批准。
1.2 方法
两组患者均接受介入三叉神经半月节微球囊压迫术进行治疗。手术操作如下:全麻后患者取仰卧位,于肩下垫适当高度包布卷,保证颈部轻度伸展,将穿刺针改良为钝头。进针点选在患侧口角旁开2.5 cm处左右,切开穿刺点皮肤,以14号导管针进行穿刺,沿平行矢状面的方向避免刺穿口腔黏膜。全程借助DSA(普爱医疗,高频移动式手术X射线机)透视,引导穿刺针进入卵圆孔,但不刺穿卵圆孔上缘。拔除针芯,用4号Fogarty球囊导管沿穿刺针管心插入,深度约超过穿刺针针尖10~15 mm。以水溶性泛影葡胺注入导管,使其末端球囊膨胀,并将卵圆孔置于侧位,监测球囊膨胀状况。注射泛影葡胺的剂量以球囊刚好填满卵圆孔为宜,可通过邻近的骨性标志(例如斜坡、蝶鞍等),借助CT反复确定球囊形状、位置。如果位置不正确,应立即抽掉泛影葡胺,并重新调整导管位置,然后将球囊压迫三叉神经半月节,再抽出造影剂,拔出穿刺针,压迫穿刺点10 min,用美容贴覆盖穿刺点。对照组术中进行球囊压迫的时间为300 s。试验组术中进行球囊压迫的时间为90 s。
1.3 观察指标及评价标准
(1)治疗有效率。参考文献[4]《临床疾病诊断依据治愈好转标准》中对原发性三叉神经痛的诊断标准。治愈:患者临床症状消失,生活、工作均恢复正常,VAS加权值≥75%;显效:患者的症状得到基本控制,偶尔出现轻微痛感,生活、工作基本恢复正常,随访6个月后无复发情况出现,50%≤VAS加权值<75%;有效:患者症状得到部分控制,不时出现疼痛,对工作、生活产生一定影响,治疗后随访6个月内出现复发情况,25%≤VAS加权值<50%;无效:患者症状未得到有效控制,疼痛进一步加剧,VAS加权值<25%。治疗有效率=治愈率+显效率+有效率。(2)术后疼痛评分。采用VAS量表评估患者术后即刻,术后3、6个月的痛感,从0~10分疼痛程度依次递升,总分≥7分为疼痛感强烈,总分≥4分且<7分为疼痛轻微,会对睡眠产生影响,总分≥1分且<4分为有痛感出现,总分=0分为没有痛感[5]。(3)手术前后组间生活质量评分比较。在手术前和手术后6个月分别采用健康调查简表(SF-36)评估,包括生理机能、精力、精神健康等8个项目,每项100分,生活质量与得分呈正相关[6]。(4)术后并发症发生率。
1.4 统计学处理
全部数据录入SPSS 22.0分析,计数资料以率(%)表示,采用χ2检验,符合正态分布的计量资料用(±s)表示,采用独立样本t检验,以P<0.05为差异有统计学意义。
2 结果
2.1 两组治疗有效率比较
两组治疗有效率比较差异有统计学意义(P<0.05),见表1。
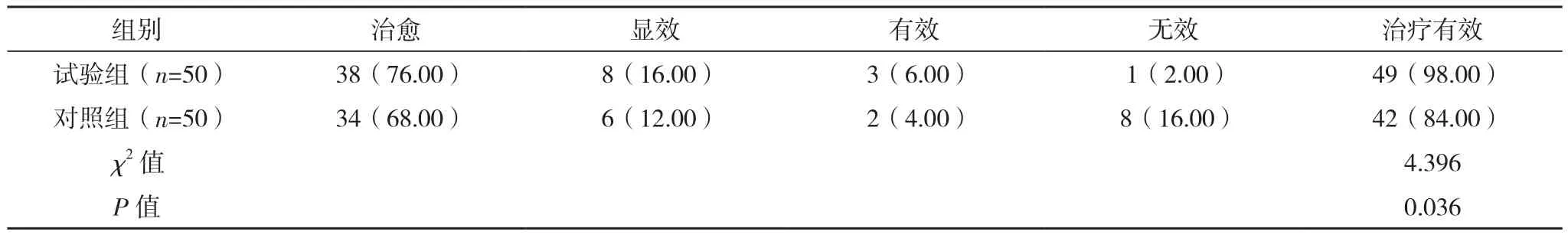
表1 两组治疗有效率比较[例(%)]
2.2 两组术后疼痛评分比较
试验组术后即刻和术后3、6个月的疼痛评分均低于对照组,差异有统计学意义(P<0.05),组内术后不同时段疼痛评分比较差异有统计学意义(P<0.05),见表2。
表2 两组术后疼痛评分比较[分,(±s)]
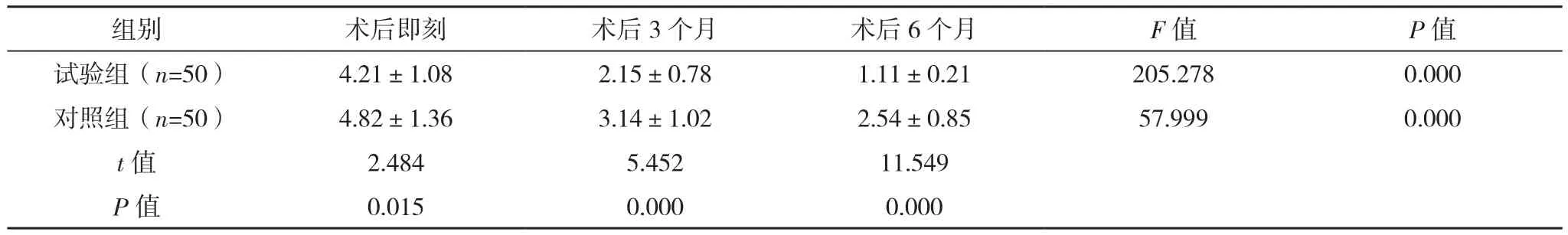
表2 两组术后疼痛评分比较[分,(±s)]
组别 术后即刻 术后3个月 术后6个月 F值 P值试验组(n=50) 4.21±1.08 2.15±0.78 1.11±0.21 205.278 0.000对照组(n=50) 4.82±1.36 3.14±1.02 2.54±0.85 57.999 0.000 t值 2.484 5.452 11.549 P值 0.015 0.000 0.000
2.3 两组手术前后生活质量评分比较
两组术前生活质量评分比较差异无统计学意义(P>0.05),术后试验组生活质量评分高于对照组,差异有统计学意义(P<0.05),两组内手术前后生活质量评分比较差异有统计学意义(P<0.05),见表3。
表3 两组手术前后生活质量评分比较[分,(±s)]

表3 两组手术前后生活质量评分比较[分,(±s)]
组别 生理机能生理职能术前 术后 t值 P值 术前 术后 t值 P值试验组(n=50) 78.24±1.05 86.44±3.08 17.819 0.000 28.11±2.01 82.55±1.25 43.138 0.000对照组(n=50) 78.22±1.08 85.05±2.78 16.193 0.000 28.15±2.08 79.34±1.05 33.959 0.000 t值 0.094 2.369 0.098 13.904 P值 0.925 0.020 0.922 0.000

表3(续)

表3(续)
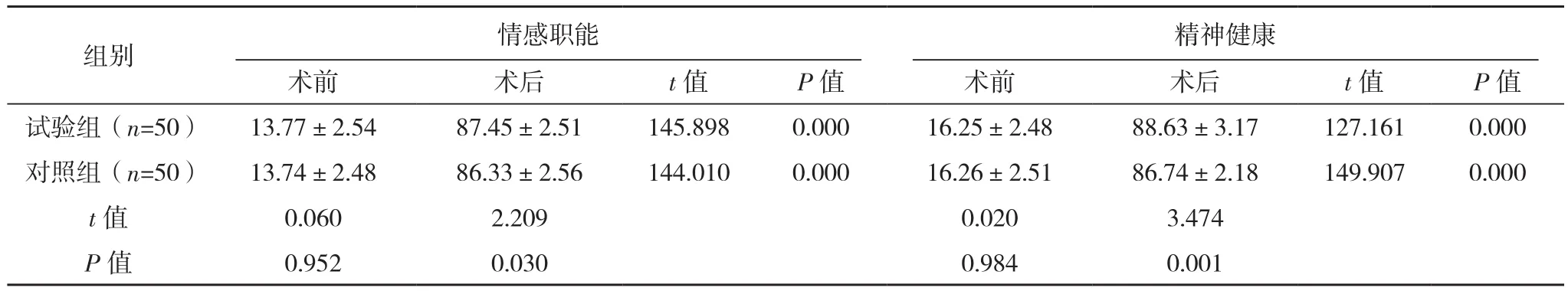
表3(续)

表3(续)
2.4 两组术后并发症发生率比较
试验组并发症发生率低于对照组,差异有统计学意义(P<0.05),见表4。

表4 两组术后并发症发生率比较[例(%)]
3 讨论
原发性三叉神经痛是神经科高发疾病,骤发性的疼痛对患者日常生活、工作均产生较大影响,随着病情进展,逐渐会影响患者的说话、进食等面部功能,甚至对其产生负面情绪干扰。该病最常见于头面部神经痛,初诊时大多以药物治疗作为首选方式,能够有效缓解疼痛,但长期使用患者会出现明显耐药性,以致治疗效果下降,最终采用手术进行治疗。目前临床常用的关于治疗三叉神经痛(TN)的手术方式分为三类:三叉神经根微血管减压术、立体定向放疗以及经皮穿刺半月节神经纤维破坏术。其中微血管减压术术后患者的疼痛缓解度高达98%左右,且术后10年TN完全缓解率在70%以上,与其他手术相比,微血管减压术的术后并发症发生风险相对更小。但该手术方法存在术中操作复杂,对主刀医师的手术技巧要求相对较高,且并不适用于高龄、体弱及合并严重系统性疾病的TN患者,因此该手术在实施方面存在极大局限性。立体定向放疗属于操作安全的无创方法,对既往临床资料进行分析发现该方式具有一定疗效,但治疗时间过长,且费用相对较高,会对需要长期进行治疗的患者造成较大经济压力。本研究选择的介入三叉神经半月节微球囊压迫术,术后患者疼痛缓解率大多保持在60%左右,术后3年内疼痛的有效缓解率在80%以上[1]。本研究结果显示,试验组术后即刻和术后3、6个月的疼痛评分均低于对照组,差异有统计学意义(P<0.05),与以往的临床研究结果相符合。有学者提出,早期的介入三叉神经半月节微球囊压迫术术中球囊压迫时间均在3~5 min,虽然对术后患者的疼痛缓解率及疗效具有一定积极意义,但同时存在术后患者面部肌肉麻木、咀嚼肌无力或肌力下降等风险上升[7]。而研究显示,将压迫时间缩短,患者术后出现疾病复发的概率明显上升[8-9]。球囊充盈的体积不仅对术后患者的疼痛缓解率产生直接影响,同时也会造成患者术后出现面部感觉异常、咀嚼肌肌力下降,本研究针对上述结论适当缩短术中压迫时间[10-11]。对以往研究数据进行分析后,将压迫时间定为90 s,将穿刺针改良为“钝头”,并配预扩通条,在术中达到球囊置入更顺畅,穿刺更安全等目的;全程借助DSA透视辅助穿刺,避免出现盲穿损伤,术中反复借助CT观察球囊位置,保证手术精准率,观察手术效果[12-13]。本研究结果显示,两组治疗有效率比较差异有统计学意义(P<0.05),提示改良后的手术方式在保证手术安全性的同时提升了疗效。王晓岩等[14]对微球囊压迫术治疗原发性三叉神经痛的效果进行研究发现,术后患者的疼痛评分均低于术前,差异有统计学意义(P<0.05),且无严重性相关并发症,因此得出该手术是安全、可靠且疗效确切的治疗手段,与本研究结论相符合。术后试验组生活质量评分高于对照组,试验组并发症发生率低于对照组,差异有统计学意义(P<0.05),表明改良后的介入三叉神经半月节微球囊压迫术在一定程度上降低了术后患者出现面部麻木、咀嚼肌肌力下降等并发症发生风险,对改善患者的术后生活质量具有积极意义,与张章等[15]研究结论相符。
综上所述,通过适当缩短术中球囊压迫时间,不仅对降低术后患者并发症发生风险有重要意义,同时能够保证疗效,为今后临床对该手术的优化提供数据参考。

