预防性护理干预对老年全麻患者麻醉相关不良事件发生率的影响
龙丽萍
深圳市人民医院/暨南大学第二临床医学院/南方科技大学第一附属医院 麻醉科,广东 深圳 518020
0 引言
全麻又被称为全身麻醉,主要由麻醉师将麻醉药通过呼吸道吸入、静脉滴注、肌肉注射等方式注入体内,暂时抑制人体中枢神经系统,实现缓解疼痛,暂时性消散患者意识的效果,利于手术工作顺利实施[1]。常规护理干预在麻醉中发挥了重要作用,能根据患者体征变化及时给予对应性干预,但因护理工作中缺乏预见性,无法提前做好相关预防举措,极易因护理不及时而增加麻醉相关不良事件发生率[2-3]。基于此,为进一步探寻麻醉中最佳护理方案,本研究将预防性护理干预用于本院收治的30例老年全麻患者临床护理中,并对其应用效果进行探究。
1 资料与方法
1.1 一般资料
择取2020年4月-2021年5月本院收治的老年全麻患者60例进行探究,根据护理方案分为对照组、观察组各30例。对照组男16例,女14例;年龄60~73岁,平均(66.11±4.23)岁;手术类型:开颅手术4例,腹部腔镜手术16例,开胸手术10例;体质量43~74kg,平均(58.59±2.64)kg;美国麻醉师协会(ASA)分级Ⅰ级17例,Ⅱ级13例。观察组男17例,女13例;年龄61~75岁,平均(66.47±4.59)岁;手术类型:开颅手术5例,腹部腔镜手术16例,开胸手术9例;体质量44~75kg,平均(58.73±2.71)kg;ASA分级Ⅰ级16例,Ⅱ级14例。两组患者一般资料未见明显差异(P>0.05),可比较。
纳入标准:①年龄≥60岁;ASA分级Ⅰ~Ⅱ级;②麻醉前患者感知功能正常者;③生命体征平稳者;④未有过精神疾病史者;⑤临床资料齐全者;⑥研究由医院伦理委员会审批;⑦患者均自愿参与研究,且签署知情同意书。
排除标准:①凝血功能异常者;②对本研究使用的麻醉药物过敏者;③免疫系统疾病者;④合并感染性疾病者;⑤代谢功能、血液系统疾病者;⑥吸烟、酗酒者;⑦中途转院、退出研究者;⑧存在认知、智力、精神、言语等功能障碍致临床沟通困难者。
1.2 方法
两组患者均给予体征监测、营养补给、吸氧、血氧饱和度检测、心率/血压检测等等常规干预,同时注意患者肢体是否外露,并根据患者情况,结合手术医师指示给予相应护理干预,并为患者做好保暖护理。
观察组在对照组护理方案基础上加施预防性护理干预:①低体温预见护理:在患者接受麻醉后,以输液加温设备(BW585)加热麻醉期间所需注入液体,同时在气管插管麻醉者气管导管上连接湿热交换器,帮助患者维持呼吸道温度、湿度,技能避免麻醉期间低体温,还能保护患者肺部组织,预防无意识状态异物进入呼吸道内,影响血流动力学及患者呼吸循环;②穿刺预见性护理:减少下肢穿刺,将下肢穿刺调整为上肢穿刺,并由高年资护理人实施,提高穿刺成功率,避免多次穿刺影响机体血液循环,增加下肢深静脉血栓的发生;③预见性体位护理:根据患者在麻醉后临床表现,适当调整其体位,将头部稍抬高,并偏向侧位,可促进腹部气体消散,缓解腹压,还能预防全麻状态下患者出现误吸,缓解机体损伤;④低血压预见性护理:麻醉期间密切留意患者血压变化,并备制好升血压药物,一旦发现患者血压出现持续下降情况,即刻给予药物干预;⑤下肢深静脉血栓预见性护理:提前备置好间歇式充气压力仪,按全麻患者情况调整压力模式,对足底、脚踝部、小腿、大腿加压,促进下肢深静脉排空,改善血液循环,预防下肢深静脉血栓;⑥疼痛预见性护理:运用视觉模拟法(VAS)对患者疼痛程度评估,及时给予镇痛剂,避免出现躁动;⑦不良反应预防护理:护士应密切关注患者,检查其呼吸道通畅情况,及时清理其口鼻腔分泌物维持呼吸畅通,并监测其动脉血气分析结果,根据分析结果采取适当的措施,积极预防不良反应。
1.3 观察指标
(1)由同一医护人员对两组患者干预期间低体温(<35℃)、寒战、低血压(SBP <90mmHg,DBP <60mmHg)、呛咳等麻醉相关不良事件发生率进行统计记录,并予以比较。
(2)利用心电监护仪测量患者麻醉前、干预后收缩压(SBP)、舒张压(DBP)、心率(HR)变化,经三次测量,取平均值为最终数值,评估两组入室前后血流动力学指标变化。
(3)于干预前、干预后应用科室自制舒适度量表对两组测评,总分0~10分,分数越高表明越舒适,该量表重测信效度为0.841。
(4)向患者发放科室自制满意度调查问卷,包括护理技巧、护理内容、护理态度等方面,总分100分,分数越高提示满意度越高,问卷共发放60份,有效回收率为100.00%。
1.4 统计学分析
研究数据采用SPSS 22.0软件处理,计数资料用率(%)表示,经χ2检验;计量资料用()表示,经t检验,P<0.05为差异有统计学意义。
2 结果
2.1 麻醉相关不良事件发生率
观察组干预后麻醉相关不良事件发生率为6.67%,较对照组33.33%低(P<0.05),见表1。

表1 麻醉相关不良事件发生率差异比较[n(%)]
2.2 血流动力学指标水平差异
两组干预前SBP、DBP、HR等血流动力学指标水平未见明显差异(P>0.05);观察组SBP、DBP、HR指标水平均较对照组高(P<0.05),见表2。
表2 血流动力学指标水平差异情况比较()
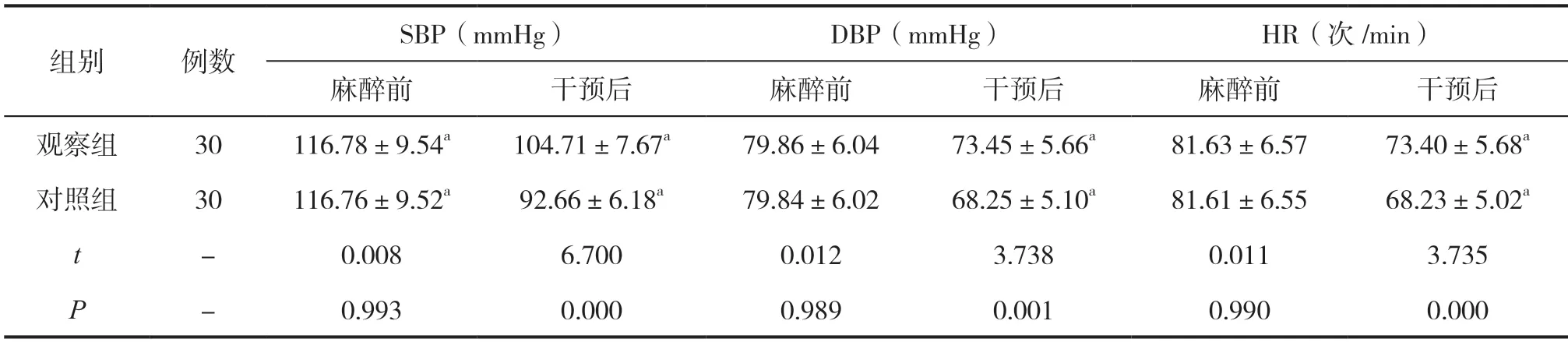
表2 血流动力学指标水平差异情况比较()
注:与本组麻醉前比较,aP<0.05。
2.3 两组舒适度评分比较
干预前,两组舒适度评分差异不显著(P>0.05);干预后,观察组舒适度评分较对照组高(P<0.05),见表3。
表3 两组舒适度评分比较(,分)
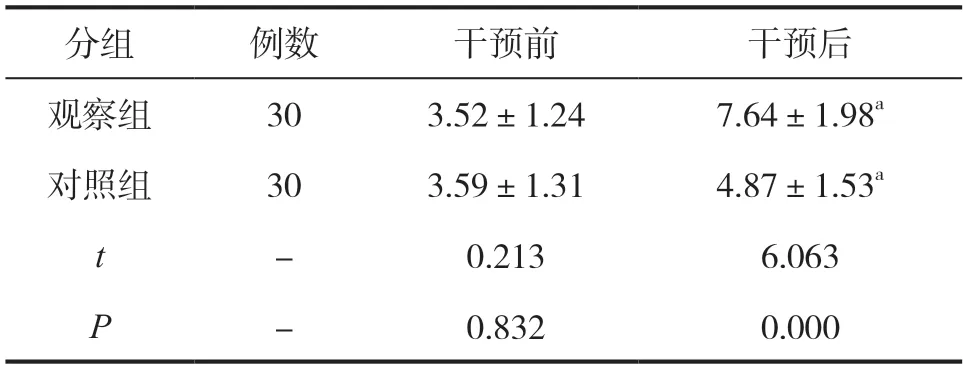
表3 两组舒适度评分比较(,分)
注:与本组干预前比较,aP<0.05。
2.4 两组满意度评分比较
观察组各维度满意度评分均较对照组高(P<0.05),见表4。
表4 两组满意度评分比较(,分)
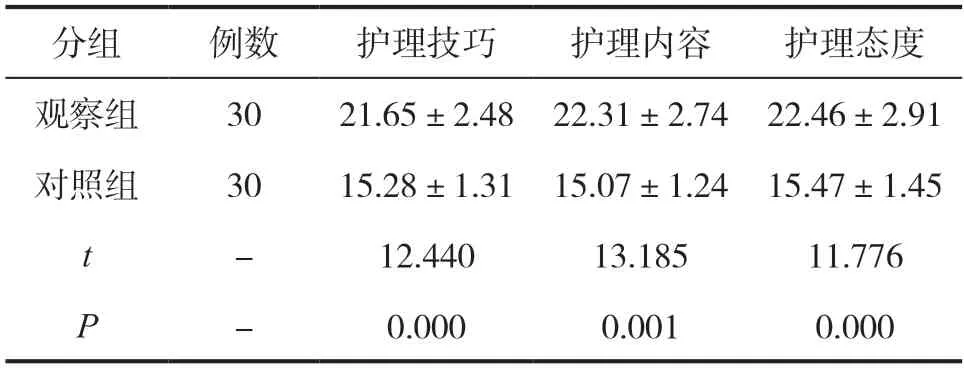
表4 两组满意度评分比较(,分)
3 讨论
全麻常见于临床手术治疗中,目前全身麻醉方法主要分为吸入麻醉、复合麻醉、静脉麻醉等,帮助患者暂时抑制中枢神经系统,起到神志消失、无痛觉效果,更利于手术顺利实施[4-5]。麻醉状态下患者因失去自我意识,无法及时向医护人员提示身体不适,仅能通过体征检测判断患者目前状况,因缺乏提前评估、提前预防等,导致麻醉相关不良事件发生率难以得到改善,严重影响整体治疗效果[6-7]。因此,进一步探寻全麻中最佳护理方案,减少麻醉相关不良事件发生率,是目前研究重点。
SBP、DBP、HR为临床判断机体血流动力学标志性指标,在正常状态下人体SBP <135mmHg,DBP <90mmHg,心率随着SBP、DBP指标水平的变化有不同的变化,当人体每分钟心率≤60时,则极易引发心衰,诱发不同程度麻醉相关不良事件[8-9]。本研究将结果显示,观察组SBP、DBP、HR指标水平均较对照组高(P<0.05),表明将防性护理干预用于老年全麻患者临床护理中,能改善患者血流动力学指标。常规护理干预虽能根据患者情况及时提供对应性病理干预,抑制情况加剧,影响后期治疗工作顺利实施[10-11],但因常规护理干预缺乏预见性,无法提前准备好相关急救措施,极易在麻醉中因突发事件,无法及时为患者提供干预,进而影响整体干预效果,增加麻醉相关不良事件发生率[12-13]。预防性护理干预则能按患者身体情况、病情程度等,结合护理人员多年临床经验,提前对可能在麻醉中发生的相关不良事件进行评估,并根据评估结果,以降低风险事件为核心,提前备置好科学、有效的预防举措,不仅能有效改善患者机体应激反应,提高血流动力学指标改善效果,同时还能减少麻醉相关不良事件发生率,利于治疗工作顺利实施[14-15]。而本次研究结果同时也发现,观察组干预后麻醉相关不良事件发生率为6.67%,较对照组33.33%低(P<0.05),这一结果进一步印证了上述研究结论。本次研究结果显示,观察组干预后舒适度评分、满意度评分均较对照组高,分析原因可能为通过预见性护理可积极预防麻醉相关不良事件发生,降低术后并发症发生风险,减轻患者痛苦,利于促进术后恢复,从而提高患者舒适程度及护理满意度。
综上所述,预防性护理干预用于老年全麻患者临床护理中,能改善患者血流动力学指标,降低麻醉相关不良事件发生率,提高患者舒适度及护理满意度,值得推广。

