超声下神经阻滞联合不同药物全麻在腹腔镜手术的应用及对患者生命体征的影响
叶建宁,陈晓婷,关宇健
1.东莞市滨海湾中心医院 麻醉科,广东 东莞 523000;2.东莞市人民医院 手术室,广东 东莞 523000
0 引言
近年来随着我国医学技术不断发展,腹腔镜手术临床应用率逐渐升高,该手术本身具有创伤小、应激反应与术后疼痛程度轻微、出血与并发症少、术后恢复速度快等优点,但腹腔镜手术需进行气腹建立,此时可能会造成患者循环系统异常,进而增加手术风险程度[1]。既往研究认为,腹腔镜手术治疗中采用超声下神经阻滞联合全身麻醉处理可降低患者手术风险程度,对其预后结局的改善同样具有积极意义[2]。超声下神经阻滞是一种将局麻药物注入特定区域的麻醉方式,其通过阻断走行在患者腹横肌平面的神经从而达到镇痛效果,但单纯应用超声下神经阻滞麻醉的持续镇痛时间较短,患者术后疼痛反应较为明显,进而可能导致应激反应发生,最终影响手术效果[3]。全身麻醉的联合应用可较大程度延长手术麻醉时间,在降低术后风险的同时改善促进患者术后病情恢复[4]。既往研究证实,术中麻醉药物的使用类型差异可能导致患者诸多生命体征指标异常变化,进而增加其术中风险[5],故本研究主要就超声下神经阻滞联合不同药物全麻在腹腔镜手术中的应用效果与安全性分析,现报道如下。
1 资料与方法
1.1 一般资料
研究对象均为本院2020年4月-2021年4月收治的腹腔镜手术患者,共120例,随机分组为观察组与对照组各60例。观察组男33例,女27例;年龄21~67岁,平均(45.87±5.32)岁;美国麻醉师协会(ASA)分级:Ⅲ级41例,Ⅳ级19例。对照组男34例,女26例;年龄23~65岁,平均(45.48±5.40)岁;ASA分级:Ⅲ级38例,Ⅳ级22例。两组各项一般资料对比,差异无统计学意义(P>0.05),有可比性。此次研究已获得本院伦理委员会审批。
1.2 入选标准
1.2.1 纳入标准
①年龄≥18岁;②ASA分级[6]属Ⅲ-Ⅳ级;③自愿接受腹腔镜手术治疗,符合手术指征,意识清晰,沟通交流未出现障碍;④知晓本研究且自愿签署同意书。
1.2.2 排除标准
①合并恶性肿瘤及其他危重急症;②预计生存期限<3个月;③合并心、肾多器官严重功能障碍者;④合并肺部严重感染及凝血功能障碍;⑤对本研究所使用手术治疗方案或麻醉方案不耐受;⑥中途转院或病案资料缺失。
1.3 麻醉方法(竖脊肌筋膜改为腹横肌神经阻滞)
术前常规禁水、禁食,使用面罩吸氧10 min,监测心电图(ECG)、血氧饱和度(Sp02)及二氧化碳分压(PaCO2)。所有研究对象均采用腹腔镜手术治疗,B超机使用索诺声SonoSite.M-Turbo 5,探头频率选用6MHz~12MHz,麻醉过程中协助患者取侧卧位,选择腋中线位置放置探头,距离探头1~2cm在超声束面内进针,左手持无菌线性超声扫描探头放置于侧腹壁腋中线位置,超声辅助下对腹壁3层肌肉及腹横肌平面进行成像处理,于腹壁前内侧朝向后侧进针至腹横肌平面,明确回抽无血无气后选择0.375%罗哌卡因(广东华润顺峰药业有限公司国药准字H20050325)20mL于腹横肌神平面内注射,在B超图像辅助下实时观察麻醉药物在注射部位周围扩散情况,右侧采用同样麻醉方案进行神经阻滞处理。神经阻滞完成后观察组使用1μg/kg右美托咪定+0.05mg/kg咪达唑仑与0.5μg/kg舒芬太尼,2mg/kg丙泊酚,0.6mg/kg罗库溴铵静脉注射处进行全麻诱导;对照组使用0.05mg/kg咪达唑仑与0.5μg/kg舒芬太尼静脉注射处理。两组患者术中均使用微量泵持续泵入瑞芬太尼0.1~0.2μg/(kg·min),丙泊酚4~6mg/(kg·h),间接给予维库溴铵,手术结束时停止静脉麻醉用药。
1.4 观察项目(对比平均脉动圧改为对面收缩压和舒张压)
(1)临床指标:①统计并对比两组苏醒所需时间(min);②疼痛程度:采用视觉模拟评分法(VAS)[7]对患者术后疼痛程度进行综合评价,取长度10cm横向纸片,依照刻度记录0~10分,0分为无痛,10分为剧烈疼痛,得分越高表示患者疼痛程度越明显,评价时间为术后即刻、术后1d、术后3d及术后7d。
(2)生命指征:观察并对比两组收缩压(SBP)、舒张压(DBP)、心率(HR)及血氧饱和度(SpO2)水平差异,评价时间为入室后(T0)、麻醉诱导后即刻(T1)、麻醉诱导后5min(T2)、麻醉诱导后30min(T3)、术毕时点(T4)。
(3)麻醉安全性:统计并对比两组术中及术后麻醉药物造成的不良反应发生情况,包括:呼吸抑制、低血压、心动过缓及恶心呕吐。
1.5 统计学分析
2 结果
2.1 苏醒时间与疼痛程度的比较
观察组苏醒所需时间与对照组对比无明显差异(P>0.05);观察组术后即刻、术后1d、术后3d及术后7d VAS评分均明显低于对照组(P<0.05)。见表1。
表1 两组苏醒时间及术后各时间段VAS 评分对比()
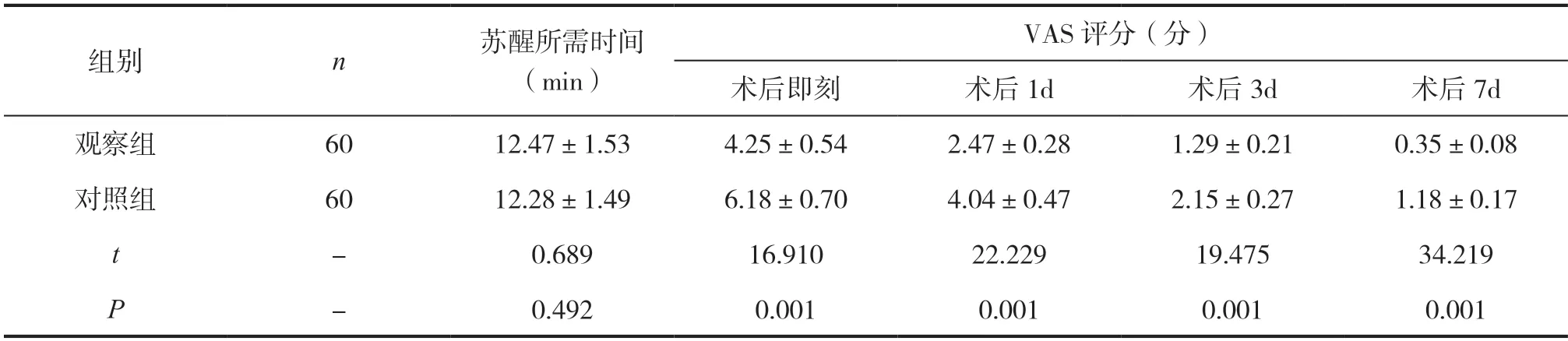
表1 两组苏醒时间及术后各时间段VAS 评分对比()
2.2 生命指征各指标的比较
两组患者T0时间SBP、DBP、HR及SpO2对比无明显差异(P>0.05);两组患者各时间段SpO2对比无明显差异(P>0.05);观察组T1、T2、T3与T4时间SBP、DBP、HR水平均明显高于对照组(P<0.05)。见表2。
表2 两组围术期各时间段生命指征指标水平对比()
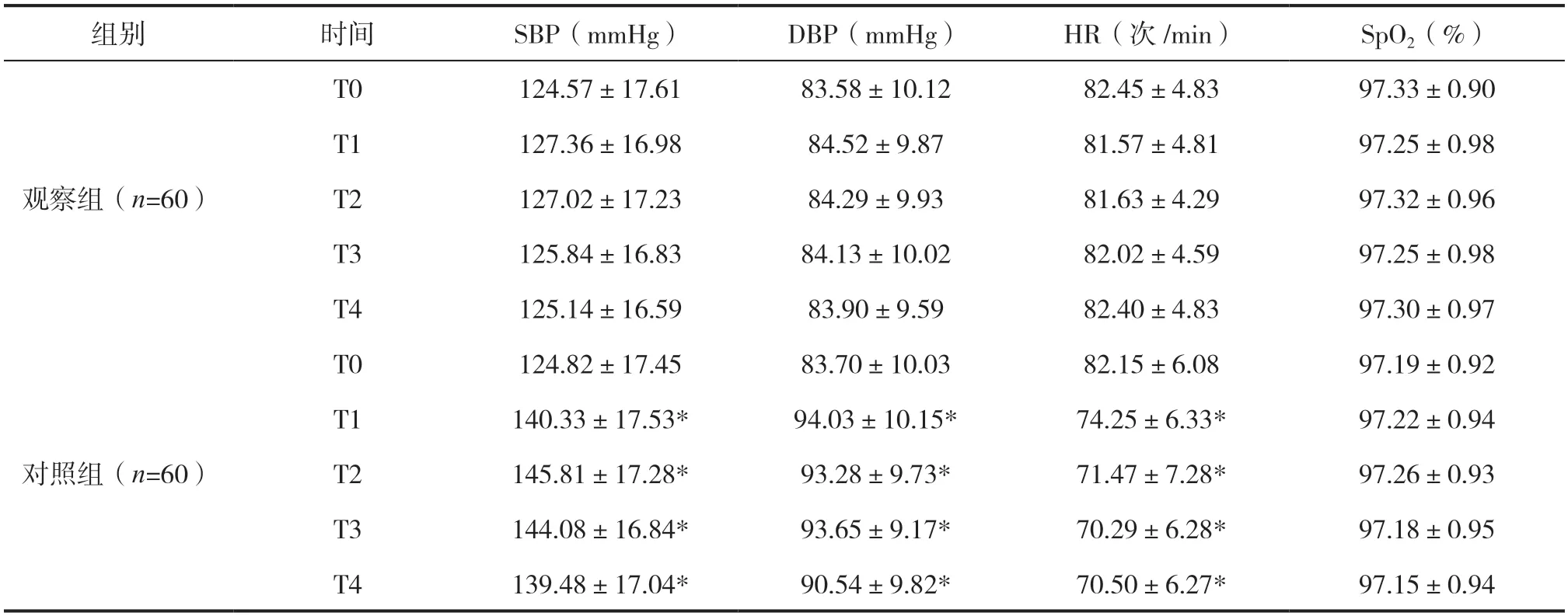
表2 两组围术期各时间段生命指征指标水平对比()
注:与观察组对比,*P<0.05。
2.3 麻醉用药安全性的比较
两组患者术中、术后麻醉用药造成的不良反应发生率对比无明显差异(P>0.05)。见表3。

表3 两组术中、术后麻醉用药不良反应发生率对比[n(%)]
3 讨论
腹腔镜手术麻醉方案的选择对患者疾病治疗效果及结局的改善意义重大,超声下神经阻滞联合全身麻醉的应用可显著提升麻醉效果,保证手术顺利进行,但部分学者认为腹腔镜手术行全身麻醉时可能导致患者诸多生命体征异常变化,进而增加术中、术后风险,且部分麻醉药物麻醉效果不显著,术后患者疼痛剧烈,由此增加了应激风险,甚至导致手术失败[8-9]。合理全身麻醉方案的联用对提升麻醉效果,降低患者术中心率、血压异常变化风险及术后疼痛程度有重要价值。既往有研究将右美托咪定联用于超声下神经阻滞联合全身麻醉中取得了可观的效果[10],故本研究主要就超声下神经阻滞联合全麻诱导麻醉中右美托咪定的应用效果与价值进行分析。
本研究结果显示:观察组术后苏醒所需时间与对照组无异(P>0.05),提示全身麻醉过程中在咪达唑仑与舒芬太尼基础上联用右美托咪定并不会导致苏醒延迟情况发生。本研究中对右美托咪定麻醉剂量进行严格控制,在保证麻醉剂量需求的同时避免了过度用药导致的药物代谢不完全情况发生。本研究中观察组术后各时间段VAS评分均明显低于对照组(P<0.05),说明右美托咪定的联用一定程度上提高了麻醉效果,对患者术后疼痛缓解有重要价值。右美托咪定是一种新兴的麻醉药物,具有无色无味无刺激性等特点,临床上主要用于减轻全麻诱导中的应激反应。右美托咪定本质上一种具有高度特异性的α2肾上腺素能受体激动剂,可以作用于脑干蓝斑,抑制P物质等神经递质的释放,降低交感神经活性,诱发机体自然非眼动睡眠机制,从而降低患者的兴奋度,缓解机体应激反应,提升其镇静、镇痛效果[11]。既往研究证实,右美托咪定在麻醉用药中的镇静效果较咪达唑仑更加明显,且其与七氟烷、异氟烷、丙泊酚、阿芬太尼及咪达唑仑等药物联合应用时会一定程度上提高麻醉效果[12]。除此之外,本研究结果还显示:两组患者术后各时间段SpO2均无明显变化,而观察组T1、T2、T3与T4时间SBP、DBP、HR水平均明显高于对照组(P<0.05),提示本研究中所使用的两种麻醉方案均不会对患者血氧饱和造成明显影响,而观察组患者在应用右美托咪定行维持麻醉后各时间段血压、心率的稳定性明显增加。近期有学者在研究报告中提出:超声引导下神经阻滞联合右美托咪定持续泵注对围手术期各时间段SBP、DBP、HR及SpO2指标均无明显影响,术中麻醉效果显著,且造成的不良反应较低[13],本研究结果与其基本一致。腹腔镜手术本身属于一类创伤性手术,虽手术本身对患者机体状态造成的影响程度较小,但部分患者术中治疗同样可能因生命指标异常变化导致手术风险增加。超声引导下神经阻滞麻醉的应用可较大程度上阻碍感觉神经传导,进而较大程度缓解由手术创伤对患者造成的疼痛,降低因疼痛应激导致的心率、血压异常变化[14]。全身麻醉中右美托咪定的应用较大程度提升了麻醉效果,通过降低患者术中疼痛反应避免了手术应激反应的发生,进而保证血压与HR在手术治疗中的各时间段明显程度不明显。本研究中两组患者不良反应发生率对比无明显差异(P>0.05),提示超声引导下神经阻滞联合右美托咪定全身麻醉的用药安全性较高。本研究麻醉用药时对右美托咪定剂量进行严格控制,通过低剂量用药模式增加其他药物麻醉效果与起效时间,小剂量右美托咪定的应用并不会导致患者出现呼吸抑制,且其他用药不良反应风险也明显降低。
综上所述,超声引导下神经阻滞联合右美托咪定全身麻醉的应用价值较高,药物联用后患者术中生命指征无异常变化,术后疼痛程度明显降低,且麻醉用药安全性较高,可考虑临床推广应用。

