肌酐最大值和增长速率对毒蕈中毒患者预后的价值研究
刘芳,王雷
(南华大学附属长沙中心医院 检验科,湖南 长沙 410004)
我国农村地区毒蕈中毒(poisonous mushroom poisoning,PMP)时有发生,以春夏季最为多见。毒蕈中毒常导致患者肝、肾、心、血液系统等器官损伤,甚至死亡[1]。毒蕈品种繁多,含有的毒素也种类繁杂,少数毒素毒性极强,不同毒素致病机理也各不相同,使得临床尚无治疗PMP 的有效方法[2]。目前临床上治疗PMP 的主要方法包括:吸附剂、血液灌注、抗氧化剂、免疫抑制治疗和呼吸支持等,但患者的死亡率仍居高不下[3]。因此,寻找有效的预后预测因子指导PMP 的治疗具有重要的临床意义[4]。迄今为止,已有多种因子可预测PMP 中毒结局,如患者动脉乳酸值、异常胰酶、血液学参数、毒蕈摄取量、急性生理学和慢性健康评估(acute physiology and chronic health evaluation,APACHE)Ⅱ评分、序贯器官衰竭评估(sequential organ failure assessment,SOFA)评分[5]。然而,上述指标也存在一定的不足,由于可用性和可靠性有限,无法准确预测患者预后。因此,临床实践中PMP 患者仍需要更好的替代性预后指标。
血清肌酐浓度(serum creatinine concentration,sCr)是反映急性肾损伤(acute kidney injury,AKI)的敏感标志物,是许多疾病的良好预后标志物,包括急性冠状动脉综合征、败血症、肝硬化等[6]。毒蕈误食12~24 h 内,毒素从尿液中排泄,而不进行进一步代谢。此外,中毒早期,毒蕈可导致肾损伤[7]。本研究主要探讨误食毒蕈中毒后最大血清肌酐值(maximum serum creatinine value,maxCr)和血清肌酐最大增长速率(maximum serum creatinine growth rate,Vmax)的预后价值,以评估这两个指标作为PMP 中毒结局预后标志物的价值。
1 资料与方法
1.1 一般资料
本回顾性队列研究纳入2018 年1 月至2021年12 月在南华大学附属长沙中心医院接受治疗的177 例PMP 患者,发病前均有食用自采野生鲜蘑菇病史,具体毒蕈种类不详,所有患者均无心脏、肺、肝和肾严重疾病史。食用量为200~500 g 之间,食用后6~24 h 发病,就诊时间:8~48 h。课题组成员收集和记录患者入院时体检和其他实验室检查数据。入院时收集第1 份血样,并在住院期间定期收集血样,检测sCr 和其他实验室指标。排除标准:sCr 在住院期间处于正常范围(n=36);入院时sCr 达到峰值(n=31)。最终110 例患者纳入本次研究,根据出院时患者情况和3 个月后随访情况分为两组(幸存组和死亡组)。
1.2 数据采集
记录所有患者的数据,包括:①年龄、性别、吸烟状况和饮酒状况等人口统计参数;②入院时间、到达医院的时间、毒蘑菇估计摄入量;③临床表现;④住院期间sCr、sCr 检测时间;⑤入院后24 h 内获得的基础体温、心率、呼吸频率、MAP、动脉血pH 值、PaO2、PaCO2、白细胞计数、血清钠、血清钾和APACHE II 评分。分别记录和计算maxCr 和Vmax。Vmax 通过以下公式计算:Vmax=Max[(C2-C1)/(T2-T1)]。C1 和C2 是相邻的血清肌酐值,T1 和T2 是PMP 后与C1 和C2 相对应的血清肌酐测试时间。计算后,将最大值作为Vmax,将相应的T2 定义为Vmax 的时间。
1.3 治疗
所有患者在住院时均采用统一方案治疗,包括预防毒素持续吸收、血液灌流、抗氧化、免疫抑制治疗和机械通气呼吸支持或体外膜肺氧合(ECMO)。
1.4 统计学方法
采用SPSS 20.0 进行数据处理。正态分布的数据以均数±标准差()表示,偏差分布的数据以中位数(四分位间距)[M(P25,P75)]表示。使用独立双样本t检验或Mann-WhitneyU检验或χ2检验来分析幸存者和死亡组间的统计学差异。另外,二元逻辑回归分析用于确定预测因子。受试者操作特征(ROC)曲线以确定maxCr、Vmax、毒蕈误食量和APACHE II 评分的预测能力。采用Sigma plot 12.0 软件比较参数的预测能力。针对Vmax 和maxCr 描绘Kaplan-Meier 生存曲线。P<0.05 为差异有统计学意义。
2 结果
2.1 患者基线特征
共纳入110 例符合条件的患者,其中男48例,女62 例,研究期间74 例患者存活(67.3%),36 例患者死亡(32.7%)。PMP 幸存组和死亡组基线特征比较,见表1。

表1 PMP 幸存组和死亡组基线特征比较
2.2 二元Logistic 回归分析
根据初步分析结果,选择具有统计学意义的Vmax、maxCr 和APACHE Ⅱ评分,对PMP 患者死亡危险因素进行二元Logistic 回归分析,结果显示,Vmax、maxCr 和APACHE Ⅱ评分增加与PMP患者死亡风险显著增加有关,见表2。并得出下列各式:Logit(p)=0.120×APACHE Ⅱ评分+0.005×maxCr+0.251×Vmax-2.926,其中幸存者的概率=1/[1+eLogit(p)]。
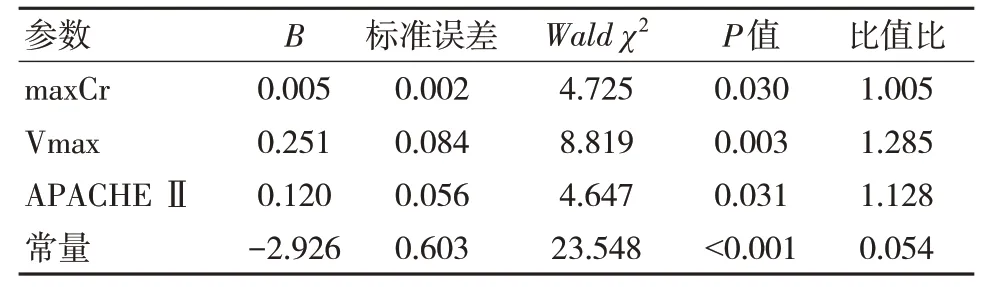
表2 PMP 患者maxCr、Vmax 和APACHE Ⅱ的二元Logistic 回归分析
2.3 ROC 曲线分析
本研究进一步通过绘制ROC 曲线和计算maxCr 及Vmax 曲线下面积(AUC),评估Vmax 和maxCr 的预测值,结果见表3。这些研究结果表明maxCr 和Vmax 可用于预测PMP 患者的临床结局(幸存或死亡),见图1。由于maxCr 出现较晚,不宜作为早期预后标志物,但在PMP 后期具有一定的参考价值。

图1 maxCr、Vmax、APACHE II 和估计毒蘑菇误食量的受试者操作特征曲线
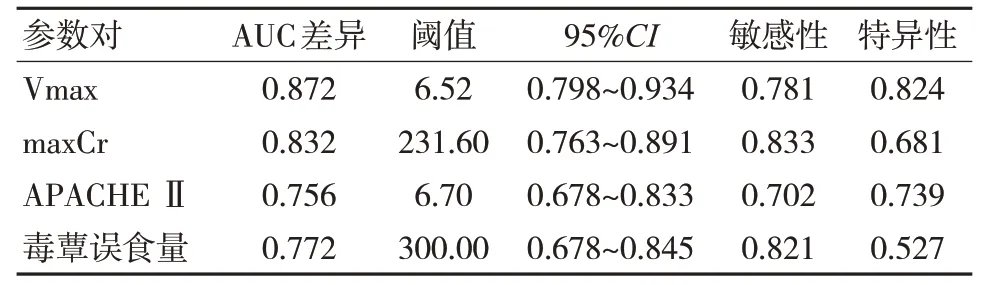
表3 PMP 后maxCr、Vmax、APACHE Ⅱ评分和估计误食量的受试者操作特征曲线分析
为了比较Vmax 和maxCr 与其他传统预后指标,本研究还探讨了APACHE Ⅱ评分和毒蕈误食量的预测效率。APACHE Ⅱ评分的AUC 为0.756(95%CI,0.678~0.833),最佳阈值为6.7(敏感性为70.2%;特异性为73.9%);毒蕈误食量的AUC为0.772(95%CI,0.678~0.845),最佳阈值为300 g(敏感性为82.1%;特异性为52.7%)。为了进一步确定各指标的预测效率,本研究比较了4 种参数的AUC。结果表明,与APACHE Ⅱ评分和毒蕈误食量相比,Vmax 具有更高的AUC,差异有统计学意义,而Vmax 与maxCr 相比无统计学显差异(P=0.108)。见表4。此外,maxCr、APACHE Ⅱ评分和毒蕈误食量间无统计学差异,这些结果表明Vmax 是PMP 患者有效的预后指标。

表4 PMP 患者maxCr、Vmax、APACHE Ⅱ和估计毒蕈误食量AUC 比较
2.4 生存分析
为进一步探讨Vmax、maxCr 与PMP 患者死亡率的相关性,本研究分别根据Vmax 值和maxCr 值对患者进行分层,并绘制Kaplan-Meier 生存曲线。根据Vmax 值不同,将患者分为低值(0~5 μmol/L)、中等值(5~10 μmol/L)和高值组(>10 μmol/L);根据maxCr 值不同,将患者分为低值(0~150 μmol/L)、中值(150~300 μmol/L)和高值组(>300 μmol/L),见图2。结果显示,Vmax 和maxCr 较高患者生存率较低,表明Vmax 和maxCr 均与PMP 患者死亡率相关。
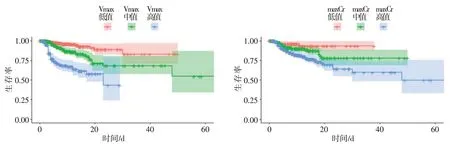
图2 Vmax 和maxCr 分层后,PMP 患者的Kaplan-Meier 生存曲线
3 讨论
毒蕈中毒仍是我国突出的公共卫生问题,死亡率很高。一般来说,PMP 患者的预后主要取决于误食量。然而,毒蕈误食量很难准确估计,并且许多患者误食后会发生呕吐。一些研究表明,动态监测肝肾功能是预测PMP 患者死亡的指标,但是其敏感性和特异性较低[8]。毒蕈毒素从消化道吸收,分泌到胆汁排泄,随后通过肠肝胆汁再循环吸收,这损害肝脏和肾脏通过不可逆地结合RNA 聚合酶Ⅱ,减少mRNA 的生成,减少蛋白质的合成,最终导致细胞合成停止和产生细胞死亡[9]。因此,肝肾损伤的程度可能能够帮助预测预后。然而,一些局限性使其难以成为预后指标,包括肝肾的各种病理特征、缺乏有效的血液学指标以及PMP 患者无法获得充分的影像学诊断,因此必须寻找其他有价值、简单且早期可检测的潜在指标。
根据毒蕈毒素代谢动力学,毒素在尿液中排出,在最初的12~24 h 内未进一步代谢[10]。肾功能受损可能会减少毒素排泄,增加毒素在其他器官中积累和毒性[11]。虽然毒蕈毒素导致AKI 的机制尚未被完全理解,既往研究表明毒素在肾小管细胞内积聚,产生大量活性氧(ROS)、烟酰胺腺嘌呤二核苷酸磷酸氢(NADPH)、线粒体损害、脂质过氧化蛋白质、碳水化合物、DNA 和硫化物基团,最终导致近端小管损伤[12]。MOHAMED 等[13]研究发现,肾脏损伤的标记物,如中性粒细胞明胶酶相关脂质运载蛋白(NGAL),可在AKI 中表达上调。但是,这些指标无法独立预测患者死亡。只有功能性标志物,如sCr,在PMP 后具有比其他标志物更好的预测能力。此外,肾功能减退是导致PMP 后血清肌酐迅速升高的唯一因素实际上,许多研究表明,PMP 早期会发生sCr 增加,并且之前很多学者已经研究过sCr 的预测价值[14-15]。这些证据支持了本研究假设,即maxCr和Vmax 可能是PMP 患者死亡的有效预测指标。
TOH 等[16]研究认为血清肌酐浓度的变化率有助于预测PMP 患者的死亡率。本研究对110 例符合纳入标准的PMP 患者的临床参数和死亡率进行二元逻辑回归分析后发现APACHE Ⅱ、Vmax 和maxCr 是预测PQ 中毒患者死亡率的独立指标,并得出以下等式:Logit(p)=0.120×APACHE Ⅱ评分+0.005×maxCr+0.251×Vmax-2.926,其中PMP患者生存概率=1/[1+eLogit(p)]。本研究还发现,幸存组和死亡组患者APACHE Ⅱ评分和毒蕈误食量存在显著差异,APACHE Ⅱ评分和毒蕈误食量对PMP 患者具有良好的预后价值。此外,通过比较AUC 值发现,Vmax 的预测能力优于APACHE Ⅱ评分和毒蕈误食量,而Vmax 与maxCr 的AUC 无统计学差异。但是PMP 后Vmax 出现早于maxCr,因此,Vmax 和maxCr 都与死亡率相关。Vmax 对PMP 早期具有有效的预后价值。虽然maxCr 的预测价值体现在PMP 的后期阶段,早期阶段的作用有限,但maxCr 可以用于早期不能到达医院的PMP 患者的预后预测。
本研究报道了一种相对较新的方法,通过maxCr 和Vmax 预测PMP 患者的预后。在原始数据的基础上,笔者得到了一个新变量Vmax,它能较早地预测PMP 患者临床结局。二元Logistic 回归分析、生存曲线分析结合ROC 分析均证实maxCr 和Vmax 对PMP 患者具有独立的预后价值。此外,sCr 测量简单、常规且便宜,因此几乎每家医院都可以轻松获取maxCr 和Vmax 数据。总之,maxCr 和Vmax 都能够有效预测PMP 患者的死亡风险。Vmax 可以预测PMP 患者早期死亡,而maxCr 在PMP 后期具有预测能力。

