数字化导板在下颌舌侧后牙区埋伏多生牙拔除中的应用
李长顺,张 堃,刘 刚,魏路明,朱绍跃,胡光宇,宋晓萌
多生牙(supernumerary teeth)也称额外牙,是指比正常牙列数多的牙,多生牙在恒牙列和乳牙列均可发生,恒牙列的发生率为0.5%~3.5%,乳牙列的发生率为0.2%~0.8%,多发生于混合牙列期,尤以上颌多见[1]。多生牙很容易造成牙列拥挤,乳、恒牙替换异常,牙颌畸形,严重者可形成含牙囊肿等[2-3]。因此,多生牙应早期发现、精准分析及定位并及时拔除[4-5]。目前多生牙的处理大多通过锥形束CT(CBCT)确定手术入路,应用45°仰角高速气动手机或超声骨刀去骨后拔除[6]。下颌区多生牙多位于下颌前磨牙区[7],发生率约为7.59%,因下颌舌侧近口底不易显露,尤其是位置较深的骨埋伏牙,拔除过程中难以精确定位去骨的方向及范围,可能造成手术创伤较大,患者术后反应相对较重,且术中还易损伤邻牙及下牙槽神经管等重要解剖结构[8-9]。近年来导航辅助系统及数字化3D打印技术已在口腔种植领域得到广泛的应用,同时也为牙槽外科疑难病例的解决方案带来了新的方向[10-13]。综上所述,本研究将通过基于CBCT定位和计算机辅助设计/制造(computer-aided design/computer-aided manufacturing, CAD/CAM)技术制作的数字化手术定位导板应用于下颌舌侧埋伏多生牙的拔除,记录手术时间及肿胀疼痛等并发症发生情况,探讨其在下颌舌侧埋伏多生牙拔除中的应用前景,促进牙槽外科微创治疗的进一步发展。
1 资料与方法
1.1 研究对象
选取2020年1月—2020年11月,在徐州医科大学附属口腔医院口腔颌面外科诊治的10例下颌骨双侧对称埋伏多生牙患者为研究对象。纳入标准:①双侧完全骨埋伏多生牙对称位于下颌舌侧;②影响恒牙正常萌出或因正畸治疗需要手术拔除;③否认系统疾病史;④未在怀孕、哺乳期;⑤否认药物过敏史。10例病例中包括男7例,女3例,平均年龄14.9岁(11~18岁)。其中多位患者合并上颌埋伏多生牙,将5例双侧下颌各2枚埋伏多生牙和5例双侧下颌各1枚埋伏多生牙纳入本次研究统计的范围,共计为30枚下颌多生牙。所有患者排除拔牙禁忌证,经患者及家属签署手术知情同意书后制作数字化定位导板,全麻下实施一侧定位导板辅助下的埋伏多生牙拔除术,另一侧实施常规微创拔除术。该临床治疗手段已通过徐州医科大学附属口腔医院伦理委员会审核并通过(伦理审查号:2020-005)。
1.2 分组
将10例患者的下颌多生牙按左右侧随机分为两组,其中采用传统微创拔牙方法的一侧为对照侧,应用数字化导板微创方法拔牙的一侧为试验侧。
1.3 试验组操作过程
1.3.1 获取颌骨原始数据 运用New Tom CBCT(VG,意大利)对患者颌面部进行连续扫描(110 kV,60 mA,层厚0.3 mm),扫描结果以医学数字图像和通讯格式(DICOM)导出备用。
1.3.2 数字化牙齿扫描模型的获得 使用硅橡胶取下颌牙齿模型,翻制成硬石膏,应用CS3600扫描仪(Carestream,美国)获取患者石膏模型信息,软件修整后得到高精度数字化牙齿模型,保存为STL文件。
1.3.3 模型3D重建、导板设计制作 将CBCT扫描所得DICOM数据导入数字化种植和导板设计软件3-matic 11.0(Materialise,比利时)。对数据进行处理,运用3D模型重建得到下颌骨及多生牙三维局部模型,颌骨模型透明化后突出多生牙,测量多生牙对应下颌骨舌侧骨质厚度,测量多生牙与邻牙及下牙槽神经管的距离,将数字化牙齿模型STL文件导入到设计软件,与CBCT重建的模型信息在三维空间上重叠吻合,精确还原患者牙列信息及黏膜结构,导板设计要求包括手术导板设计为牙支持式,主要分为固位部分及定位导板孔,牙支持式可提供稳定的固位方式,导板可重复摘戴,精确度高。导板定位孔的设定方法为提取埋伏牙对应舌侧去骨侧的骨面信息,导板定位孔的外侧边缘至多生牙牙面的距离可控制在一定数值,定位孔的范围沿多生牙的外形边缘制作可减少去骨量及去骨范围,设计方案在精准定位及减少去骨量的前提下必须确保避让邻牙、下颌神经管等重要解剖结构。依照所得数据确定手术切口方式、手术入路、去骨方向并测量相应深度及切割范围;得出的方案以STL文件输出,通过快速成型机利用3D打印机(EnvisionTec VIDA,德国)打印导板(图1),送低温等离子消毒,手术导板三维设计及打印服务由徐州市口腔医院种植科数字化中心提供支持。
图1 多生牙拔除的数字化导板
1.3.4 手术 所有病例均采用全身麻醉,根据术前设计入路进行手术操作,舌侧切口均采用角型切口,切口前缘距多生牙边缘8~10 mm,可充分暴露舌侧骨面,减少术中放置导板可能导致的黏膜阻挡,手术定位导板就位后,检查导板与基牙是否稳定贴合,检查基托及定位孔与周围黏膜是否阻挡,按照导板上开窗孔范围去骨、根据定位的深度确定去骨钻的进针深度,去骨完成后使用微创牙挺挺松多生牙,并拔除多生牙,清创缝合拔牙创,在拔除过程中如发现脱位困难的多生牙,亦可分牙后再行拔除,分牙多于冠根交界处,根周阻力较冠周阻力小,术前亦可制作相应的分牙导板,导板制作方法同拔牙导板相同,涡轮机进针的深度和去骨方向为特定设计。术后予以相应的预防感染治疗及观察。
1.4 对照组手术
术前术中根据CBCT影像学资料结合临床进行多生牙定位,常规翻瓣,45°仰角高速气动手机去骨暴露多生牙舌侧骨壁,术后处理同试验组。
1.5 记录指标
①术前手术医生同导板工程师设计并制作定位导板的时间;②手术时间:从牙龈切开翻瓣至缝合拔牙创结束需要的时间,包括多生牙定位的时间和拔除多生牙的时间;③术中并发症:邻牙损伤、定位偏差、拔牙创出血等;④术后并发症:软组织肿胀、术后疼痛、拔牙创渗血等,具体分级为术后疼痛程度:采用视觉类比标尺法(VAS)评分(1~10分),由患者评估。刻度0表示无疼痛,刻度10表示能够想象到的剧烈疼痛,依次分为0度,VAS≤1无痛;Ⅰ度,1
1.6 统计学分析
利用SPSS 23.0软件进行数据处理,计量资料的比较采用配对t检验,计数资料的比较采用非参数秩和检验,检验水准为α=0.05。
2 结 果
2.1 两组手术时间比较
手术时间的数据以均数±标准差进行表述,试验组平均术前导板制作时间为(52.3±8.6)min,对照组为0 min;对照组平均手术时间为(31.03±9.68)min,试验组为(19.84±6.52)min,其中个别病例对照组手术时间明显长于试验组,试验组与对照组差异存在显著性(t=4.881,P=0.001),故可以认为试验组的平均手术时间比对照组的平均手术时间短。
2.2 两组并发症发生率比较
10例患者中均未出现下牙槽神经、舌神经损伤,未出现邻牙损伤及术中、术后大出血等并发症,对照组术后出现较为明显的疼痛、肿胀症状;两组术后疼痛、肿胀情况见表1,试验组0、Ⅰ度疼痛均多于对照组,Ⅱ、Ⅲ度疼痛则少于对照组;肿胀程度则为无肿胀明显多于对照组,轻度、中度、重度肿胀少于对照组,比较采用非参数秩和检验(Mann-WhitneyUtest),两组间差异具有统计学意义(P<0.05),见表1。
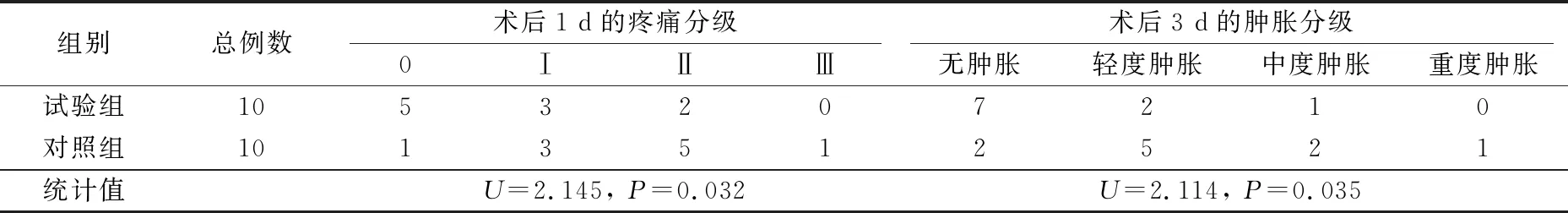
表1 两组患者术后疼痛、肿胀情况
2.3 典型病例
16岁女性患者,因牙列不齐正畸治疗,正畸术前常规检查摄全景片发现双侧下颌多生牙2枚,要求拔除多生牙,入院后拍摄CBCT诊断为双侧下颌舌侧埋伏多生牙,18、28、38、48阻生牙,影像学资料中显示埋伏多生牙共2枚,左侧位于35、36根尖区舌侧,右侧位于45、46根尖区舌侧。通过数据重建、软件设计及3D打印数字化导板等多种技术对患者进行术前分析。软件设计见图2,手术过程见图3。在数字化导板辅助下顺利完成手术,术后患者未诉特殊不适。
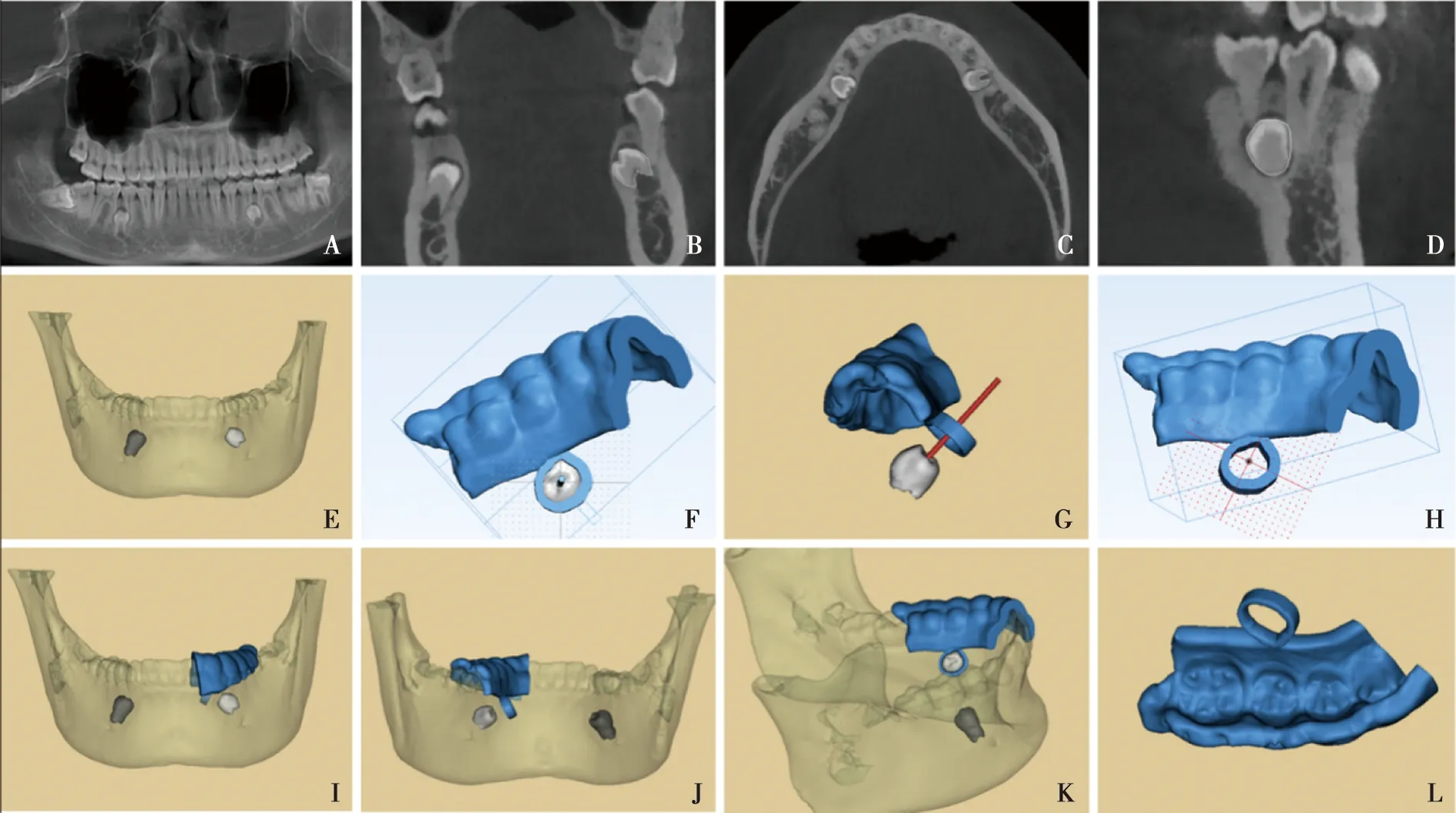
A~D:术前的全景片、冠状位、水平位、矢状位的CBCT影像学资料显示多生牙的三维位置; E:埋伏多生牙三维重建后在颌骨中的位置,F:牙支持式导板设计入路时套筒的内环范围即多生牙外形投影;G:套筒的方向与牙体长轴平行且深度可随套筒的长度决定;H:导板的三位数据模型;I:颊侧面观察导板与颌骨和多生牙的相对位置;J:舌侧面观察导板与颌骨和多生牙的相对位置;K:侧面观察导板与颌骨和多生牙的相对位置;L:虚拟导板设计外形
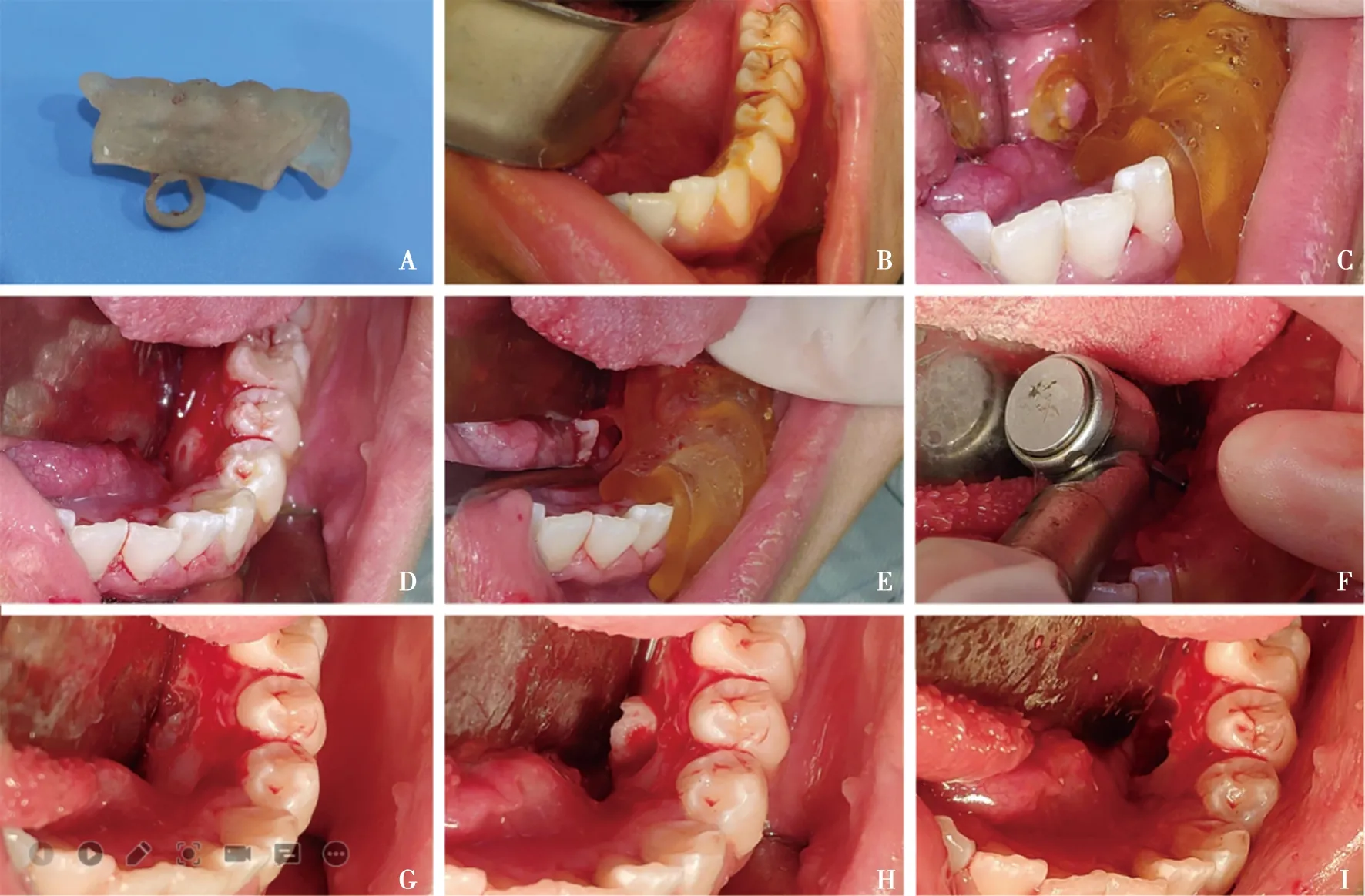
A:导板成品; B:口腔消毒;C:试戴拔牙定位导板; D:于舌侧行龈缘切口,充分暴露舌侧骨面导板完全就位,E:确定周围牙龈无阻挡;F:涡轮机定位左侧前端多生牙;G:根据定位及去骨范围磨除多生牙表面骨质;H:牙挺挺松多生牙帮助多生牙完全脱位;I:根尖区搔刮,清理拔牙窝,缝合拔牙创
3 讨 论
多生牙萌出的部位、方向、数目和形态有很大变异。混合牙列期是儿童牙列快速发育时期,亦是正常咬合关系建立的重要时期。下颌多生牙多发生在前磨牙及磨牙根间或舌侧,因前磨牙及磨牙萌出时间较其他牙齿晚,多生牙发现时机亦较晚,多数患者因下颌前磨牙萌出异常就诊摄片发现,此时已造成如恒牙牙根发育迟滞、恒牙萌出困难、邻牙扭转、邻近牙根吸收、牙颌畸形等严重后果,并且长期埋伏于颌骨内的多生牙与颌骨囊肿及牙源性颌骨肿瘤密切相关,下颌多生牙及时处理对于降低并发症的发生、减轻已经发生的颌面部畸形具有重要作用[14-16]。然而关于埋伏牙拔除时机的选择目前认识并不一致,部分学者认为埋伏多生牙一经发现需立即拔除,特别是在倒置生长的情况下。有些学者认为在邻近牙根发育完成时再进行,即9~12岁时,可减少对相邻恒牙的损伤,此时患儿骨质可让性好,同时骨质与埋伏牙致密程度差距明显,易于分辨[17]。
埋伏多生牙的定位通常采用术前影像学分析,既往多用二维X线片,而CBCT应用使得对埋伏多生牙的定位在三维方向变得更精确。大量研究表明CBCT能三维展现牙齿表面形态,精确判断牙体空间位置及其与周围牙体、组织的关系,并初步量化距离,为手术入路提供参考,术者可以根据三维数据拟定手术方案[18-19]。但下颌舌侧前磨牙区多生牙的拔除术中,受限于局部解剖结构,存在实际手术入路和理想入路有所偏差,术中手术医生需要结合临床经验大致确定去骨方向及范围,难以将影像学资料中的精确定位转移到患者口内术区,在实际手术中需要一种简单有效的定位装置或工具,将术前CBCT精准的影像学信息转移到临床手术操作过程中。近年来关于这种装置的研究主要有CAD/CAM手术导板和手术导航系统[20-21]。相较于手术导航系统,手术导板的优点主要是方便、简易和实用性强,并且使用成本较低,通过手术导板可以将术前设计方案转化到实际手术中去,精确、安全,从而减少手术风险[22]。符合当今医疗技术发展的重要方向:微创、精准。
本研究在多次数字化导板设计实践经验下,总结了数字化导板在下颌舌侧埋伏多生牙拔除中的优势:①多数病例中的多生牙位于下颌前磨牙及磨牙舌侧,操作视野较小,手术空间有限,数字化导板有多次摘戴可能。数字化导板采取牙支持式,稳定可重复摘戴使用,减少了因手术操作影响带来的数据误差。②导板采取翻瓣后再行试戴,导板定位工作区可根据要求设计其大小,对于手术翻瓣暴露骨面范围要求也相应降低,翻瓣范围较传统手术方式可相应减小。③有别于种植导板之处在于本设计中的拔牙导板为个性化设计所得,导板设计的去骨范围与多生牙外形相匹配,精确了去骨范围,可完整地去除多生牙脱位时周围皮质骨所存在的骨阻力,减少了牙挺对周围骨及邻牙牙根的不良挤压。④根据导板套筒的厚度与涡轮机车针的长度可确定去骨的深度,提高暴露多生牙的效率,减少了手术操作时间。
然而本研究中埋伏多生牙拔除手术定位导板的应用尚属于初步阶段,因寻找的病例为下颌双侧对称埋伏阻生并且需征得患者同意进行与常规的拔牙方式比较,最终只纳入了10例病例,样本量相对较小;在10组病例中的第6组数据对照组时间为50.5 min,试验侧时间为20.8 min,手术时间差距较大且术后对照侧术区疼痛及肿胀程度较重,原因为对照侧下颌骨2枚多生牙中靠后的那枚多生牙位置较深,表面骨质覆盖较厚,且牙冠稍偏颊侧倾斜,单纯使用CBCT影像学资料,存在手术定位方向的偏差,导致多生牙定位时间延长,且在微创去骨暴露牙齿过程中,骨质与牙体组织难以辨别,造成拔除牙齿困难,翻瓣及去骨的范围加大,因而术后的疼痛及肿胀相应加重,相比对照侧,试验侧采用导板可精准定位去骨范围和深度,缩短时间,减轻术后并发症;在后续研究中将进行更大样本量的临床随机对照试验加以阐明;本研究中可通过数字化导板精准定位的优点快速定位多生牙的位置,通过改变数字化导板中套筒的厚度确定去骨的深度,但在确定去骨范围时是依照套筒规定的范围而定,在实际手术操作中涡轮机车针无法严格按照套筒范围平行切割,因车针可磨切套筒内壁和车针角度偏差,对去骨范围精度难以控制,在以后的临床操作中可联合使用超声骨刀和涡轮机,提高去骨的精度。
4 总 结
对于下颌后牙区舌侧多生牙拔除时面对的种种困难,采用数字化导板可进行科学合理的术前设计,精确手术切口及入路,术中避免盲目寻找埋伏牙、减少手术时间、保护邻近重要解剖结构,术后效果良好,是一种安全可靠的技术。但导板制作需要CBCT、扫描仪、导板设计软件和3D打印机等相关设备,且术者需要多次与导板设计工程师沟通设计方案和手术细节,这会增加术前准备时间和患者一定的经济负担。相信随着科技和医疗的发展,时间和经济成本会逐渐降低,数字化导板的各种优势在口腔临床中值得推广,具有应用前景。

