分析脑梗死早期诊断中应用1.5T磁共振成像的临床价值
师红莉 詹浩辉 周祺源 程 鹏
河南科技大学第二附属医院医学影像中心 (河南洛阳 471000)
脑梗死的临床发病率近年来呈现升高趋势,其是造成认知障碍、残疾甚至死亡的重要病因之一[1]。脑梗死主要病变机制为脑部组织血液供应出现障碍,进而导致脑组织因缺血、缺氧而坏死以及软化等,因此其在临床上也称为缺血性脑卒中[2]。脑梗死病变发生时患者大脑屏障结构尚且完整,缺血脑细胞也存在可逆性,而随着病情发展,患者的病理变化可主要划分5个时期,依次为发病后前6h内为超急性期,发病后6~24h为急性期,发病后24~48h为坏死期,发病后3d~3周为软化期,发病3~4周后为恢复期[3]。而超急性期和急性期均可属于脑梗死发病早期,此阶段患者主要依靠侧支循环进行代偿,若未及时进行干预和控制,病情继续发展则可造成大面积脑组织坏死,从而导致预后不良甚至死亡[4]。因此尽早在治疗时间窗内对脑梗死患者进行干预具有重要临床意义,而早期诊断为早期治疗的关键[5]。CT、MRI等均为脑梗死常用影像学检查方法,但由于患者早期阶段病理改变并不典型,因此导致CT检查常出现漏诊;而磁共振成像技术主要借助水分子弥散状态显示组织病变,因此可通过早期脑梗死患者脑细胞水分子改变反应异常信号,但目前磁共振成像对早期脑梗死的诊断价值尚未形成统一意见,故本研究对1.5T磁共振成像应用于脑梗死早期诊断的临床价值进行探讨。
1 资料与方法
1.1 一般资料回顾性收集2020年5月至2022年5月期间我院诊治的90脑梗死患者的病历资料。
纳入标准:根据临床相关诊断标准[6]确诊为脑梗死;入院时发病时间≤24h;病历资料完整。排除标准:存在较为严重的感染性疾病或恶性肿瘤者;既往存在心脏或动脉瘤手术史;发病前已存在脑肿瘤、脑出血等其它类型脑部疾病;发病前已存在神经系统性疾病;存在精神类疾病,无法配合沟通。根据具体检查方法分为观察组和对照组,观察组为应用1.5T磁共振成像对脑梗死早期患者的诊断资料;对照组为应用128排螺旋CT对脑梗死早期患者的诊断资料。患者中男性41例,女性49例;年龄51~78岁,平均年龄(67.41±3.16)岁;病程1~23h,平均病程(18.06±1.45)h;合并冠心病18例,高血压15例,糖尿病11例,其他基础疾病6例;入院时表现为恶心、头晕者21例,面神经麻痹10例,口眼歪斜6例,言语不清8例,其他5例。
1.2 方法对照组应用双源CT进行检查和诊断,操作过程为指导患者取仰卧位姿势,对患者脑部进行平扫,范围为听眦线上部以上整体区域,设置电流为330mA×0.5s,设置电压为120kV,设置层间距为5.0mm,设置层厚为5.0mm,从而获取患者脑部、骨窗的完整影像。
观察组应用1.5T磁共振成像进行检查和诊断,操作过程为选用1.5T磁共振成像机进行扫描检查,检查开始前先将患者携带的金属物品去除,指导患者取仰卧位、佩戴耳塞、头部固定、调整身体长轴与检查床长轴一致,扫描从头部开始,范围为整个头颅区域。患者脑部横断面采用T2WI、T2WI和DWI获取图像,并于获取矢状位图像时设置参数为T1WI-FLAIR,同时设定FOV为230mm,设定层厚为6.0mm,设定层间距为6.0mm。最终由2名专业影像科医师对所获图像进行解析、讨论,获得诊断结果。下图1为桥脑急性腔隙性脑梗死病例检查图像。
1.3 观察指标(1)比较两组检查不同时间段检出率;(2)比较两组脑梗死检查相关指标,即比较两组发病至诊断时间、病灶数量、病灶体积以及检查时间;(3)比较两组脑部不同位置检出率。
1.4 统计学方法研究数据均使用软件SPSS 19.0完成处理和分析,计量数据使用(±s)表示,并予以t检验;计数数据使用(%)表示,并予以卡方检验。P<0.05数据差异有统计学意义。
2 结 果
2.1 比较两组不同时间段检出率观察组发病后24h内检出率以及发病48h后总检出率均高于对照组(P<0.05),见表1。

表1 比较两组不同时间段检出率[例(%)]
2.2 比较两组脑梗死检查相关指标观察组检查相关指标中发病至诊断时间、病灶体积以及检查时间均低于对照组,病灶数量高于对照组(P<0.05),见表2。

表2 比较两组脑梗死检查相关指标
2.3 比较两组不同位置检出率观察组基底节及丘脑检出率均高于对照组(P<0.05),见表3。
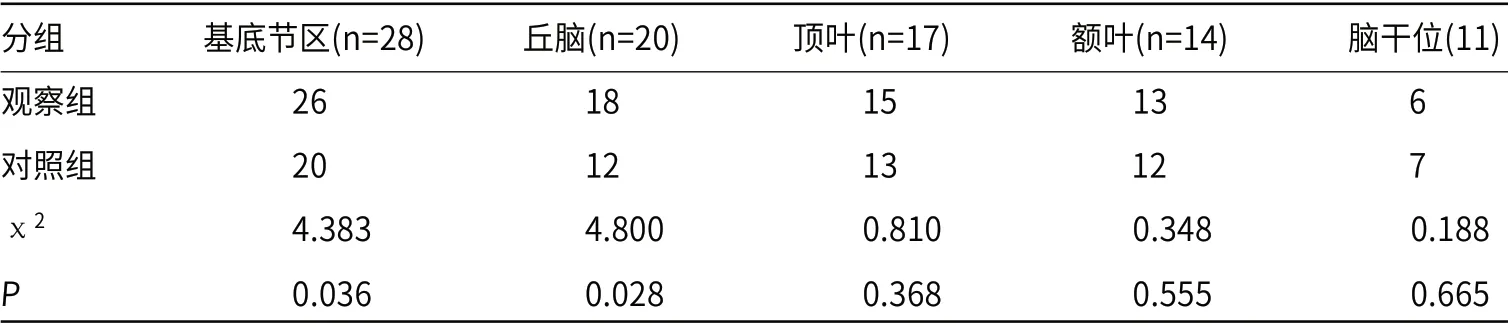
表3 比较两组不同位置检出率[例(%)]

3 讨 论
我国近年来老龄人口比例呈逐渐增大趋势,好发于老年群体的疾病发病率也呈上升趋势,而脑梗死即为老年群体高发疾病[7]。目前临床对于脑梗死的主要治疗策略为早期溶栓治疗,使患者的神经功能损害降至最低程度,而早期溶栓治疗的关键为早期诊断[8]。诱因、临床症状以及体征等均可对临床诊断发挥一定辅助作用,但脑梗死患者发病早期通常缺乏典型临床症状,从而使脑梗死与其它相似症状疾病之间的鉴别难度较大,因此目前临床主要根据影像学检查结果对脑梗死症状进行定性诊断。因此为探讨对早期脑梗死诊断更有效、准确的检测方法,本研究对脑梗死早期诊断中应用1.5T磁共振成像的临床价值进行分析。
本研究结果显示,观察组发病后24h内检出率以及发病48h后总检出率均高于对照组,结果提示用1.5T磁共振成像检测方法相较于双源CT在脑梗死患者早期诊断,尤其在发病后24h内的检出价值更高。分析其原因可能为,CT和核磁共振均为脑梗死常用检测方法,均能对患者脑部病变组织进行辨别,从而辅助脑梗死患者早期诊断。但由于CT检测脑梗死病变的主要信号为脑实质密度下降,其可受脑组织密度大小的影响,当患者脑部病灶占位效应随病情加重而逐渐凸显时,CT检出率才可随之明显上升,因此脑梗死患者发病早期,尤其是发病24h内,CT检出率较低[9]。而1.5T磁共振成像检测主要对水分子弥散过程进行观察,人体内水分子运动主要遵循布朗运动规律,机体正常状态下水分子弥散状态正常,此时水分子处于低信号状态,而水分子弥散状态受到限制时,布朗运动也会随之减弱,从而可使1.5T磁共振成像检测信号增高[10]。脑梗死患者主要病变机制为脑组织血液供应障碍,导致神经细胞缺血缺氧,从而对胞内线粒体形成损害,进而使ATP生成受到抑制,Na+-K+泵也随之出现障碍,造成细胞外液中大量水分进入细胞内,引发细胞肿胀,导致细胞毒性水肿,最终使水分子弥散状态受到抑制。此阶段病灶内血液缺乏区含水量并未发生变化,仅细胞内外含水量出现变化,此时检测即可出现1.5T磁共振成像检测高信号[11]。同时缺血区细胞供氧不足,可造成无氧代谢水平上升,乳酸、嘌呤核苷酸、无机磷酸盐等物质大量堆积,从而使细胞渗透压进一步上升,细胞水肿也进一步加重,从而使检测结果出现高信号区域,因此在脑梗死病变早期,1.5T磁共振成像即可根据病变区域细胞含水量变化或的较好信号,从而有效检出病变。本研究结果也显示,观察组检查相关指标中发病至诊断时间、病灶体积以及检查时间均低于对照组,病灶数量高于对照组,研究结果提示1.5T磁共振成像检测对脑梗死相关指标更具检测优势。双源CT主要通过x射线与γ射线完成扫描,并获取较为清晰的图像,但病灶内组织与周围正常组织对射线吸收程度存在明显差异,且不同类型组织的吸收程度也存在差异,因此CT在检测过程中易受到骨性结构等组织的影响而图像显现不佳,从而导致CT检出时间延长,同时病灶检测数量与体积也受到不同组织密度的影响而降低。但通过1.5T磁共振成像检测过程中不受骨性结构等组织的影响,其相对于CT分辨率更高,借助水分子运动使微小病灶的检出率也得到提高,因此对病灶的大小、位置的判断准确率也更高,从而可更好地为脑梗死的早期诊断和治疗提供临床依据。同时,观察组基底节及丘脑检出率均高于对照组,结果提示1.5T磁共振成像检测脑梗死患者脑部不同位置的检出准确率也更高。不同区域的脑组织对CT检测的射线吸收程度不同,因此可对CT检出结果产生影响,但1.5T磁共振成像主要通过水分子弥散状态进行判断,因此不同区域的组织类型对检出结果影响较小。
综上所述,1.5T磁共振成像检测应用于脑梗死患者早期诊断,主要利用水分子弥散运动所产生的信号变化提高对病灶位置、范围、体积等指标判断的准率率,从而提高集件检出率,进而可帮助提高脑梗死早期诊断,并有利于早期治疗,因此具有临床推广价值。

