临床表现为肾病综合征的特发性膜性肾病患者临床病理特点以及预后不良因素分析
陈 宇 陈若如 黄蔚霞
膜性肾病(membranous nephropathy,MN)是以肾小球基底膜(GBM)上皮细胞下免疫复合物沉积伴GBM 弥漫增厚为特征的一组疾病,根据病因可分为特发性膜性肾病(idiopathicmembranous nephropathy,IMN)和继发性膜性肾病两大类。IMN 是一种病因未明的自身免疫性肾小球疾病,是肾病综合征中最常见的病理类型之一,大多数患者表现为明显的肾病综合征,但有20%的病例表现为非肾病蛋白尿和隐匿性病程[1]。其自然病程预后差异较大,大约三分之一的患者可自发性缓解,三分之一保持肾功能稳定,三分之一表现为持续性肾病综合征[2],在那些持续性肾病综合征的患者中,可能会有约一半的患者10 年内进展为终末期肾脏病(ESRD)[3]。本研究按有无临床表现为肾病综合征分组,探讨肾穿刺基线时两组间临床和病理的不同,以及两组的预后相关因素。现报道如下。
1 临床资料
1.1 研究对象 回顾性分析2006 年9 月至2019 年11 月在浙江省温州市中医院肾脏病科经肾活检诊断为特发性膜性肾病(IMN)并有完整随访资料的患者共345 例,诊断标准参考邹万忠和王海燕[4]的《肾活检病理学》,排除系统性红斑狼疮、乙型肝炎病毒感染、糖尿病性肾病、自身免疫性甲状腺疾病、肿瘤和药物等因素引起的继发性膜性肾病。根据患者是否达到肾病综合征的诊断标准(血白蛋白≤30 g/L 和24 h 尿蛋白≥3.5 g)分为有肾病综合征组和无肾病综合征组。本研究已通过医院医学伦理审批(伦理审查意见号:WZY2022-LW-002-01)。
1.2 资料收集 收集患者肾穿刺基线时的有关临床资料,包括年龄、性别、体质指数(BMI,kg/m2),病程和合并症如糖尿病,高血压,感染,血栓形成或栓塞,水肿,肾病综合征和血尿的情况。以及实验室指标如血常规、尿常规、24 h 尿蛋白定量、血尿素氮(BUN)、血肌酐(Scr)、血尿酸(UA)、血清白蛋白、免疫球蛋白IgG、IgA、IgM、补体C3、C4、血脂系列等,并按简化的MDRD 公式[GFR=186×Scr-1.154×Age-0.203×0.742(女性);GFR 为肾小球滤过率;Scr 为血清肌酐(mg/dL);Age 为年龄(岁)估算内生肌酐清除率(eGFR)。
2 研究方法
2.1 肾活检组织病理学检查 肾脏病理行光镜、免疫荧光检查,部分行电子显微镜检查。光镜根据标准方案用H&E、PAS、PASM 和Masson 染色。直接免疫荧光法检测IgG、IgM、IgA、C3、C1q、纤维蛋白原的沉积。统计病理分期、系膜细胞和系膜基质增生情况、节段性和球性硬化、球囊黏连、新月体形成、间质炎性细胞浸润、间质纤维化、肾小管上皮细胞浊肿、肾小管萎缩、小动脉增生和透明样变等情况。肾小球系膜细胞和系膜基质增生的程度用0、1、2 和3 分别代表阴性、轻度、中度或重度。另外,根据0~3 的等级半定量地评价炎性细胞浸润,间质纤维化,肾小管萎缩和肾间质性病变的程度,非常小(标度0:0%~4%),小(标度1:5%~24%),中等(标度2:25%~49%)和大的受影响区域(标度3:>50%)。
2.2 结局参数 主要结局:血肌酐翻倍或全因死亡或进展至终末期肾病(ESRD),ESRD 的定义是eGFR永久性下降到15 mL/(min·1.73 m2),需要依赖透析或肾移植。
次要结局:完全缓解和部分缓解。完全缓解定义为尿蛋白排泄<0.3g/d(uPCR<300mg/g 或<30mg/mmol),同时伴有正常的血清白蛋白浓度和正常的Scr 水平。部分缓解定义为尿蛋白排泄<3.5 g/d(uPCR<3500 mg/g 或<350mg/mmol),较峰值降低≥50%,血清白蛋白浓度改善或正常化,血肌酐稳定[5-6]。
2.3 统计学方法 应用SPSS 23.0 统计软件分析。符合正态分布的计量资料采用均数±标准差()表示,组间差异采用独立样本资料的t 检验,若方差不齐,则选近似t 检验。计数资料率及构成比(%),比较采用χ2检验。以单因素和多因素Cox 回归分析,分析临床病理参数与预后之间的相关性。采用Medcal 15.6 统计软件以Kaplan-Meier 法绘制肾生存曲线,各组比较采用Log-rank 检验。P<0.05 为差异有统计学意义。
3 结果
3.1 有无肾病综合征的临床和病理资料比较 有肾病综合征组共202 例(58.6%),无肾病综合征组143例(41.4%)。两组年龄近似,但有肾病综合征组男性居多(61.9%),更多合并水肿(91.1%)和血尿(45.0%),收缩压和舒张压偏高,病程更短,白蛋白、血IgG 更低,尿蛋白更多,纤维蛋白原、Scr、低密度脂蛋白胆固醇(LDL-CH)更高,病理程度更重,系膜基质增生、间质炎性细胞浸润、肾小管萎缩、肾脏C3 沉积都更严重,与无肾病综合征组相比,差异有统计学意义(P<0.05),见表1-2。
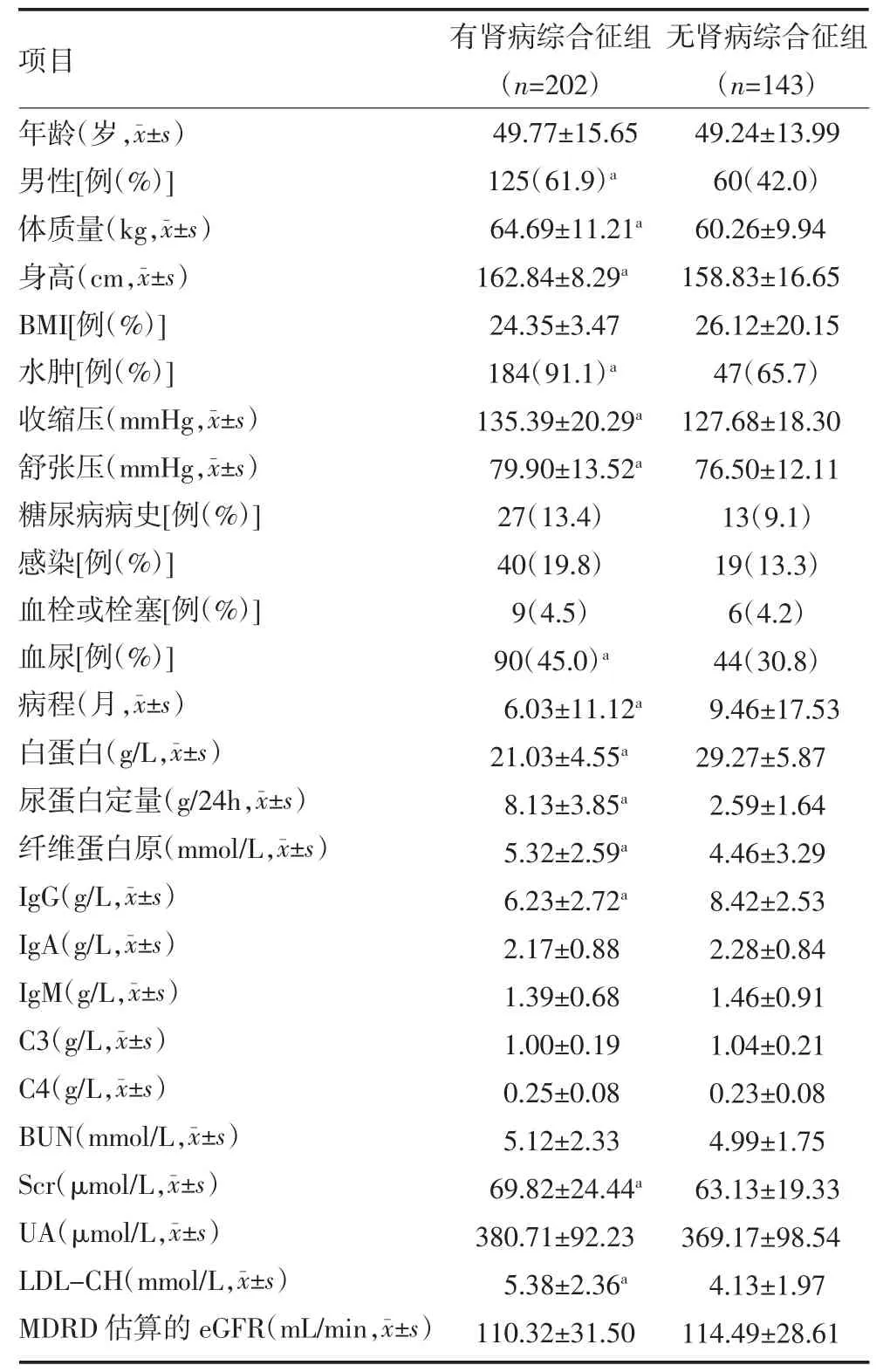
表1 有无肾病综合征临床表现的特发性膜性肾病患者临床资料比较
表2 有无肾病综合征临床表现的特发性膜性肾病患者病理资料比较()
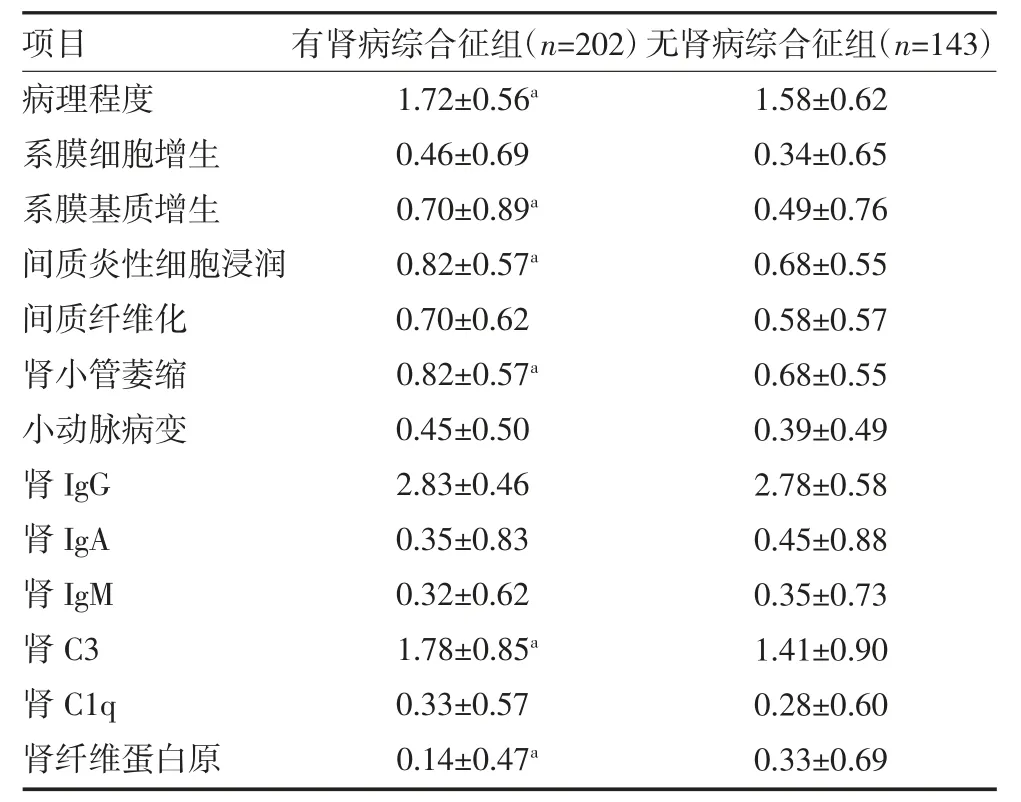
表2 有无肾病综合征临床表现的特发性膜性肾病患者病理资料比较()
注:肾IgG 为肾组织内免疫球蛋白G;肾IgA 为肾组织内免疫球蛋白A;肾IgM 为肾组织内免疫球蛋白M;肾C3 为肾组织内补体C3;肾C4 为肾组织内补体C4;与无肾病综合征组比较,aP<0.05
3.2 主要终点事件和次要终点事件的Cox 回归分析采用单因素和多因素Cox 回归分析,以Scr 翻倍或全因死亡或进展至ESRD 为主要终点(肾脏的不良预后事件),分析临床病理参数与预后之间的相关性。所有患者平均随访时间是1.74 年,中位随访时间是1.25 年,随访时间最长的是9.25 年。单因素Cox回归分析发现,年龄、收缩压、感染、病程、24 h 尿蛋白定量、血补体C3、BUN、Scr、UA、TG、MDRD 公式估算的eGFR、肾脏C3 沉积等是肾脏预后不良的危险因素。并将上述危险因素纳入多因素Cox 回归分析,发现年龄、血补体C3、BUN、Scr、UA、三酰甘油(TG)、MDRD 公式估算的eGFR 是肾脏预后不良的危险因素,年龄越大,C3、BUN、Scr、UA、TG 越高,肾脏预后越差(见表3)。以次要终点(完全缓解或部分缓解),分析临床病理参数与预后之间的相关性。单因素Cox回归分析发现,BMI、高血压、尿蛋白、血沉、血IgG、BUN、间质炎性细胞浸润、间质纤维化、肾脏IgA 沉积等是临床缓解的预后因素。并将上述因子纳入多因素Cox 回归分析,发现高血压、尿蛋白、血沉、肾脏IgA 沉积等是临床缓解的预后因素,血压越低、尿蛋白越少、血沉越低、肾脏IgA 沉积越多的患者,临床缓解率越高,见表4。

表3 单因素和多因素Cox 回归分析肾脏的不良预后

表4 单因素和多因素Cox 回归分析完全缓解或部分缓解预后
3.3 主要终点事件和次要终点事件的K-M 生存曲线分析 采用Kaplan-Meier 法绘制肾脏生存曲线,比较有无肾病综合征两组间主要终点事件(Scr 翻倍或全因死亡或进展至ESRD)和次要终点事件(完全缓解和部分缓解)的差异。Log-rank 检验发现,有肾病综合征组较无肾脏综合征组累积肾脏存活率更低,更容易发生不良结局(P=0.0018),见图1。而两组间次要终点事件(完全缓解和部分缓解)的发生无统计学差异(P=0.9104),表明两组的缓解率无差别,见图2。
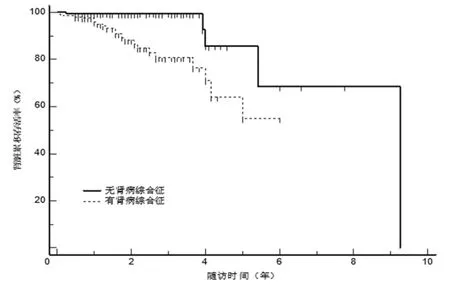
图1 有无肾病综合征临床表现的特发性膜性肾病患者肾脏累积存活率的K-M 分析

图2 有无肾病综合征临床表现的特性膜性肾病患者两组间完全缓解(CR)和部分缓解(PR)发生的K-M 分析
4 讨论
一项回顾性研究调查了我国2004~2014 年期间71 151 例肾穿刺病例,发现在其他常见类型肾小球疾病肾穿刺检出率保持相对稳定的情况下,IMN 所占比率逐渐上升,达到23.4%[7],成为仅次于IgA 肾病的原发性肾小球疾病及造成ESRD 的重要病因,且增长速度迅速[8]。因此,IMN 的临床、病理和预后一直是研究的热点。
本研究共纳入345 例IMN 患者,其中,有肾病综合征组202 例,占58.6%,无肾病综合征组143 例,占41.4%,以临床表现为肾病综合征占比更多。两组年龄近似,但有肾病综合征组男性居多(61.9%),更多合并水肿(91.1%)和血尿(45.0%),收缩压和舒张压偏高,病程更短,白蛋白、血IgG 更低,尿蛋白更多,纤维蛋白原、血肌酐、LDL-CH 更高,病理程度更重,系膜基质增生、间质炎性细胞浸润、肾小管萎缩、肾脏C3 沉积都更严重,与无肾病综合征组相比,差异有统计学意义(P<0.05)。表明肾病综合征组临床病情和病理程度在肾穿刺基线时均较无肾病综合征组更严重。
有研究显示,IMN 的临床表现与预后密切相关。Ponticelli[9]在对既往研究进行总结时认为,男性、高龄、高血压、初始Scr 水平升高及大量蛋白尿是临床导致IMN 预后较差的独立危险因素。但之后的相关研究则提示即使初始尿蛋白未达到肾病程度,患者也可能预后不佳[10]。
我们采用单因素和多因素Cox 回归分析进行预后分析,以Scr 翻倍或全因死亡或进展至ESRD 为主要终点(肾脏的不良预后事件),分析临床病理参数与预后之间的相关性,发现年龄、血补体C3、BUN、Scr、UA、TG、MDRD 公式估算的eGFR 是肾脏预后不良的危险因素,年龄越大,C3、BUN、Scr、UA、TG 越高,肾脏预后越差。以次要终点(完全缓解或部分缓解),分析临床病理参数与预后之间的相关性,发现高血压、尿蛋白、血沉、肾脏IgA 沉积等是临床缓解的预后因素,血压越低、尿蛋白越少、血沉越低、肾脏IgA 沉积越多的患者,临床缓解率越高。结果与前述文献一致。Troyanov 等[11]研究,提出肾小管病变程度重、合并血管硬化及局灶节段性肾小球硬化的IMN患者肾脏存活率更低。而我们的研究中,预后与病理指标的因素相关不大,更多地与肾穿刺临床基线时的肾功能状况(Scr、BUN、UA、MDRD 公式估算的eGFR)相关。
张波等[12-13]的研究未发现尿蛋白水平对IMN 患者的预后存在影响,却发现血浆白蛋白<25 g/L 是患者发生终点事件(两年内eGFR 下降30%或进入ESRD)的独立危险因素。我们继续采用Kaplan-Meier 法绘制肾脏生存曲线,比较有无肾病综合征两组间主要终点事件(Scr 翻倍或全因死亡或进展至ESRD)和次要终点事件(完全缓解和部分缓解)的差异。Log-rank 检验发现,有肾病综合征组较无肾脏综合征组累积肾脏存活率更低,更容易发生不良结局(P=0.0018),而两组间次要终点事件(完全缓解和部分缓解)的发生差异无统计学意义(P=0.9104),表明两组的缓解率无差别。提示临床表现为肾病综合征的IMN 预后更差,更容易进展至ESRD。
综上所述,本研究发现肾穿刺基线时临床表现为肾病综合征的IMN 患者,临床病情和病理程度均较无肾病综合征组更重,年龄、BUN、Scr、血UA、eGFR、TG 是肾脏不良结局的独立危险因素,临床表现为肾病综合征的IMN 患者预后更差,更容易进展至ESRD。因此,积极缓解基线时的肾病综合征,才能有效地改善IMN 的预后。

