运动性横纹肌溶解症并发急性肾功能不全及透析管相关性血栓1例并文献复习
刘向东,蔡延东,秦延军,李云松,李 亮,高瑞姣,任 磊,张彦荣
(1.河北医科大学第三医院 a.血管外科;b.急诊科, 河北 石家庄 050051; 2.临西县人民医院 麻醉科,河北 邢台 054900)
运动性横纹肌溶解症(rhabdomyolysis,RM)是在大运动量后导致横纹肌坏死及溶解,导致肌红蛋白(MB)、肌酸激酶(CK)、乳酸脱氢酶(LDH)等细胞降解产物与细胞内成分释放于血流和细胞外,易引起急性肾功能不全、电解质紊乱、弥漫性血管内凝血等多种并发症的临床综合征[1-3]。本例患者发病凶险,由于诊断正确,采取血透等措施及时纠正了急性肾功能不全,并对继发下肢深静脉血栓进行了及时有效的治疗,取得了较好的临床疗效,现报道如下。
1 临床资料
患者男,15岁,因剧烈下蹲运动后出现双下肢无力及腰部疼痛3天,疼痛加重伴尿量减少且为茶色1天,于2021-05-16入我院急诊科。入院后查体: 体温36.3 ℃, 脉搏88次/min, 呼吸20次/min, 血压115/85 mmHg(1 mmHg=0.133 kPa);意识清楚,语言流利,双侧瞳孔正大等圆,对光反射灵敏;两肺呼吸音清,未闻及干、湿性啰音;全腹软,未触及包块,肝脾肋下未触及,肠鸣音正常;腰背部未见明显肿胀,皮肤颜色不红,双侧大腿肿胀,皮肤颜色不红,无淤青,压痛明显,双下肢肌力2级,无感觉异常,双侧足背动脉可触及,双侧Babinski征阴性。
实验室和辅助检查: 血常规:白细胞12.91×109/L, 红细胞5.16×1012/L,血红蛋白140.00 g/L,红细胞比积42.40%,血小板334.00×109/L,中性粒细胞百分比79.00%, 淋巴细胞百分比17.10%;尿常规:白细胞84/μl, 酮体1+,潜血3+,尿蛋白4+,白细胞1+;生化全项:白蛋白44.88 g/L,CK 116 945.0 U/L,LDH 52 293.00 U/L, Na+141.40 mmol/L,K+3.69 mmol/L, Cl-105.40 mmol/L,葡萄糖7.43 mmol/L,肌酐63.12 μmol/L;血清MB 1 008 μg/L。D-二聚体(D-Dimer)7.81 μg/L。诊断:① 运动性RM; ② 急性肾功能不全;③ 腰痛。
入院后给予以下治疗:血液滤过,1次/d, 连续透析10 d,低分子肝素钠4 250 IU皮下注射,每12小时1次。入院后第10天(2021-05-15),患者右下肢肿胀突然加重,急查下肢深静脉彩色超声检查示:右侧股总静脉内血滤管周围血栓,血栓延至右髂静脉下段及右侧股浅静脉上段(活动度大),并报危急值,转我科进一步治疗。当日在我科介入室局部麻醉下行下腔静脉滤器置入术+血滤管拔除术。手术过程:常规双侧腹股沟区消毒铺单,左股静脉入路置入下腔静脉滤器,导丝置入右股静脉血滤管,透视下沿导丝同轴拔除血滤管,双侧股静脉穿刺点压迫止血成功后安返病房。术后继续抗凝治疗,复查血凝分析显示该患者抗凝血酶Ⅲ低(58.0%),换用Ⅹa因子抑制剂利伐沙班继续抗凝治疗,截至2021-05-31患者各项主要指标恢复或接近正常(图1)。2021-06-01复查D-Dimer正常,再次复查下肢深静脉彩色超声:右下肢未见明显血栓。符合滤器取出条件,于局部麻醉下行下腔静脉滤器取出术,滤器取出前行下腔静脉造影,可见滤器拦截直径约1 cm的2块血栓,考虑为右下肢深静脉脱落血栓(图2)。经滤器回收导管抽吸血栓,抽出大量血栓,残留少量血栓经滤器一起取出体外(图3)。术后观察1天,恢复良好,于2021-06-03痊愈出院。出院后回当地医院继续行康复及预防性口服利伐沙班抗凝治疗,1个月后随访,肾功能正常;髂静脉+下肢深静脉彩色超声:双侧髂静脉及下肢深静脉血流通畅,未见血栓形成。
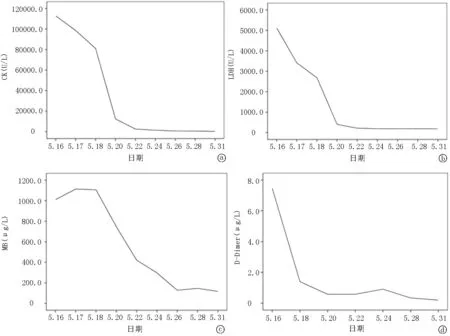
图1 治疗期间各指标变化趋势 a.CK:治疗拐点在2021-5-18,接近正常值在2021-5-22; b. LDH:治疗拐点在2021-5-17,接近正常值在2021-5-20; c. 血清MB:治疗拐点在2021-5-22,接近正常值在2021-5-26;d. D-Dimer:治疗拐点在2021-5-17,接近正常值在2021-5-20
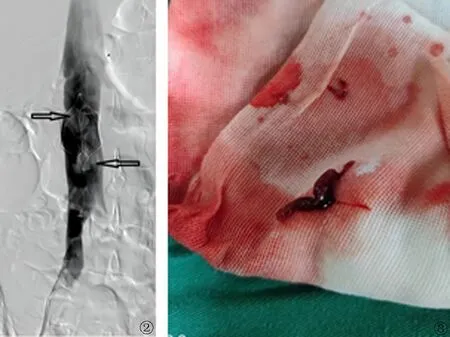
图2 下腔静脉造影显示滤器内上部及下部:箭头所指为拦截血栓
2 讨 论
RM因临床症状、病因及并发症多样, 易漏诊误诊, 并导致治疗复杂化,近年来RM逐渐引起临床工作者的重视。本例患者由于存在大运动量的病史,为及早诊断RM提供了非常重要的诊断依据。RM由于病因不同临床表现各异,大致可归纳为以下临床表现:伴肌红蛋白尿的肌肉病变;全身性症状;继发于各系统器官受累的并发症。当CK大于20 000 U/L时易出现肌红蛋白尿,尿呈浓茶色,但显微镜下看不见红细胞。受累肌群以骨骼肌为主,可表现为肌痛、肌肿胀、压痛及肌无力,通常为大腿、小腿后部、后背及上肢肌明显,受累肢体的任何活动使疼痛加剧[4-5]。本例患者即是伴肌红蛋白尿的肌肉病变的典型临床表现,出现的腰背部疼痛及大腿肿胀伴疼痛可能与腰背部及大腿肌肉溶解有关,治疗期间未做腰背部及双侧大腿MRI检查是不足之处,不能进一步确定具体是哪一块肌肉或哪一组肌群溶解[6]。RM导致急性肾损伤的机制可能如下[6]: 横纹肌溶解时,MB大量释放,超过肾阈值,形成管型引起肾小管梗阻;MB分解产物铁色素等直接肾毒性作用损伤肾小管;MB清除氧化氮引起肾小管缺血;其他细胞内化合物如磷酸盐、钾、核苷酸等从损伤的肌肉中释放, 参与急性肾损伤的形成[7-10]。本例RM患者由于及早使用了血液滤过治疗,清除了MB、CK、LDH,迅速纠正了急性肾功能不全,维持了肌酐的正常水平,维持了电解质的平衡,未出现明显的电解质紊乱、弥漫性血管内凝血等临床综合征。下肢深静脉血栓形成的可能原因:患者下肢疼痛后减少活动,导致静脉血流瘀滞;横纹肌溶解产生的MB等物质的增多,引起血液处于高凝状态;右股总静脉血滤管的置入也是诱发下肢深静脉血栓形成的重要因素。本例患者虽然及早采取了预防性抗凝治疗,但忽略了抗凝血酶Ⅲ水平较低这一影响低分子肝素抗凝及肝素抗凝发挥的作用,所以出现了血滤管相关性血栓形成并导致血栓蔓延,血栓清除术后换用利伐沙班继续抗凝治疗效果较好也说明了调整抗凝方案正确。本例患者在治疗过程中及时发现了下肢深静脉血栓形成,及时地进行了下腔静脉滤器置入与调整了抗凝治疗方案,在滤器取出时清除了滤器拦截的脱落血栓,防止了致死性肺栓塞的发生。
本例患者在正确诊断的基础上及早行血透治疗,对肾功能进行了有效保护是治疗成功的关键;不足之处在于在低分子肝素钠抗凝预防下肢深静脉血栓形成的治疗中出现了透析管相关性血栓形成这一并发症,可能是没有及时注意到血凝分析中的抗凝血酶Ⅲ低这一因素,这是影响低分子肝素钠的抗凝效果的重要因素,也可能是导致透析管相关性血栓形成的重要原因,转血管外科治疗取得了较好临床效果。

