超声与MRI早期RA患者腕关节病变的价值观察
邵汝标 彭剑锋 黄 婕 曾红艳
1.南方医科大学附属广州市花都区人民医院超声科 (广东 广州 510800)
2.南方医科大学附属广州市花都区人民医院医学影像科 (广东 广州 510800)
类风湿性关节炎(rheumatoid arthritis,RA)是一种慢性破坏性关节病,在我国的发病率为0.20%~0.40%,手腕关节受累较早,表现为对称性、持续性肿胀及疼痛,未及时治疗,病变会进行性加重,具有较高的致残率,因此能够早期确诊并进行相应治疗,能使患者得到较好的预后[1-2]。临床通常采用X线检查,但其敏感性较差,无法发现早期手腕关节的滑膜炎、骨破坏等情况,因而需采用其他检测[3]。MRI能够进行矢、冠、轴面的多方位扫描,从而全面显示关节滑膜及周围软组织、软骨及骨质结构以及积液等情况,使准确反映早期RA的病理成为可能,但其无法观察血流情况[4]。超声分辨率高,尤其是对含液体的软组织细微结构,因而对滑膜炎、骨侵蚀等病变具有较好的显示作用,同时其价格低廉、无放射性,在关节病变诊断中具有一定价值[5]。因而本文对早期及晚期RA患者采用超声及MRI进行诊断,探究超声对早期RA诊断价值,报告如下。
1 资料与方法
1.1 一般资料选取2018年1月至2020年3月来我院就诊的RA患者60例,根据病程分为早期组与晚期组,早期组病程<2年,共28例;晚期组病程≥2年,共32例。
纳入标准:均符合1987年美国风湿病协会修订RA[6]诊断标准。排除标准:其他疾病引起的腕关节损害者;伴有严重心肺肾疾病或恶性肿瘤者;曾有手腕外伤或手术史者;妊娠或哺乳期妇女;精神异常者。早期组男8例,女21例,年龄30~72岁,平均(49.25±3.46)岁;病程为6个月~22个月,平均(12.34±3.12)个月。晚期组男9例,女22例,年龄31~73岁,平均(49.54±3.68)岁;病程为2年~7年,平均(3.58±1.02)年。所有受试者均知情并同意参与本研究;本研究经医学伦理委员会同意。
1.2 方法超声检查:采用阿洛卡ARIRTTA 70型彩色多普勒超声诊断仪,5~12Hz,患者取坐位或仰卧位,采用不同角度检测患者双侧腕关节及腕骨间关节,观察关节腔及肌腱周围是否有积液,关节面是否光滑,有无骨质侵蚀,腱鞘结构及回声特点;观察滑膜回声特点,测量最厚处滑膜的厚度。滑膜血流信号分级采用Akle半定量分级方法[7],0级:滑膜无血流信号;1级:1~2处点状血流信号;2级:3~4处血流信号,呈短条状,不超过50%滑膜面;3级:多处呈树枝状、网状血流信号,且超过50%滑膜面。
MRI:采用飞利浦1.5TMRI扫描仪,对患者双侧腕关节进行扫描。扫描序列:冠状位SE T1WI(TR 300ms,TE 14ms,层厚 3mm,层距 0.5mm,矩阵512×256)、快速SE T2WI冠状面(TR 2000ms,TE50ms,层距 0.5mm,矩阵384×224)及横轴T2WI。静脉注射对比剂GD-DTPA,剂量0.2mmol/kg,注射速率3mL/s,行SE T1WI冠状面及轴面扫描(TR 500ms,TE 14ms,层厚 4mm,层距 0.5mm,矩阵512×256),应用脂肪抑制技术观察腕掌关节、腕骨关节、桡腕关节、尺腕关节等关节滑膜、骨骼、肌腱等征象。
1.3 统计学方法采用SPSS 20.0统计学软件,计量资料以()表示,采用t检验;计数资料以率(%)表示,采用χ2检验,以P<0.05为差异有统计学意义。
2 结 果
2.1 两种影像学特征比较超声及MRI在滑膜炎、关节积液、肌腱腱鞘炎、骨侵蚀中的影像学特征比较如下,见表1,典型病例影像学图片见图1。
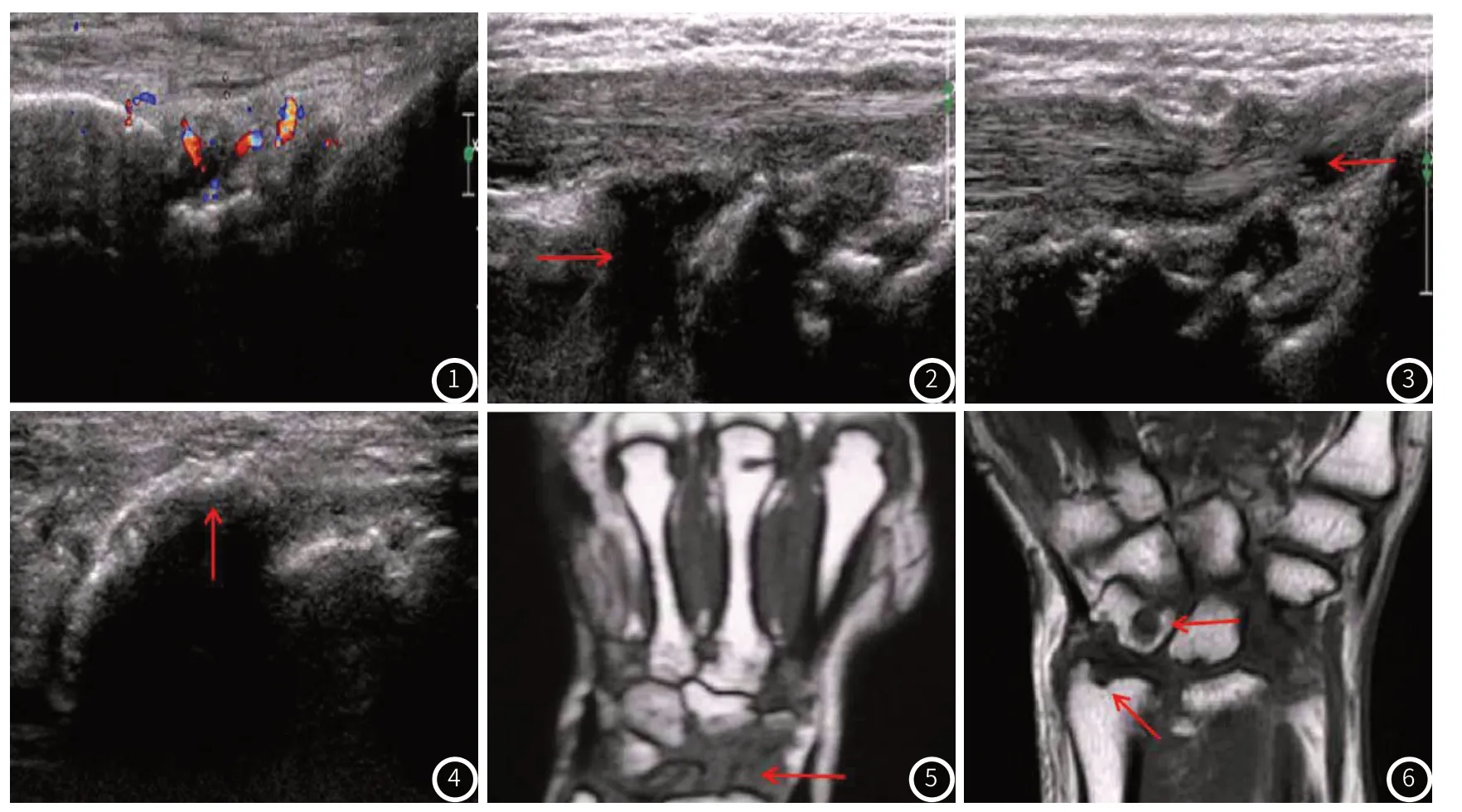
图1 RA患者超声及MRI影像学图片(图1~图4为超声图像,图1:滑膜增厚,血流信号3级;图2 关节积液;图3 肌腱腱鞘增厚,结构紊乱,周围炎性渗出;图4 腕骨虫嗜样骨质破坏;图5~图6 为MRI图片,图5:MRI中T1WI滑膜增厚;图6 MRI显示桡骨远端、舟骨骨质破坏。)
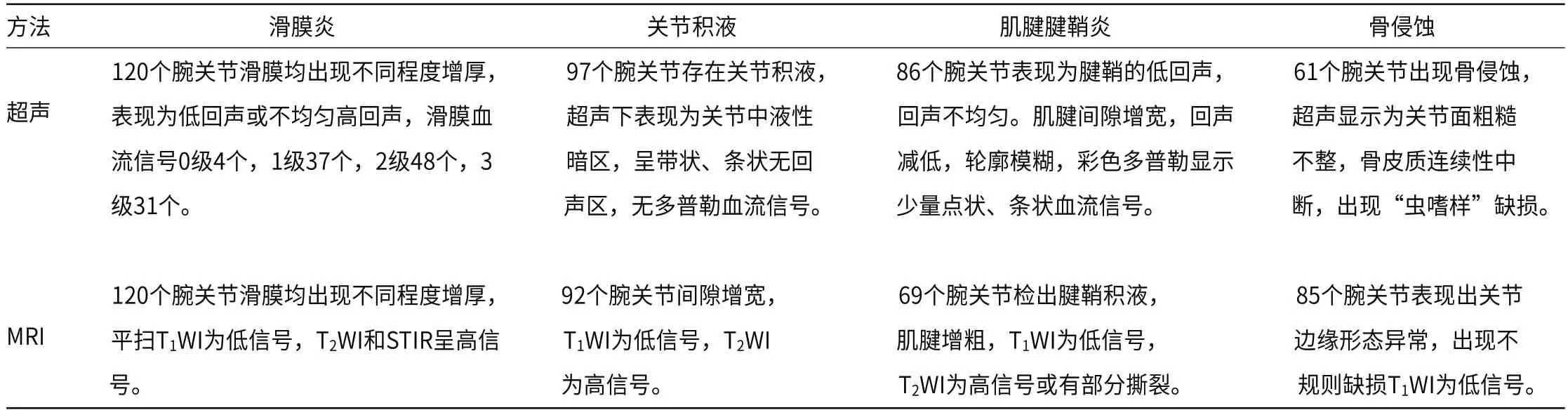
表1 两种影像学特征比较
2.2 超声对早期组及晚期组的检查结果比较超声检测两组在滑膜炎、关节积液、肌腱腱鞘炎、平均滑膜厚度检出率无明显差异(P>0.05),晚期骨侵蚀检出率高于早期组(P<0.05),结果见表2。
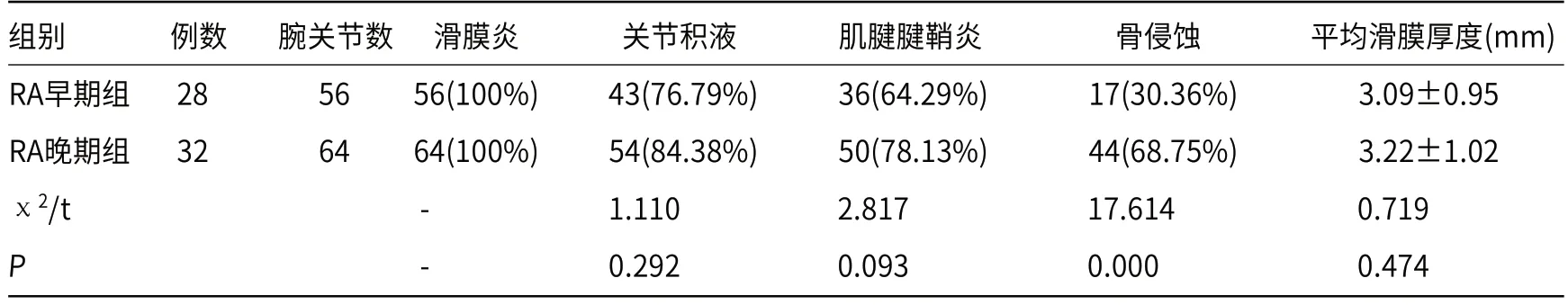
表2 两组超声检查结果比较
2.3 超声与MRI对RA患者腕关节病变的检出率比较两种检测方法对RA患者滑膜炎、关节积液的检出率无明显差异(P>0.05),超声对肌腱腱鞘炎的检出率高于MRI(P<0.05),MRI对骨侵蚀的检出率高于超声(P<0.05),结果见表3。
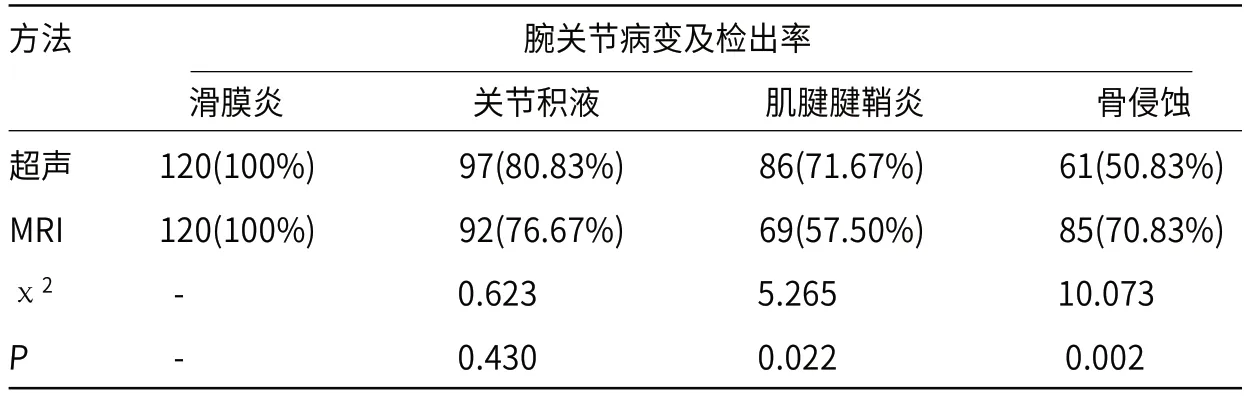
表3 超声与MRI对RA患者腕关节病变的检出率比较(n,%)
3 讨 论
RA是一种侵犯破坏性关节病,在我国发病率为0.2%~0.4%,早期病理改变主要为滑膜炎、腱鞘炎、关节积液及骨侵蚀,随着病情进展,会导致关节畸形并影响其他器官,早期诊断并进行治疗能有效减少致残率[8-9]。MRI软组织分辨力高,可多方位、多参数和多序列成像,能直接显示炎性滑膜及软骨、骨髓和肌腱,在RA的早期诊断中具有较高价值,但操作相对复杂、价格昂贵[10]。而超声分辨率较高,便宜且无放射性,近来在评估关节病变方面应用广泛[11]。
RA早期病变即表现出滑膜炎,免疫复合物在滑膜内沉着、滑膜充血水肿,继而形成血管翳,纤维组织的不均匀增生,均致滑膜不规则增厚[12]。本研究中60例患RA患者的120个腕关节均出现滑膜增厚,超声与MRI对滑膜炎的检出率均为100%,说明两者对滑膜炎检出具有一致性。超声对早期组及晚期组在滑膜炎上的检出率无明显差异。疾病的活动期时,增厚滑膜在超声上表现为均匀低回声,形态可不规则,血流信号多为2~3级,且有研究表明[13]血流分级越高,病情越严重,而在慢性期时,超声上多表现为不均匀的高回声,这主要是由于疾病的慢性期时,增生滑膜以纤维组织成分为主。
滑膜组织充血、水肿、毛细管增生、通透性增加、浆液渗出、形成关节腔积液,而研究表明超声在关节腔积液的检查上灵敏度较高,可检出低于1mL的液体[14]。本研究中,超声对早期组及晚期组在关节积液上的检出率无明显差异,说明患者早期即出现关节积液。关节积液在超声中显示为关节液性暗区,MRI中T1WI为低信号,T2WI因含水量增加为高信号,两种检测方式对关节积液的检出率无明显差异,说明两种方法均能有效检出关节积液。
RA滑膜的慢性炎症反应可造成肌腱水肿、纤维化及腱鞘增厚甚至撕裂[15]。本研究中超声对早期组及晚期组在肌腱腱鞘炎的检出率无明显差异,说明在RA早期即出现明显肌腱腱鞘损害。超声显示大多数RA患者肌腱增厚,回声减低,有炎性液体渗出,说明超声可判断肌腱炎症。肌腱炎在MRI上表现为腱鞘增厚或积液,T1WI为低信号或等信号,T2WI信号增高,边界不清,增强扫描强化。本研究中,超声对肌腱腱鞘炎的检出率高于MRI,说明超声对肌腱腱鞘炎的检出优于MRI。杜引会等[16]研究表明超声及MRI对关节积液、滑膜炎均具有较高诊断价值,而超声对肌腱腱鞘炎的检查率高于MRI,与本研究结果一致。
骨侵蚀病变基础是由于血管翳引起软骨变性和破坏,加之骨代谢失衡,是RA患者致残的主要原因,多为晚期病变[17]。本研究中,晚期骨侵蚀检出率高于早期组,MRI对骨侵蚀的检查率高于超声检测。骨侵蚀在超声中显示为关节面粗糙不整,骨皮质连续性中断,出现“火山口样”缺损或“虫嗜样”缺损,与陈晔等[18]研究中病情结果类似。而MRI表现为关节边缘形态异常,出现不规则缺损T1WI为低信号,T2WI为高信号。由于超声无法有效穿透骨组织,难以清晰示腕骨解剖结构,且检测结果与医师经验也有一定关系,因而MRI对于骨侵蚀的检出率显著高于超声。
综上所述,超声及MRI均能较好地评估RA患者早期病变,而超声快捷、廉价、易于重复且无放射性等优点,可作为早期RA的首选诊断方法,当超声表现不典型时,可进一步采用MRI进行诊断。

