肋间神经阻滞麻醉在乳腺手术中的应用效果分析
杨丽萍(昆山市中医医院甲乳外科,江苏 昆山 215300)
目前,临床仍有大部分乳腺疾病需通过手术切除活检进行明确诊断与治疗,但由于手术方式属于体表浅表手术,在手术麻醉方式的选择上仍存在争议[1-2]。以往临床多选择局部浸润麻醉,通过对手术切口周围注射局麻药物,虽能达到一定的镇痛效果,但对于部分病灶较多且病灶较深的患者来说,由于镇痛效果不佳经常需多次加用局麻药,这不仅延长了手术时间,还增加了患者的痛苦[3-4]。近年来,随着超声技术在临床麻醉中的不断应用,肋间神经阻滞在超声技术的引导下可通过直视神经、血管、穿刺针位置及局麻药物扩散的情况,从而获得满意的麻醉效果并能减少药物不良反应的发生[5-6]。本研究探讨肋间神经阻滞麻醉在乳腺手术中的应用效果,旨在为临床麻醉方式的选择提供参考意见。报道如下。
1 资料与方法
1.1 一般资料回顾性分析2020年11月至2021年10月我院收治的乳腺手术治疗的104例患者,根据麻醉方式不同分为A和B组各52例。A组年龄24~55(35.98±4.24)岁;体质量指数(BMI)18.9~24.1(21.25±1.32)kg/m2;手术时间(37.35±5.42)min。美国麻醉医师协会(ASA)分级:Ⅰ级30例、Ⅱ级22例;手术类型:乳房肿块切除活检46例,钼靶导丝定位下钙化灶切除活检1例,乳管镜导丝定位下乳腺区段切除术5例。B组年龄25~56(36.93±4.32)岁;BMI 18.9~24.1(21.37±1.33)kg/m2;手 术 时 间(36.44±5.03)min。ASA分级:Ⅰ级31例、Ⅱ级21例;手术类型:乳房肿块切除活检39例、钼靶导丝定位下钙化灶切除活检4例、乳管镜导丝定位下乳腺区段切除术9例。两组一般资料比较,无显著差异(P>0.05),具有可比性。
1.2 纳入与排除标准纳入标准:(1)均确诊为乳腺良性病变者;(2)均接受乳腺手术且无手术禁忌证;(3)ASA分级Ⅰ~Ⅱ级;(4)临床资料完整。排除标准:(1)对麻醉药物过敏者;(2)严重肝、肾功能障碍者;(3)近期内使用过镇痛、镇静药物者;(4)存在精神功能障碍无法完成评分;(5)合并恶性肿瘤及严重心血管疾病患者。
1.3 麻醉方法A组接受局部浸润麻醉,具体如下:选择生理盐水稀释后的0.5%盐酸利多卡因,先在病灶表面皮内推注局麻药,形成皮丘,然后经皮丘刺入皮下,在病灶周围分层注射麻药,阻滞神经末梢,每次注射前都应回抽防止局麻药误入血管。B组接受肋间神经阻滞麻醉,具体如下:取仰卧位,患侧上肢外展、肘部屈曲,手靠头摆放,充分暴露肋间隙,常规进行消毒铺巾。根据乳房病变的位置确定穿刺的肋间,在患侧腋中线处将左手的中指和食指分别置于肋骨的上缘和下缘,选择0.5%盐酸利多卡因并于食指上缘进针,当针尖碰到肋骨,注射局麻药少许浸润肋骨骨膜,然后将针尖在肋骨上逐渐下移,滑向肋骨下缘时有落空感,回抽无血液,即注射局麻药2 ml。依次自上而下做肋间神经阻滞,4~5个肋间阻滞后,用针尖测试病变处皮肤出现麻木感后,即可进行手术。
1.4 临床观察指标(1)对比两组麻醉起效时间。(2)对比两组麻醉有效镇痛持续时间。(3)对比两组术中(T0)及术后不同时间点[术后1 h(T1)、术后2 h(T2)、术后4 h(T3)]的视觉模拟评分(VAS)及Ramsay镇静评分,VAS:0分表示无疼痛;1~3分表示轻微疼痛,患者能忍受;4~6分表示中度疼痛,已影响到睡眠,尚能忍受;7~10分表示强烈疼痛,无法忍受。分值越高,疼痛越强烈。Ramsay镇静评分:1分为不安静、烦躁;2分为安静合作;3分为嗜睡,可听从指令;4分为睡眠状态,但可唤醒;5分为睡眠状态,反应迟钝,需较强刺激才有反应;6分为对刺激无反应。1分为镇静不足;2~4分为镇静适中;5~6分为镇静过度。(4)统计两组恶心呕吐、头晕及呼吸抑制等不良反应发生率。
1.5 统计学处理数据采用SPSS 23.0统计学软件进行处理,计量资料采用(±s)表示,行t检验;计数资料采用[n(%)]表示,行χ2检验。等级资料采用秩和检验。P<0.05为差异具有统计学意义。
2 结果
2.1 两组起效时间比较A组麻醉起效时间(4.34±1.27)min,B组为(4.05±1.85)min,两组比较,差异无统计学意义(t=0.932,P>0.05)。
2.2 两组有效镇痛时间比较B组有效镇痛持续时间长于A组,差异有统计学意义(P<0.05)。见表1。
表1 两组有效镇痛持续时间比较(±s,h)

表1 两组有效镇痛持续时间比较(±s,h)
组别B组A组t P n 52 52有效镇痛持续时间3.48±0.42 1.58±0.37 24.478 0.00
2.3 两组VAS、Ramsay镇静评分对比B组T0~T3各个时间点VAS均低于A组,Ramsay镇静评分均高于A组(P<0.05)。见表2、3。
表2 两组不同时间点VAS比较(±s,分)
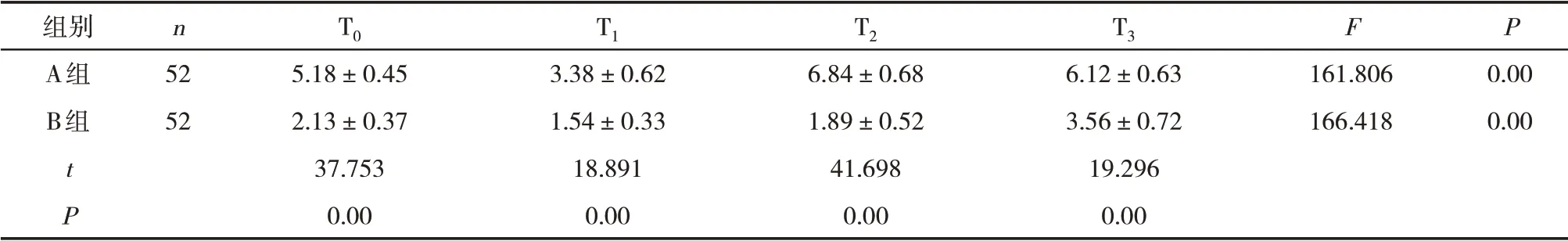
表2 两组不同时间点VAS比较(±s,分)
组别A组B组t P n 52 52 T0 5.18±0.45 2.13±0.37 37.753 0.00 T1 3.38±0.62 1.54±0.33 18.891 0.00 T2 6.84±0.68 1.89±0.52 41.698 0.00 T3 6.12±0.63 3.56±0.72 19.296 0.00 F 161.806 166.418 P 0.00 0.00
表3 两组不同时间点Ramsay镇静评分比较(±s,分)

表3 两组不同时间点Ramsay镇静评分比较(±s,分)
组别B组A组t P n 52 52 T0 2.52±0.47 1.88±0.45 7.093 0.00 T1 2.58±0.27 2.05±0.24 5.580 0.00 T2 2.69±0.31 2.46±0.35 3.547 0.001 T3 2.37±0.28 2.14±0.27 4.264 0.00 F 28.113 33.090 P 0.00 0.00
2.4 两组不良反应比较B组不良反应总发生率(5.77%)略低于A组(7.69%),但无统计学意义(P>0.05)。见表4。

表4 两组不良反应发生率比较[n(%)]
3 讨论
近年来,随着人们对自我保护意识的增加及对乳腺疾病的重视,越来越多的乳腺疾病被诊断出且大部分多为良性,根据流行病学统计显示,每年罹患乳腺疾病的发病率以5%~20%的速度上升[7-9]。由于乳腺位置较为特殊,在实行手术治疗时会受到疾病类型、位置及局麻药物安全剂量的限制,从而无法获得最佳的麻醉效果,导致镇痛效果不理想从而影响预后恢复[10-11]。
传统针对乳腺手术多选择局部浸润麻醉,但由于该方式会导致局部压力增高,引起乳腺组织水肿,造成对病灶的定位相对困难,从而增加了手术的难度[12-14]。随着神经麻醉技术的发展,肋间神经阻滞具有镇痛效果好、苏醒时间快等优势被广泛应用于乳房或胸壁手术的麻醉中。罗哌卡因是肋间神经阻滞麻醉中最为常见的麻醉药物,其属于长效酰胺类局麻药,具有较高的脂溶性、麻醉效能及清除率,更适合于镇痛[15]。本研究结果显示,B组有效镇痛持续时间长于A组,提示肋间神经阻滞麻醉应用于乳腺手术中效果较佳。肋间神经阻滞麻醉还可以降低全身麻醉药物的联合用量,使得患者在术中更加平稳,术后恢复更快。本次对镇痛及镇静效果进行分析发现,B组T0~T3各个时间点的VAS均低于A组、Ramsay镇静评分均高于A组,提示肋间神经阻滞麻醉应用于乳腺手术中具有较好的镇痛、镇静效果。分析原因可能为肋间神经的外侧皮支于腋中线至腋前线分出,因此在腋中线做阻滞取得更理想的麻醉效果,且该处无背阔肌及胸大肌覆盖,肋间隙容易触摸清楚,方便操作。此外,在切除靠近乳房上缘的病变时可加做锁骨上神经分支的阻滞,一般在第二肋骨中点的下缘阻滞支配胸壁上部的分支,以达到较好的镇痛效果。本研究显示,两组不良反应发生率对比无显著差异,但肋间神经阻滞麻醉有可能造成气胸、血胸等并发症,这与患者自身的情况、操作者的水平经验存在一定的关系,故对于部分肥胖的、肋间隙触摸不清的患者可借助B超引导下肋间神经阻滞以获得满意的临床麻醉效果。
综上所述,与常规局部浸润麻醉相比,肋间神经阻滞麻醉应用于乳腺手术中效果较佳,不仅能延长麻醉药物的镇痛时间,还可以明显减轻术中及术后疼痛,有较好的镇静效果,且没有增加不良反应的发生率,值得临床推广应用。

