单眼弱视患儿黄斑区微血管结构和血流密度改变及视觉质量分析
田 敏 张熙伯 熊 鑫 王 勇 罗林碧 张沛霖 吕红彬
弱视是儿童视力障碍的最常见原因,儿童弱视的患病率为0.8%~3.3%[1],如果不及时治疗,其严重的视觉障碍将成为重要公共健康问题,据报道弱视发展过程中的功能变化发生在视觉通路的各个层面。既往有关弱视眼光学相干断层扫描(OCT)的研究认为弱视眼的视网膜有变化,但存在争议。光学相干断层扫描血管造影术(OCTA)是一种新的无创成像技术,能够研究与人类弱视有关的视网膜微脉管系统变化。双通道视觉质量分析系统(OQASⅡ)可以对视觉质量进行客观评估,能综合反映像差、衍射与散射的信息能实现客观量化眼内散射程度。目前,有关OCTA和OQAS在单眼弱视儿童中应用的报道较少。因此,本研究采用OCTA和OQAS技术,对各种类型的单眼弱视儿童的双眼数据进行分析,探讨OCTA和OQAS技术在单眼弱视儿童中的应用价值。
1 资料与方法
1.1 一般资料研究对象选取2019年10月至2021年3月于西南医科大学附属医院眼科就诊的单眼弱视患儿81例,其中女43例,男38例,年龄5~12岁,平均年龄为(8.98 ±2.41)岁。根据《中华医学会眼科学分会斜视与小儿眼科学组弱视诊断专家共识(2011年)》中有关弱视的定义(即在视觉发育期,由于单眼斜视、未矫正的屈光参差、高度屈光不正及形觉剥夺引起的单眼或双眼最佳矫正视力低于相应年龄的视力,则为弱视;或双眼视力相差2行及以上,视力较低眼为弱视)。本研究入选标准如下:(1)单眼弱视(包括单眼屈光参差性弱视、斜视性弱视)、对侧眼最佳矫正视力≥1.0;(2)弱视眼均为黄斑中心凹注视。排除标准:(1)有可能改变微血管血流的系统性疾病(包括糖尿病、高血压、心血管系统疾病等);(2)眼部有器质性病变;(3)检查合作较差;(4)弱视眼存在近视的患者;(5)既往行眼部手术;(6)双眼弱视。本研究遵循《赫尔辛基宣言》,并经西南医科大学附属医院伦理委员会审批,所有患儿监护人均知情并签署了知情同意书。
1.2 检查方法及评价指标
1.2.1 一般检查由同一位医师对所有患儿进行常规检查,包括视力检查、屈光度检查、眼球运动及眼位情况检查、眼轴测量、眼前节和眼后段检查等。采用标准对数视力表(带灯箱)对患儿远视力进行检测,视力记录采用最小分辨角的对数(logMAR)表示。采用复方托吡卡胺睫状肌麻痹检影验光检查患儿屈光度。采用IOLMaster700测量患儿眼轴长度。使用裂隙灯及检眼镜对患儿眼前节和眼后段进行检查。
1.2.2 黄斑OCT检查采用日本拓普康公司生产的OCT(DRI OCT Triton)对受检者的眼底进行扫描,以系统默认的糖尿病早期治疗研究小组黄斑部格子分区(ETDRS)将黄斑区分为3环9区,即以黄斑中心凹为圆心,1 mm(中央黄斑区)、3 mm(内环区)、6 mm(外环区)为直径作圆,将内外圆环分割为上、下、鼻、颞4个环形区;在本研究中,只有信号彩带颜色变绿(信号值>55)且无断层的图像才被认为是高质量的扫描图而被采纳;利用OCT自带的数据分析软件导出相关数据,具体包括上述各分区的视网膜厚度的平均值,并将获取的各相关数据进行统计学分析。
1.2.3 OCTA检查OCTA(Zeiss,德国)检查时以黄斑中心凹为中心在3 mm×3 mm范围和6 mm×6 mm范围内。选取视网膜浅层毛细血管层,在3 mm×3 mm 范围内,将所得图像划分为以黄斑中心凹为圆心,直径 1 mm 和3 mm 的内外2 个同心圆,采用自带分析软件得到 1 mm ×1 mm、直径 1~3 mm 以及 3 mm ×3 mm 范围内的血管线性密度(VD)和血流灌注密度(PD),分别记为 VD1 mm ×1 mm、VD1 mm ×3 mm、VD3 mm ×3 mm、PD1 mm ×1 mm、PD1 mm ×3 mm、PD3 mm ×3 mm;在6 mm×6 mm范围内,将所得图像划分为以黄斑中心凹为圆心,直径 1 mm 、3 mm和6 mm的3个同心圆,采用自带分析软件得到 1 mm ×1 mm、直径1~3 mm、3~6 mm及6 mm×6 mm范围内的VD和PD值,分别记为 VD1 mm ×1 mm、VD1 mm ×3 mm、VD3 mm ×6 mm、VD6 mm ×6 mm、PD1 mm ×1 mm、PD1 mm ×3 mm、PD3 mm ×6 mm、PD6 mm ×6 mm;VD是把每一根血管看作线条进行描绘,计算一定区域内线条的总长度与该区域面积的比值;PD是计算血管管径在一定区域内的覆盖面积与该区域面积的比值;通过自动或手动描记 FAZ 范围,计算 FAZ 面积与周长,并通过软件进行计算,形态指数 0 到 1 表示 FAZ 形态规则,FAZ 形态越接近圆指数越接近 1,反之则接近0。
1.2.4 OQASⅡ客观视觉质量检查使用OQASⅡ客观视觉质量分析仪(Visiometrics公司,西班牙)评估客观视觉质量。在暗室条件下,依据 OQAS标准操作程序进行视觉质量测量操作。通过OQASⅡ客观视觉质量分析仪检测采集以下6个指标:MTF截止空间频率(MTF cutoff)、斯特列尔比值(SR)、客观散射指数(OSI)、 100%对比敏感度的OQAS分值(OV100%)、 20%对比敏感度的OQAS分值(0V20%)、9% 对比敏感度的OQAS分值(OV9%)。等效球镜度为+5.0~0 D且柱镜度在0.5 D以内的患者,在仪器内置镜片矫正状态下检查,当患者等效球镜超出范围或柱镜超过0.5 D时,通过在仪器凹槽内放置镜片矫正状态下检查。本研究将瞳孔直径设定为4 mm,每眼测量3次并记录其平均值。
1.3 统计学分析所有数据采用 SPSS 22.0统计学软件进行统计学分析,定量资料采用均数±标准差表示。组间定量资料比较采用独立样本t检验或配对t检验,定性资料比较采用χ2检验或 Fisher确切概率法。采用多因素线性回归分析分别对患儿性别、年龄、两眼的等效球镜差值、眼轴长度差值、OQAS各参数差值对OCTA结果的影响程度进行评估,差异有统计学意义(P<0.05)。
2 结果
2.1 一般情况本研究共纳入单眼弱视5~12岁患儿81例,其中单眼屈光参差性弱视47例,斜视性弱视34例。所有患儿眼前段和眼后段检查以及眼球运动均正常。经IOLMaster检查显示:患儿弱视眼眼轴长度为(21.72±1.11)mm,对侧眼眼轴长度为(22.73±0.69)mm,两者比较差异有统计学意义(t=6.96,P<0.001);弱视眼等效球镜度为(3.35±1.31)D,对侧眼为(1.27±0.43)D,两者比较差异具有统计学意义(t=6.825,P<0.001);弱视患儿最佳矫正视力(logMAR)为0.81±0.49,对侧眼为0,两者比较差异具有统计学意义(t=10.74,P<0.001)。
2.2 黄斑区视网膜厚度分析弱视眼黄斑部分区域较对侧眼厚,弱视眼黄斑区外环上、外环下和外环均值较对侧眼厚(均为P<0.05),差异均有统计学意义;其他区域两者比较差异均无统计学意义(均为P>0.05)(见表1)。屈光参差性弱视与斜视性弱视患者弱视眼之间的黄斑区视网膜厚度比较,差异均无统计学意义(均为P>0.05)(见表2)。
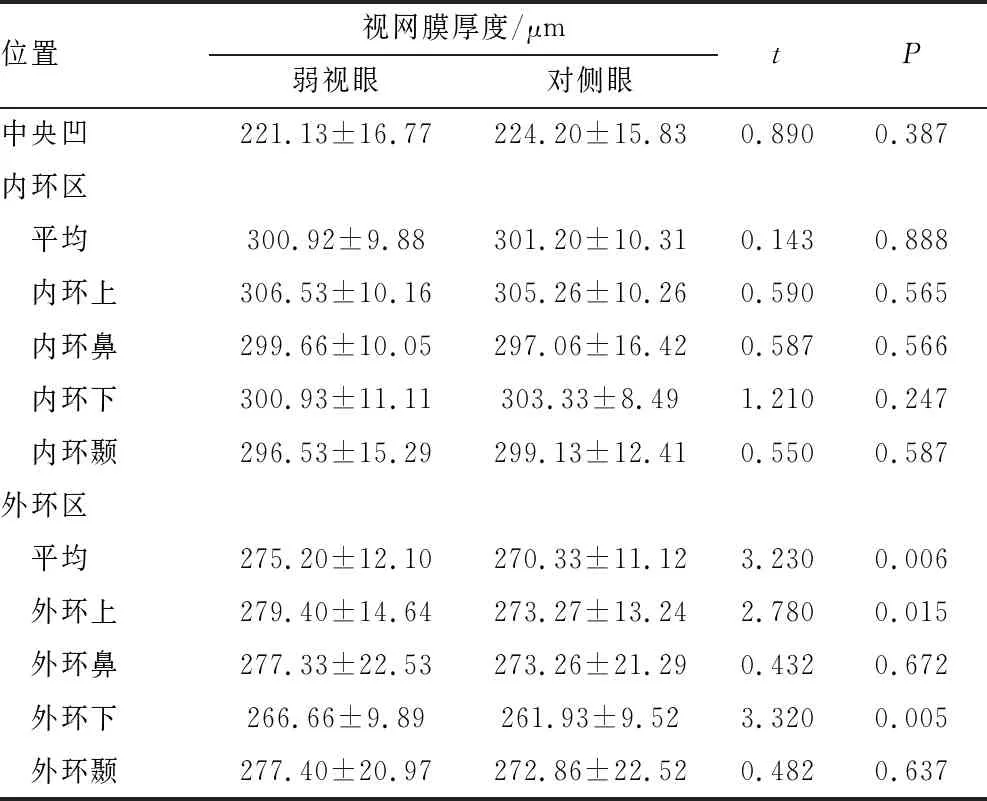
表1 患者两眼黄斑区视网膜厚度结果比较
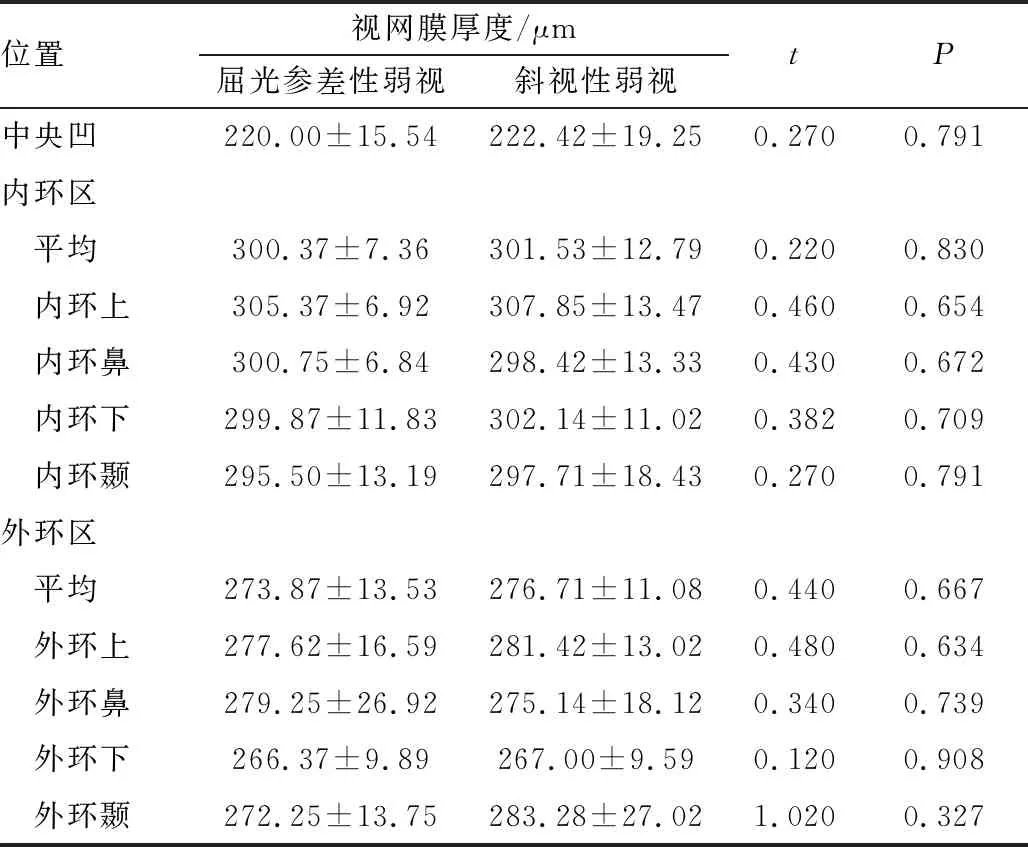
表2 屈光参差性弱视和斜视性弱视患者弱视眼的黄斑区视网膜厚度比较
2.3 OCTA扫描结果
2.3.1 OCTA 3 mm ×3 mm黄斑扫描模式结果弱视眼的VD1 mm ×1 mm、VD1 mm ×3 mm、VD3 mm ×3 mm均小于对侧眼,差异均具有统计学意义(均为P<0.05)(见表3),其中屈光参差性弱视眼的VD1 mm ×1 mm小于斜视性弱视眼,差异具有统计学意义(P<0.05)(见表4);而FAZ面积、FAZ周长和FAZ形态指数两者之间的差异均无统计学意义(均为P>0.05)。弱视眼的PD1 mm ×1 mm、PD1 mm ×3 mm、PD3 mm ×3 mm均小于对侧眼,差异均有统计学意义(均为P<0.05)(见表3),其中屈光参差性弱视眼的PD1 mm ×1 mm小于斜视性弱视眼,差异有统计学意义(P<0.05)(见表4)。
2.3.2 OCTA 6 mm ×6 mm黄斑扫描模式结果弱视眼的VD1 mm ×1 mm、VD1 mm ×3 mm均小于对侧眼,差异均有统计学意义(均为P<0.05)(见表3),其中屈光参差性弱视眼的VD1 mm ×1 mm小于斜视性弱视眼,差异有统计学意义(P<0.05)(见表4);而VD3 mm ×6 mm、VD6 mm ×6 mm、FAZ面积、FAZ周长和FAZ形态指数两者相比差异均无统计学意义(均为P>0.05)。弱视眼的PD1 mm ×1 mm、PD1 mm ×3 mm均小于对侧眼,差异均有统计学意义(均为P<0.05)(见表3),其中屈光参差性弱视眼的PD1 mm ×1 mm小于斜视性弱视眼,差异有统计学意义(P<0.05)(见表4);而PD3 mm ×6 mm、PD6 mm ×6 mm两者之间的差异无统计学意义(P>0.05)(见表3)。
2.4 OQAS结果弱视眼和对侧眼OQAS评价结果见表3,弱视眼的MTFcutoff、OV100%、OV20%、OV9%、SR均低于对侧眼,弱视眼的OSI高于对侧眼,差异均有统计学意义(均为P<0.05)(见表5)。屈光参差性弱视眼的MTFcutoff、OV100%均低于斜视性弱视眼,OSI高于斜视性弱视眼,差异均有统计学意义(均为P<0.05)(见表6)。
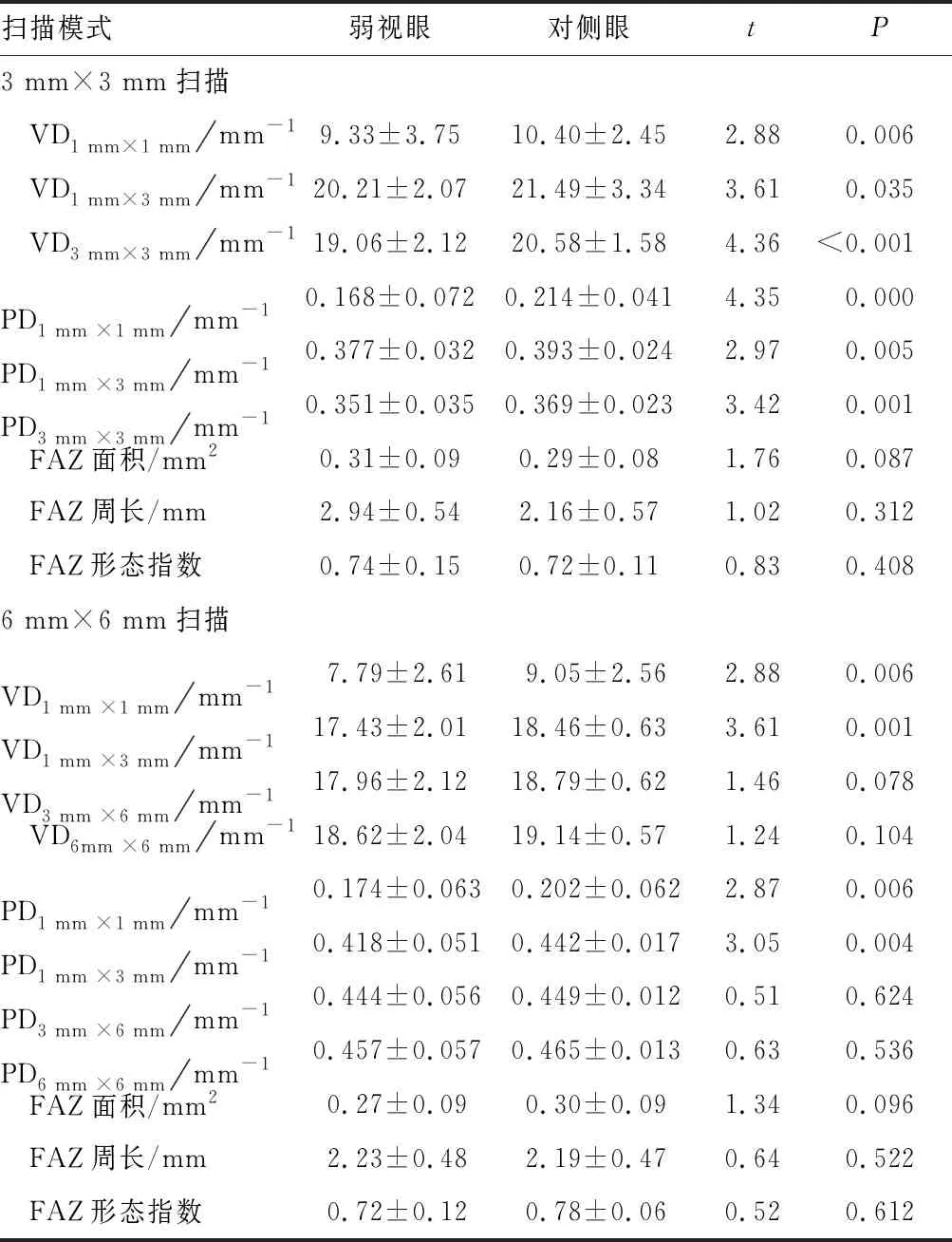
表3 患者两眼OCTA扫描结果比较

表4 屈光参差性弱视眼和斜视性患者弱视眼的OCTA扫描结果比较

表5 患者两眼客观视觉质量结果比较

表6 屈光参差性弱视和斜视性弱视患者弱视眼的客观视觉质量结果比较
2.5 各参数与血流参数的相关性选择3 mm ×3 mm范围及6 mm ×6 mm范围黄斑扫描结果中,两眼比较差异有统计学意义的区域进行多因素线性回归分析,分别以3 mm×3 mm扫描中VD1 mm ×1 mm、VD1 mm ×3 mm、VD3 mm ×3 mm、PD1 mm ×1 mm、PD1 mm ×3 mm、PD3 mm ×3 mm和6 mm×6 mm扫描中VD1 mm ×1 mm、VD1 mm ×3 mm、PD1 mm ×1 mm、PD1 mm ×3 mm双眼的差值为因变量,以两眼等效球镜度、眼轴长度、视力、MTF、SR、OV100%、OV20%、OV9%、OSI的差值为自变量,发现各自变量对弱视眼和对侧眼黄斑区血流改变均无影响(P>0.05)(见表7)。
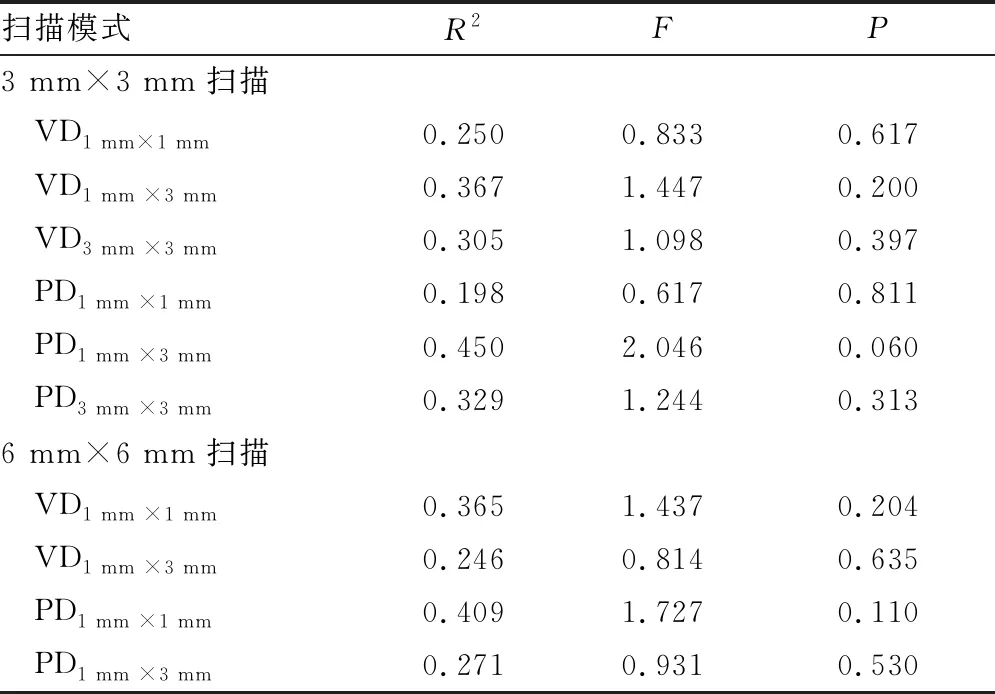
表7 两眼黄斑区血流差值的影响因素分析
3 讨论
弱视发生在大脑发育的关键时期,是视觉系统发育障碍所导致的,主要表现为弱视眼视力受损,其中屈光参差性弱视和斜视性弱视较常见[2]。在本研究中,单眼屈光参差性弱视47例(58%),斜视性弱视34例(42%),弱视眼最佳矫正视力低于对侧眼。有研究认为弱视眼的视力下降不完全是因为眼睛的结构异常导致[3]。本研究发现弱视眼等效球镜度高于对侧眼,并且弱视眼眼轴长度低于对侧眼。该等效球镜度主要是由于远视性屈光不正造成,且远视眼眼球长度随着远视度数的增加而降低。有研究发现,弱视的严重程度与弱视眼屈光不正的严重程度有关,弱视眼屈光不正的程度越高,患重度弱视的风险就越大[4]。
既往对弱视眼的黄斑OCT检查结果存在争议。有研究发现,屈光参差性弱视、屈光不正性弱视儿童黄斑中心凹厚度、视盘周围及各象限 RNFL 厚度均明显高于对照组和斜视性弱视儿童,并推测弱视患儿在视觉发育期间,诸多因素影响了黄斑细胞特别是锥体细胞分化,导致弱视眼的中心凹厚度较正常眼厚[5-6];但也有研究认为,弱视眼和对照眼之间黄斑厚度没有差异[7],认为单纯斜视性弱视的患者黄斑OCT与正常眼比较几乎没有变化[8]。但是,本研究通过黄斑OCT检查发现,弱视眼黄斑部分区域较对侧眼厚,弱视眼黄斑区外环上、外环下和外环均值较对侧眼厚。推测可能是由于视力模糊对弱视眼无足够的刺激作用,影响了黄斑结构的正常成熟以及相关的Henle纤维远离中央凹的运动[9]。Bruce等人[10]推测黄斑厚度增加可能是感光体水平改变所导致的结果。
对于弱视眼早期的研究已经发现[11],弱视眼的相对脑血流量和葡萄糖代谢减少,由此可以推测,弱视眼视网膜血流可能发生改变。由于弱视眼缺乏正常的视觉体验,弱视眼中的浅层和深层视网膜血流的变化可能与视网膜的异常发育有关[7]。本研究探讨了视网膜浅层血流,通过黄斑区OCTA的检查发现,弱视眼在3 mm×3 mm黄斑扫描中浅层视网膜的VD值和PD值较对侧眼下降,其中屈光参差性弱视眼在VD1 mm ×1 mm和PD1 mm ×1 mm中较斜视性弱视眼下降;弱视眼在6 mm×6 mm黄斑扫描中浅层视网膜的VD值和PD值在中心和内层较对侧眼下降,其中屈光参差性弱视眼在VD1 mm ×1 mm和PD1 mm ×1 mm中较斜视性弱视眼下降,与Chen等[12]的研究一致,该研究发现,弱视儿童的浅层视网膜毛细血管丛(SCP)的血管密度显著降低,弱视儿童的中央凹平均减少了3.17%,在副中央凹平均减少2.76%。这些差异在屈光参差性弱视中最大,而在双侧弱视中则最小。屈光参差性弱视的黄斑区脉管系统密度损失大于斜视性弱视和双侧弱视。更好的视敏度与更高的SCP血管密度有轻微关系,该研究未发现弱视眼黄斑深层视网膜毛细血管丛(DCP)的血管密度或FAZ之间的显著差异,可能是由于DCP在视网膜层中距视网膜动脉和脉络膜循环较远的中间位置,同时发现视网膜厚度和黄斑灌注量之间呈正相关,可能是由于视网膜动脉系统可以满足内视网膜的氧气和营养需求,而脉络膜血管可以满足外视网膜的氧气和营养需求系统[13]。Sobra等[14]发现弱视眼的SCP血管密度降低和FAZ增大。Mualla等[15]仅发现弱视眼的SCP血管密度降低。然而,Lonngi等[7]和Yilmaz等[16]发现弱视眼浅层和深层毛细血管的血流密度均降低。Lonngi等[7]将斜视或屈光参差引起的13例单侧弱视眼与50例正常眼进行了比较,发现弱视眼的SCP和DCP的血管密度明显低于对照组。Yilmaz 等[16]发现弱视眼在中央凹处的SCP和DCP中的血管密度明显低于同侧眼和对照组,在中央凹旁区域,弱视眼的SCP的血管密度降低,但两组之间DCP的差异消失了。弱视眼的黄斑OCTA检查结果的研究存在争议,各研究之间的差异可能是由于受试者年龄的差异、种族差异、随机误差或先前研究中存在的图像投影伪影所致,投影伪影对更深的视网膜血管丛可视化的影响是一个主要问题[17]。在本研究中,我们还发现了黄斑外环区视网膜平均厚度的差值对弱视眼和对侧眼黄斑区血流差值无影响(P>0.05),与Chen等[12]的研究不一致,该研究认为视网膜浅层血管密度与黄斑内视网膜的厚度呈正相关,但这两者的关系需要进一步实验研究。
造成弱视眼视网膜血流密度降低的原因可能与视网膜神经节细胞异常有关。发育敏感期内弱视引起的异常视觉体验对初级视觉皮层神经元的形态和神经生理反应以及视皮质网络的功能连接有直接影响[18-19]。初级视觉皮层神经元反应能力的严重丧失可通过外侧膝状核中神经元的跨神经元变性而导致视网膜神经节细胞萎缩[20]。视网膜神经节细胞的大小和数量减少可导致内部视网膜变薄并且不需要密集的脉管系统;但也有研究认为,视网膜神经纤维层的厚度可能受屈光性弱视的影响,而不受斜视弱视的影响[21]。各种各样的实验动物研究表明,弱视眼的视网膜微观结构发生了变化,例如视网膜神经节细胞(RGC)的降解[22],RGC胞浆区域核仁体积的减少[23],内部丛状层变薄和双极突触数量减少[24],穆勒纤维密度降低[25]。有研究认为SCP和DCP中的微血管密度可能与视网膜神经节细胞的大小和数量减少有关,因为神经节细胞位于SCP营养区域[26]。内丛状层中突触数量的改变同时降低视网膜神经节细胞(RGC)的突触活性和接受区域大小[27-29]。由于RGC大小萎缩,RGC数量减少和功能退化,可能导致对视网膜密集脉管系统的需求减少。有研究表明,弱视眼视网膜血流密度降低的原因与视网膜发育异常、异常视觉刺激导致视网膜成熟停滞、黄斑结构的正常成熟以及Henle纤维远离中央凹运动、视觉刺激的缺乏等有关系[7,9]。
但是也有研究与本研究结果不一致。有研究表明,单纯斜视性弱视患者浅层视网膜血管丛密度与正常眼比较无差异,这与单纯斜视弱视眼本身没有明显的解剖发育病理这一假设相一致[30-31];也有研究表明,与正常对照眼比较,弱视眼的SCP和DCP降低,但与患者另一正常眼比较没有变化[32]。本研究发现,3 mm×3 mm黄斑扫描中VD和PD值较对侧眼下降,而在6 mm×6 mm黄斑扫描中只在中心和内层较对侧眼下降,说明6 mm×6 mm的区域进行黄斑扫描,由于视野大,可能会降低密度和分辨率。有研究认为,文献中的数据不一致可能源于多种原因,如弱视的类型和视网膜血管结构可能会交替变化[33]。在OCTA检查过程中,任何从固定点移开的眼睛移动都可能引起对不准问题,并且即使程度较小,也会严重影响测试结果。在同一研究组中将眼睛与屈光参差性弱视和斜视性弱视合并使用可能会导致OCTA测量不准确。有研究认为在3×3 mm区域内的可重复性和测量质量优于6×6 mm区域。使用3×3 mm的测量方法来获得更准确可信的结果[34]。
既往有对弱视患者的发病机制和眼部结构进行研究[35],但OQASⅡ在弱视眼中的研究甚少。OQASⅡ能客观全面获取弱视儿童视网膜成像质量的信息,并能准确地检测出弱视儿童客观散射情况,是一种临床上准确可靠的视觉质量分析方法[36]。对人类和动物的研究指出,弱视会导致皮质加工缺陷,同时还会出现感觉缺陷,包括空间分辨率降低,对比敏感度降低以及双眼神经细胞数量减少[37]。本研究发现弱视眼的MTF cutoff、OV100%、OV20%、OV9%、SR低于对侧眼,说明弱视儿童的视觉损害体现在低中高频率区,弱视儿童的光学质量较正常儿童下降。本研究还发现,弱视眼OSI值高于对侧眼,具体数值在正常阈值内,与肖信等[36]的研究不一致;但也有研究发现,超高度近视和高度近视的OSI值显著高于中度和低度近视,但仍然小于OSI的病理性阈值,这表明尽管近视屈光度的光学质量和散射变化在研究中具有重要意义,但它们仍在正常范围内,只能说明儿童弱视眼视网膜图像质量下降与弱视眼散射有一定的关系,使得弱视眼与对侧眼之间光学质量结果的比较更加可靠[38]。两眼之间的差异可能是由于高阶像差的差异导致的。根据 Lee 等[39]的研究发现总高阶像差与OSI呈正相关,与调制传递函数截止频率和Strehl比呈负相关,总体上表明弱视眼中可能存在更大的高阶像差。本研究发现,屈光参差性弱视眼的MTF cutoff、OV100%低于斜视性弱视眼,OSI高于斜视性弱视眼,说明屈光参差性弱视视觉质量更容易受损。有研究发现,弱视的严重程度随着远视屈光参差的增加而增加[40]。屈光参差性弱视的标准视力损失主要归因于光栅分辨率和对比敏感度的损失,这些损失受视网膜和纹状体皮层之间主要视觉系统内因素的限制,在斜视弱视中,光栅视力和对比敏感度损失仅占其整体视力损失的一小部分[41-42],因此屈光参差性弱视更容易累及视网膜。
本研究通过对单眼弱视患者的研究发现,等效球镜度、眼轴长度、视力、OQAS值对弱视眼和对侧眼黄斑区血流的改变均无影响,弱视眼视觉质量较对侧眼降低,屈光参差性弱视眼更敏感,黄斑区部分视网膜厚度较对侧眼厚,弱视眼在3×3 mm黄斑区域视网膜血流较对侧眼降低,6×6 mm区域只在中心和内层较对侧眼下降,且屈光参差性弱视眼在1×1 mm黄斑区域视网膜血流较斜视性弱视眼低。本研究存在一定的不足,缺乏大样本的研究以及同龄儿童的正常数据,并且未对各差异之间的具体机制进行深层次的研究。
综上所述,黄斑区OCT和OCTA对评估单眼弱视患儿视网膜的结构和血流变化检测有一定意义,其中屈光参差性弱视较斜视性弱视变化更大;弱视眼的视觉质量较正常对侧眼降低,屈光参差性弱视较斜视性弱视的视觉质量稍差,OQASⅡ能客观全面获取单眼弱视儿童视网膜成像质量的信息。我们推测在临床工作中可利用黄斑区OCTA、OCT和OQAS预测单眼弱视患者的疾病转归和弱视治疗之后的疗效评价。

