运动干预对非酒精性脂肪性肝病患者影响的meta分析
付洋洋 闫迎春 夏 帅 张 敏 李 娜
济宁医学院精神卫生学院,山东济宁 272067
非酒精性脂肪性肝病 (non-alcoholic fatty liver disease,NAFLD)是一种与遗传、环境紧密相关的代谢应激性肝脏受损而形成的临床综合征,它的疾病谱主要包括非酒精性单纯性脂肪肝、非酒精性脂肪性肝炎、肝纤维化及相关肝脏出现硬化[1]。美国等西方国家NAFLD 的患病率达20%~35%,而在国内NAFLD发病率为13%~43%,随着人们摄入过多高脂肪高能量食物,NAFLD 发病率也增长了一倍[2-3]。运动是NAFLD 患者有效的治疗方法,本研究在循证医学的视角下,将运动对相关指标影响效果进行定量化分析,为国内NAFLD 患者的干预提供参考依据。
1 资料与方法
1.1 检索策略
检索中国知网(China National Knowledge Infrastructure,CNKI)、维普(VIP)、万方数据库(WanFang Database)、中国生物医学文献数据库(Chinese Biomedical Literature Database,CBM)等中文数据库,检索Pub-Med、Embase、EBSCO、Cochrane Library、JBI 等外文数据库。检索时间自2011年至2021年12月,同时检索纳入研究的参考文献作为补充。中文检索词:“运动”“训练”“有氧运动”“抗阻运动”“非酒精性脂肪性肝病”,以知网为例:运动AND 非酒精性脂肪性肝病;训练AND 非酒精性脂肪性肝病;有氧运动AND 非酒精性脂肪性肝病;抗阻运动AND 非酒精性脂肪性肝病。英文检索词:“traning”“exercise”“sport”“aerobic exercise”“resistance exercise”“nonalcoholic fatty liver disease”“NAFLD”,以PubMed 为例:exercise AND nonalcoholic fatty liver disease;traning AND nonalcoholic fatty liver disease;exercise AND NAFLD;traning AND NAFLD;aerobic exercise AND nonalcoholic fatty liver disease;resistance exercise AND nonalcoholic fatty liver disease。
1.2 文献纳入与排除标准
纳入标准: ①文献设计类型为随机对照试验;②研究对象为NAFLD 患者,运动为主要干预方法;③运动干预方案的实施有监控,有具体运动量描述;④结局指标包括谷丙转氨酶(alanine aminotransferase,ALT)、谷草转氨酶(aspartate aminotransferase,AST)、总胆固醇(total cholesterol,TC)等。排除标准:①重复发表的研究成果;②文献结局指标不明确的研究;③研究数据报告不完整;④排除妊娠期、心血管疾病人群的研究;⑤会议论文。
1.3 文献筛选和资料提取
由2 名课题组成员按照纳入和排除标准独立进行文献筛选和资料提取。如遇意见不同,征求第三位成员意见确定。资料提取内容包括:纳入研究的第一作者、发表年份、研究对象、研究样本量、性别、干预手段、干预时间、结局指标等。
1.4 文献质量评价
2 名研究人员按照Cochrane Handbook(5.1.0 版)质量评价标准对纳入的文献进行独立评价,文献评价不一致时则由课题组其他人员协商决定。评价内容为:分配隐藏方案、结果数据的完整性、其他偏倚来源等项目。研究完全满足上述标准,评价等级为A 级;部分满足上述质量标准,评价等级为B 级;研究完全不满足上述质量标准,评价等级为C 级。
1.5 统计分析
采用Cochrance 协作网提供的RevMan 5.3 软件进行meta 分析。采用χ2检验对纳入文献进行异质性分析,采用I2对异质性进行定量分析。计算加权均数差(weighted mean difference,MD)值及其95%可信区间(confidence interval,CI)。
2 结果
2.1 文献检索结果
初检相关文献820 篇。阅读文献题目、摘要和全文后,最终纳入11 个随机对照试验研究。文献筛选流程见图1。
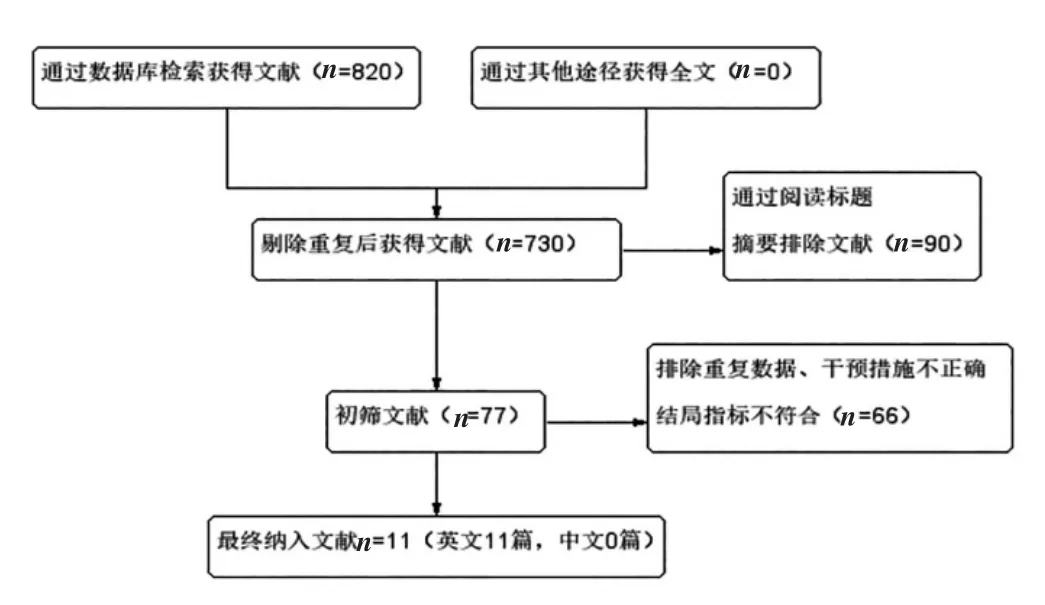
图1 文献检索结果
2.2 纳入文献的基本资料与质量评价
纳入分析的11 篇文章发表于2011—2017年,总样本量469 例,文献的基本资料见表1。文献质量评价结果见表2,风险偏倚见图2。

图2 风险偏移图
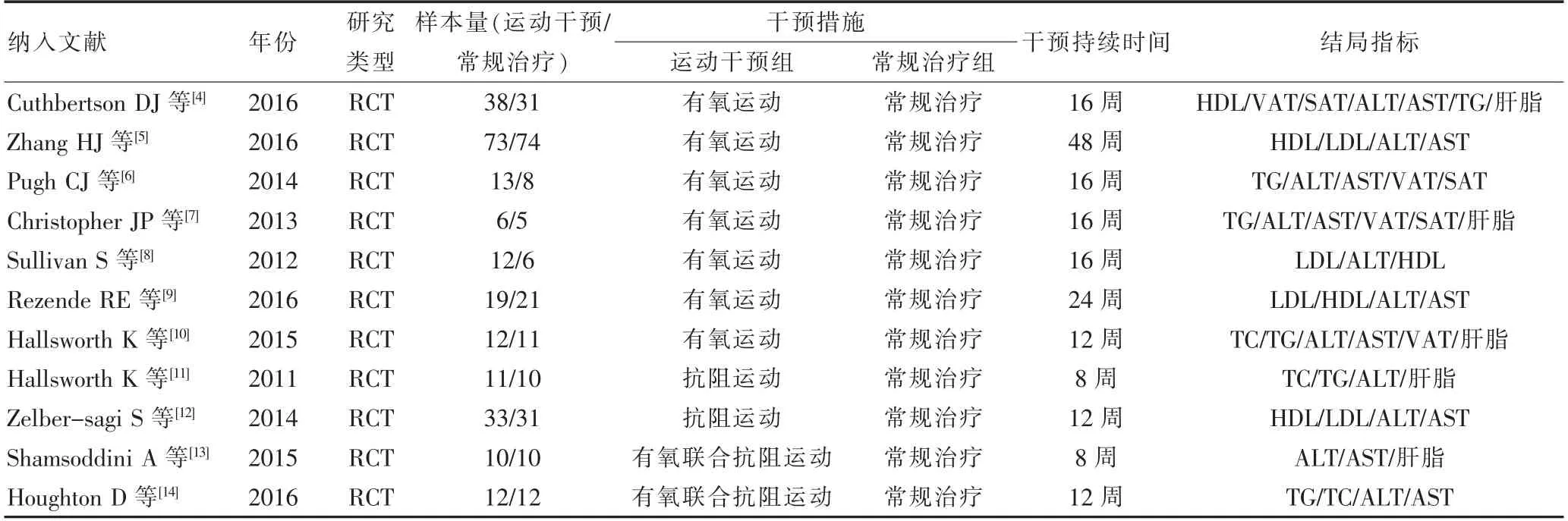
表1 纳入文献的基本资料
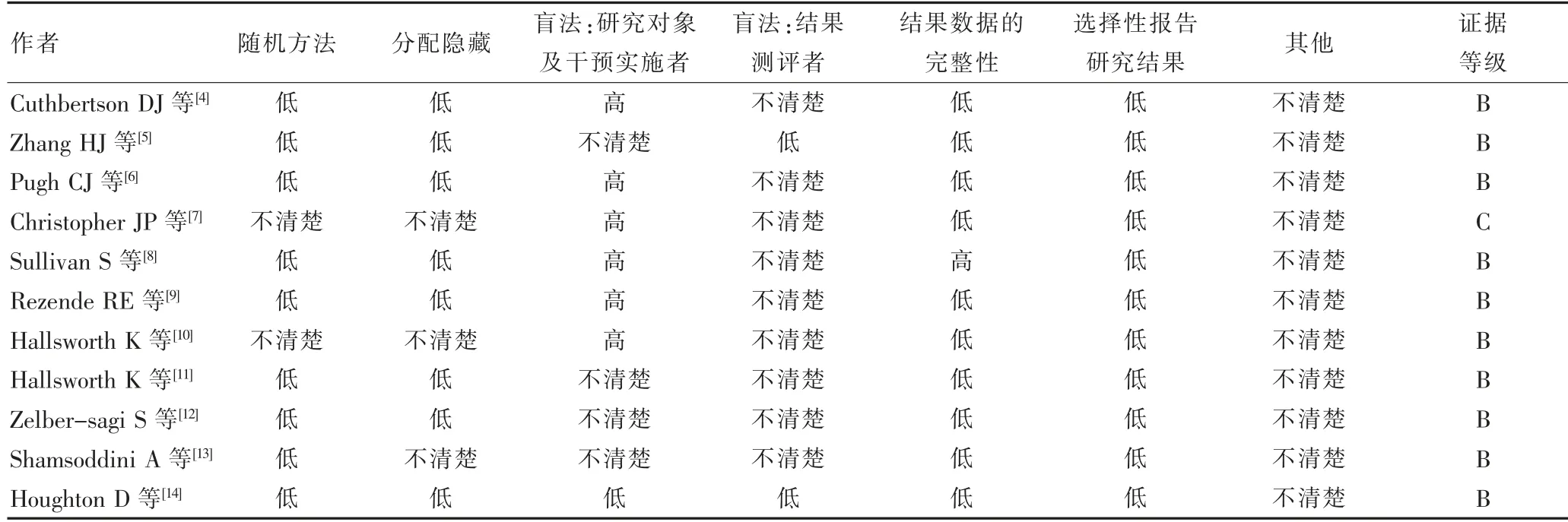
表2 文献质量评价
2.3 meta 分析结果
运动干预组患者的ALT[MD=-5.77,95%CI(-10.53,-1.00),P=0.02]、AST[MD=-4.22,95%CI(-7.68,-0.76),P=0.02]、低密度脂蛋白胆固醇(low density lipoprotein cholesterol,LDL-C)[MD=-7.20,95%CI(-13.10,-1.30),P=0.02]、内脏脂肪组织(visceral adipose tissue,VAT)[MD=-0.51,95%CI(-0.91,-0.11),P=0.01]、皮下脂肪组织(subcutaneous adipose tissue,SAT)[MD=-0.54,95%CI(-0.76,-0.33),P<0.01]水平低于常规治疗组,差异有统计学意义(P<0.05)。两组患者的高密度脂蛋白胆固醇(high -density lipoprotein cholesterol,HDL-C)[MD=0.02,95%CI(-0.06,0.10),P=0.60]、TC[MD=-0.14,95%CI(-0.75,0.46),P=0.64]、三酰甘油(triglycerides,TG)[MD=0.04,95%CI(-0.12,0.20),P=0.62]比较,差异无统计学意义(P>0.05)。
2.3.1 运动对VAT 影响的meta 分析结果4 项研究[4,6-7,10]运动干预对VAT 影响的研究结果合并分析,Q=5.40,df=3,P=0.15,I2=44%,采用固定效应模型。分析结果:合并效应量-0.51,95%CI(-0.91,-0.11),P=0.01,运动干预组患者的VAT 水平低于常规治疗组,差异有统计学意义(P<0.05)(图3)。
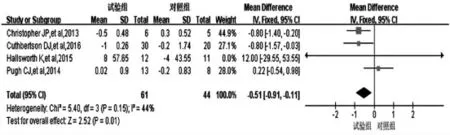
图3 运动干预对NAFLD 患者VAT 水平的影响
2.3.2 运动对LDL-C 影响的meta 分析结果 4 项研究[5,8-9,12]运动干预对LDL 影响的结果合并分析,Q=1.05,df=3,P=0.79,I2=0%,采用固定效应模型。分析结果:合并效应量-7.20,95%CI(-13.10,-1.30),P=0.02。结果表明运动干预组患者的LDL-C 水平低于常规治疗组,差异有统计学意义(P<0.05)(图4)。
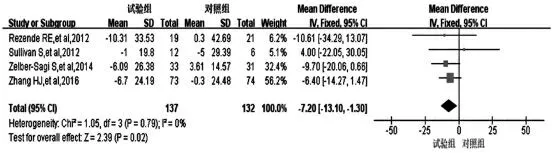
图4 运动干预对NAFLD 患者LDL-C 水平的影响
2.3.3 运动对ALT 影响的meta 分析结果 11 项研究[4-14]运动干预对ALT 影响的研究结果合并分析,Q=23.02,df=10,P=0.01,I2=57%,采用随机效应模型。分析结果: 合并效应量-5.77,95%CI (-10.53,-1.00),P=0.02。运动干预组患者的ALT 水平低于常规治疗组,差异有统计学意义(P<0.05)(图5)。
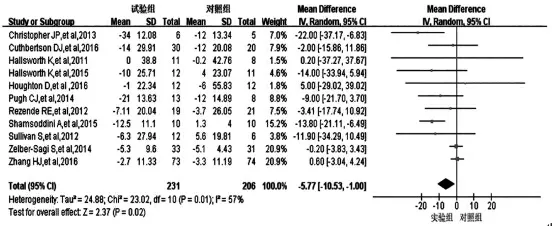
图5 运动干预对NAFLD 患者ALT 水平的影响
2.3.4 运动对AST 影响的meta 分析结果 9 项研究[4-7,9-10,12-14]运动干预对AST 影响研究结果合并分析,Q=22.13,df=8,P=0.005,I2=64%,采用随机效应模型。分析结果:合并效应量4.22,95%CI(0.76,7.68),P=0.02。运动干预组患者的AST 水平低于常规治疗组,差异有统计学意义(P<0.05)(图6)。
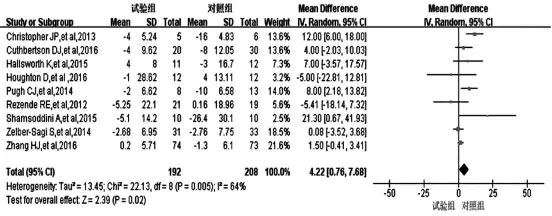
图6 运动干预对NAFLD 患者AST 水平的影响
2.3.5 运动对SAT 影响的meta 分析结果 3 项研究[4,6-7]运动干预对SAT 影响的研究结果合并分析,Q=2.54,df=2,P=0.28,I2=21%,采用固定效应模型。分析结果:合并效应量-0.54,95%CI(-0.76,-0.33),P<0.01。运动干预组患者的SAT 水平低于常规治疗组,差异有统计学意义(P<0.05)(图7)。
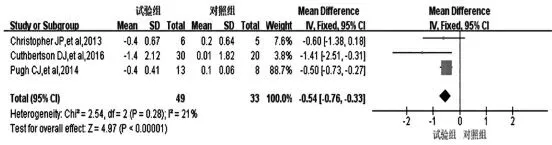
图7 运动干预对NAFLD 患者SAT 水平的影响
2.3.6 运动对TC 影响的meta 分析结果 3 项研究[10-11,14]运动干预对TC 影响的研究结果合并分析,Q=0.71,df=2,P=0.70,I2=0%。采用固定效应模型。分析结果:合并效应量-0.14,95%CI(-0.75,0.46),P=0.64。两组患者的TC 水平比较,差异无统计学意义(P>0.05)(图8)。
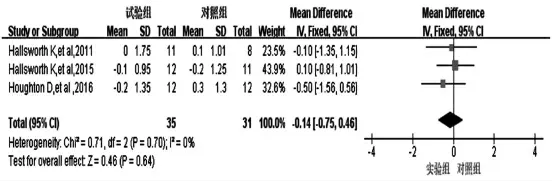
图8 运动干预对NAFLD 患者TC 水平的影响
2.3.7 运动对TG 影响的meta 分析结果6 项研究[4,6-7,10-11,14]运动干预对TG 影响的研究结果合并分析,Q=9.54,df=5,P=0.09,I2=48%。采用固定效应模型。分析结果:合并效应量0.04,95%CI(-0.12,0.20),P=0.62,两组患者的TG 水平比较,差异无统计学意义(P>0.05)(图9)。
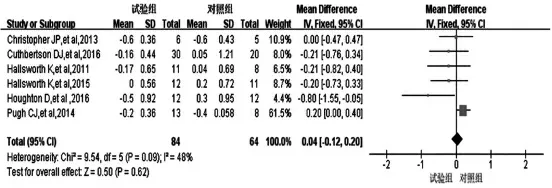
图9 运动干预对NAFLD 患者TG 水平的影响
2.3.8 运动对HDL-C 影响的meta 分析结果 5 项研究[4-5,8-9,12]运动干预对HDL 影响的研究结果合并分析,Q=2.90,df=4,P=0.58,I2=0%,采用固定效应模型。分析结果:合并效应量0.02,95%CI(-0.06,0.10),P=0.60。两组患者的HDL-C 水平比较,差异无统计学意义(P>0.05)(图10)。
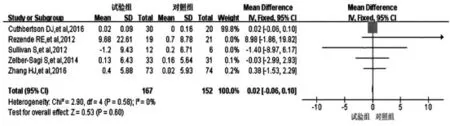
图10 运动干预对NAFLD 患者HDL-C 水平的影响
3 讨论
美国胃肠病协会把运动疗法推荐作为NAFLD 患者治疗的重要手段[15]。多项研究表明在降低转氨酶水平、胰岛素抵抗、血脂异常等风险时,运动疗法是NAFLD 患者有效的治疗措施[16-19]。运动干预在改善NAFLD 患者生化指标方面都是可推荐的运动方式。对于心脏和肺功能较差的患者来说,抗阻运动可作为最佳选择;对于肌力下降及肌肉萎缩的患者推荐抗阻力运动,进而增加患者肌力,预防跌倒。目前,对NAFLD 患者的运动强度和运动干预尚无统一的规范和标准,在临床中引入最佳证据仍是临床工作者面临的巨大挑战。
本次meta 分析结果显示,运动干预组患者的ALT、AST、LDL-C、VAT、SAT 水平低于常规治疗组,差异有统计学意义(P<0.05);两组患者的HDL-C、TC、TG 比较,差异无统计学意义(P>0.05)。对于HDL-C 水平,国内研究者周颖等[20]、付洋洋等[21]研究显示,有氧运动及抗阻运动都可有效改善HDL-C 水平,然而本次meta 分析未发现有氧运动和抗阻运动对HDL-C 水平有所改善,可能是本研究纳入的样本量不足,今后可以继续扩大样本量,进行多中心研究。对于TC 水平,本次meta 分析发现,运动干预对NAFLD 患者TC水平并未发生明显改变,但吴婷等[22]和李阳等[23]研究报道对TC 水平有改善作用。本次meta 分析结果显示,运动干预在改善NAFLD 患者TG 的水平等方面差异无统计学意义(P>0.05),其主要原因可能与运动的持续时间、样本量、运动强度、研究对象的异质性有关。故本研究认为运动干预对于改善NAFLD 患者血脂及肝功意义重大,对于医院及社区义务工作者应该对患者进行相关健康教育及干预。
综上所述,运动干预可作为NAFLD 患者非药物治疗的首先方式,受纳入研究数量和质量的限制,上述结论尚待更多高质量研究予以验证。对于运动的重要性,NAFLD 患者未形成正确的认知,运动作为一种非药物性的康复手段,方便易行。因此,医护人员可在患者体检或复查期间建议其科学运动,并密切关注患者对运动的认知,定期随访,指导患者把握运动强度,保证科学性和安全性。

