肝豆状核变性患者血清超氧化物歧化酶活性水平变化及与年龄、病程、尿酸和24 h尿铜的相关性
夏 昆,韩永升,2,艾文龙,王 玉,朱玉龙,孙丹丹,付晓明,叶群荣,李 凯,杨任民
(1.安徽中医药大学神经病学研究所,安徽 合肥 230061;2.安徽省中西医结合医院,安徽 合肥 230031)
肝豆状核变性(HLD)是一种好发于青少年的常染色体隐性遗传性铜代谢障碍性疾病,由于13号染色体q14.3上的 ATP7B基因突变导致铜转运障碍,大量铜沉积于肝、脑、肾等部位,引起相应的脏器严重损害[1]。过量的铜在组织细胞内沉积会诱导过度的氧化应激反应,使线粒体膜的完整性与功能遭到破坏,加重患者肝、脑、肾等多脏器损害[2]。近期研究表明,HLD患者存在血清超氧化物歧化酶(SOD)活性减低[3]。SOD是人体中抗氧化酶系的重要组成部分,它能够催化超氧阴离子自由基歧化生成氧和过氧化氢,在机体氧化与抗氧化平衡中起着至关重要的作用[4]。在临床工作中观察到部分HLD患者存在血清SOD 活性减低或增高等异常变化。本文分析HLD患者的血清SOD活性水平及相关的临床资料,探讨HLD患者血清SOD活性水平变化的特点及可能机制,同时分析与具有强效的自由基清除作用的尿酸(UA)水平和间接反映HLD患者体内含铜量的24 h尿铜水平之间关系。
1 资料与方法
1.1一般资料:本次研究经过安徽中医药大学神经病学研究所医学伦理委员会同意,回顾性分析2020年1月~2022年1月在安徽中医药大学神经病学研究所住院的500例HLD患者,要求所有入组的患者符合中华医学会神经病学分会神经遗传学组制定的《中国肝豆状核变性诊治指南2021》[1]中HLD的诊断标准,且均为汉族。其中男312例,女188例;年龄3~68岁,平均(27.40±12.64)岁。根据患者年龄分布,分为7组:第1组(1~10岁)40例,第2组(11~20岁)119例,第3组(21~30岁)155例,第4组(31~40岁)113例,第5组(41~50岁)46例,第6组(51~60岁)21例,第7组(≥61岁)6例。根据患者病程分布,将病程分为5组:第1组(≤5年)171例,第2组(6~10年)111例,第3组(11~20年)153例,第4组(21~30年)55例,第5组(≥31年)10例。根据患者临床表现特征,将入组患者的临床分型分为5型:①症状前期(12例),②肝型(153例),③脑-内脏型 (87例),④脑型(241例),⑤骨肌型(7例)。根据患者肝脏损害的超声表现特征,将入组患者的肝脏分型分为6型:①轻微病变型(42例),②脂肪肝型(30例),③星光点型 (29例),④岩层型 (99例),⑤树枝光带型(86例),⑥结节型(214例)。根据患者疾病严重程度,将入组患者的临床分级分为0~Ⅳ级:①0级(34例),②Ⅰ级(86例),③Ⅱ级(270例),④Ⅲ级(82例),⑤Ⅳ级(28例)。
1.2分型标准
1.2.1临床分型:参照 2015年杨任民[5]制定的HLD临床分型标准。根据患者发病年龄、临床表现及病理特征,分为症状前期型、肝型、脑-内脏型、脑型、骨肌型。症状前期型:无肝、脑损害症状;肝型:以肝损害为突出或首发症状,无神经损害症状;脑-内脏型:同时存在显著的肝脏损害症状和神经损害症状,如肝脾肿大、肝硬化、肌僵直、震颤等;脑型:突出的神经损害症状,包括肌张力障碍型、扭转痉挛型、舞蹈-手足徐动型、类帕金森型、精神障碍型;骨肌型:表现为佝偻病样骨骼改变和肌病样表现,而肝脏和神经损伤症状较少或轻微。
1.2.2肝脏分型:参照 2015年杨任民[5]制定的HLD肝脏损害的超声分型标准。根据肝脏损害的声像图按损害从轻到重程度依次分为6种类型,包括:轻微病变型、脂肪肝型、星光点型、岩层型、树枝光带型、结节型。轻微病变型:超声仅见肝脏回声光点轻度增粗、增密;脂肪肝型:超声见肝脏回声光点增强且细密;星光点型:超声见肝内光点增多、增粗、增强,似夜空繁星闪烁;岩层型:超声表现为肝内宽窄不一、强弱相间的条索状光带回声,类似地层断面的岩层筑构图;树枝光带型:超声表现为肝内增多、增粗、增强的光点沿门静脉及其分支分布,构成树枝状强回声带;结节型:超声见肝实质由颗粒状高回声结节构成,肝包膜不光滑,肝内血管减少近消失。
1.2.3临床分级:参照2015年杨任民修订的Goldstein ADL分级标准(见表1)[5]。

表1 2015年杨任民修订的Goldstein ADL分级标准
1.3研究方法
1.3.1资料收集方法:统计2020年1月~2022年1月在安徽中医药大学神经病学研究所住院的500例HLD患者的性别、年龄、病程、临床分型、肝脏分型和临床分级,并将患者年龄、病程按预先设定的时间段进行分类。
1.3.2血清SOD检测方法及水平分级:HLD患者于入院后次日早晨(近期未接受驱铜药物治疗)空腹采集静脉血3 ml于真空生化负压管中,标本凝固后30 min内以3 000 r/min 离心10 min,分离血浆后1 h内检测。检测仪器使用日立7180全自动生化分析仪。SOD采用邻苯三酚法,试剂由北京百奥泰康生物技术有限公司生产。血清SOD活性水平分级[6]:110.0~215.0 U/ml为正常,<110.0 U/ml为减低,>215.0 U/ml为增高。血清SOD活性水平总异常率=(减低例数+增高例数)/总例数×100%。
1.3.3血清UA检测方法:标本采集方法及检测仪器同SOD。使用尿酸酶法测定尿酸,试剂由上海科华东菱诊断用品有限公司提供。
1.3.424 h尿铜检测方法:HLD患者留取当日7点晨尿至次日7点晨尿的全部尿液置于经去离子水处理过的统一规格尿桶中,每次留尿后需及时加盖避免污染和挥发,尿量以2 L为宜,女性患者应避开月经期。尿铜含量的检测采用GGX系列原子吸收分光光度计。HLD患者留取入院次日24 h尿铜,即疗前24 h尿铜,要求患者入院前1 w内未接受驱铜治疗;二巯基丙磺酸钠20 mg/(kg·d)驱铜治疗第1疗程第2天的24 h尿铜,即疗后24 h尿铜,8 d为1个疗程(前6 d驱铜治疗,后2 d为间歇期,补充钙、锌微量元素。),共4个疗程。
1.3.5分析方法:分析并比较不同性别、年龄、病程、临床分型、肝脏分型和临床分级的HLD患者血清SOD活性水平差异,同时分析血清SOD活性水平与患者年龄、病程、UA、疗前和疗后24 h尿铜的相关性。
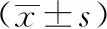
2 结果
2.1不同基本资料下HLD患者血清SOD活性水平比较:500例HLD患者中,25例血清SOD活性降低,136例血清SOD活性升高,总异常率为32.2%。男、女性别间SOD活性水平比较,差异无统计学意义(P>0.05)。不同年龄分组、病程分组、临床分型、肝脏分型、临床分级的HLD患者的血清SOD活性水平差异具有统计学意义(P<0.05)。其中,年龄分组1~10岁组患者血清SOD活性水平最高,51~60岁组患者最低;病程分组6~10年组患者血清SOD活性水平最高,21~30年组患者最低;临床分型症状前期型患者血清SOD活性水平最高,脑-内脏型患者最低;肝脏分型轻微病变型患者血清SOD活性水平最高,结节型患者最低,患者血清SOD活性水平随着肝脏损伤程度的加重,呈逐渐下降趋势;临床分级0级患者血清SOD活性水平最高,Ⅳ级患者最低,患者血清SOD活性水平随着临床分级等级的升高,呈逐渐下降趋势。见表2。

表2 不同基本资料下HLD患者SOD活性水平比较结果
2.2不同临床分型的HLD患者年龄、病程、UA、疗前24 h尿铜和疗后24 h尿铜比较:不同临床分型的HLD患者年龄、病程、UA、疗后24 h尿铜的差异具有统计学意义(P<0.05),疗前24 h尿铜的差异无统计学意义(P>0.05)。其中,症状前期型患者的年龄最小,病程最短,血UA水平最高,疗前和疗后 h尿铜水平最低;脑-内脏型患者的年龄最大,病程最长,血UA水平最低,疗前和疗后24 h尿铜水平最高。见表3。
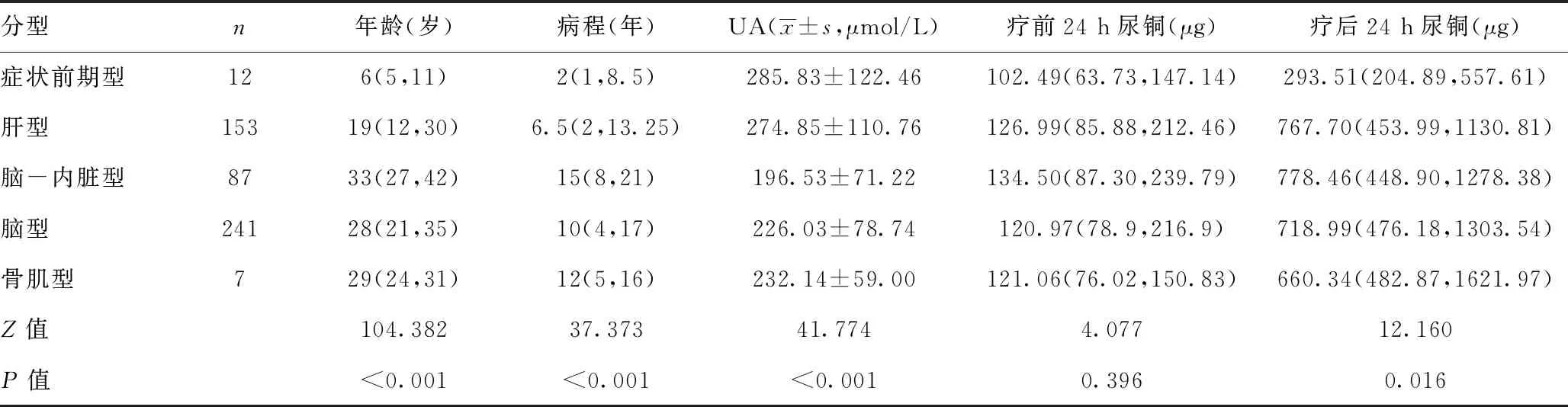
表3 不同临床分型的HLD患者年龄、病程、UA、疗前24 h尿铜和疗后24 h尿铜比较[M(P25,P75)]
2.3HLD患者血清SOD活性水平与年龄、病程、UA、疗前24 h尿铜和疗后24 h尿铜的相关性分析:采用Spearman相关性分析,HLD患者血清SOD活性水平与年龄之间存在弱负向相关关系,差异有统计学意义(P<0.01,双侧检验),与病程之间存在极弱负向相关关系,差异有统计学意义(P<0.05,双侧检验),与UA之间存在弱正向相关关系,差异有统计学意义(P<0.01,双侧检验),与疗前24 h尿铜之间存在极弱负向相关关系,差异有统计学意义(P<0.01,双侧检验),与疗后24 h尿铜之间存在弱负向相关关系(P<0.01,双侧检验)。见表4。

表4 HLD患者SOD活性与年龄、病程、UA、疗前24 h尿铜和疗后24 h尿铜的相关性结果
3 讨论
SOD是生物体内最重要的自由基清除剂,SOD活性高低可以反映机体的抗氧化能力,其活性水平高低与体内自由基含量呈负相关[7]。现有研究表明,HLD发病初始因素与铜诱导的氧化应激损伤相关[8]。HLD是由于ATP7B基因突变引起慢性铜中毒,铜是介导氧化应激损伤的主要原因,过量的铜会促进体内自由基和有害的脂质蛋白氧化物形成,从而导致靶器官的损伤[9]。由于肝脏是人体最主要的贮铜脏器,HLD患者体内过量的铜会首先沉积在肝细胞胞浆和溶酶体内[10],损伤肝细胞线粒体,产生脂质过氧化反应而进一步加重肝损害。因此,通过检测HLD患者的血清SOD活性水平能够直接反映患者体内的氧化应激反应程度,即HLD患者的血清SOD活性水平越低提示患者体内氧化应激反应程度越严重,自由基等氧化物质的含量则越高。
本次研究结果发现HLD患者血清SOD活性水平与性别无关,但是不同年龄、病程、临床分型、肝脏分型、临床分级的患者血清SOD活性水平存在显著差异。血清SOD活性与HLD患者的年龄、病程具有负向相关性,随着HLD患者年龄及病程的增长,其血清SOD活性水平呈逐渐下降趋势,推测其原因可能是随着HLD患者年龄增长、病程的延长,体内铜蓄积量增多,肝、脑等脏器损伤程度严重,患者体内氧化应激反应程度严重,自由基等氧化物质水平高。不同临床分型的HLD患者血清SOD活性水平存在显著差异,其中,脑-内脏型患者的血清SOD活性水平最低,而症状前期型患者的血清SOD活性水平最高,推测其原因可能是由于症状前期型患者年龄小,病程短,体内蓄积铜量少,肝脏无明显损害,体内的氧化应激反应程度轻微;而脑-内脏型患者年龄大,病程长,体内蓄积铜量多,同时存在肝脏、脑等多脏器严重损害,病情损伤程度重,体内的氧化应激反应程度重。不同肝脏分型的HLD患者血清SOD活性水平存在显著差异,其中,肝脏轻微病变型患者的血清SOD活性水平最高,而肝脏呈结节型患者的血清SOD活性水平最低,表明HLD患者的血清SOD活性水平与肝脏损伤程度呈负相关性,随着肝脏损害程度的加重,患者体内的氧化应激反应程度剧烈,体内抗氧化物质消耗过多,从而导致患者体内的SOD活性水平降低。不同临床分级的HLD患者血清SOD活性水平存在显著差异,0级患者的血清SOD活性水平最高,Ⅳ级患者的血清SOD活性水平最低,随着临床分级增高,HLD患者的血清SOD活性水平呈逐渐下降趋势。临床分级的高低反映了HLD患者疾病损伤的严重程度,0级患者无明显临床症状及体征,而Ⅳ级患者生活完全不能自理,存在严重肢体扭转、黄疸,表明HLD患者的血清SOD活性水平与病情损伤程度呈负相关性,HLD患者出现血清SOD活性水平下降,说明病情损伤程度严重。
研究发现,UA是人体内重要的抗氧化物质,能够减轻体内的氧化应激反应,同时能螯合金属离子[11-12]。本次研究表明SOD活性与UA之间具有正向相关性,进一步支持了先前的研究。因此,通过检测HLD患者的血清UA水平,也能够间接反映患者体内氧化应激程度,同时对疾病损害严重程度的初步判断也有一定的指导价值。HLD患者血清UA水平越低,则说明体内氧化应激反应程度越严重,病情损害越严重。疗前和疗后24 h尿铜水平均能间接反映了HLD患者体内蓄积铜量的多少,本次研究发现HLD患者的血清SOD活性水平与疗前24 h尿铜、疗后24 h尿铜之间具有一定的负相关性,特别是疗后24 h尿铜。HLD患者的疗前、疗后24 h尿铜水平高,说明患者体内蓄积的铜量多,铜作为氧化物的前体能够促进自由基和有害脂质蛋白氧化物的形成[13],此外,肝细胞内高浓度铜离子会导致SOD铜伴侣蛋白表达下调,引起SOD活性水平减低[14]。由此很容易理解HLD患者的SOD活性水平与24 h尿铜量呈负相关性。
综上所述,HLD患者存在血清SOD活性水平的异常变化,血清SOD活性水平与患者年龄、病程、24 h尿铜呈负相关性,与UA呈正相关性。此外,血清SOD活性水平受到HLD患者疾病损害程度的影响,随着HLD患者疾病损害程度的加重,其血清SOD活性水平逐渐下降,通过观察HLD患者的血清SOD活性水平,对患者病情严重程度的初步判断有一定的临床指导价值。

