对Inter-TAN治疗老年股骨转子间骨折的失效原因分析
王晓伟 郭永智 征华勇 徐宇航 郭艳辉 刘智
随着人口老龄化进程的不断加速,老年髋部骨折患者不断增多。据估计中国每年髋部骨折患者人群超过100万,并以5%~7%的速度不断增长[1];股骨转子间骨折约占髋部骨折的50%。为减少卧床时间和改善预后,均建议手术治疗[2]。股骨转子间骨折常用的两种手术方式为髓内钉固定和髓外固定。目前认为髓内固定具有更好的力学效果,适用于各种类型股骨转子间骨折[3],已成为治疗股骨转子间骨折的主要手段。Inter-TAN髓内钉是施乐辉公司设计的一种新一代股骨近端髓内钉;与其他髓内钉(PFA、PFNA等)相比,因其具备独特的联合拉力螺钉组合,可以同时提供抗旋和加压作用。目前认为是治疗股骨转子间骨折效果做好的内植物之一[4];但Inter-TAN髓内钉仍有一定失效概率,如螺钉切出、切穿、断裂等[5]。本研究回顾性分析股骨转子间骨折患者资料,探讨Inter-TAN髓内钉失效原因及影响因素。
资料与方法
一、资料
1.纳入与排除标准:(1)纳入标准:①年龄≥65岁;②伤前可独立行走或在工具辅助下行走;③股骨转子间骨折;④低能量损伤(身体高度或低于身体高度摔倒);⑤手术方式采用Inter-TAN髓内钉;⑥随访资料完整。(2)排除标准:①年龄<65岁;②股骨颈骨折;③多发伤;④病理性骨折;⑤濒危患者[美国麻醉医师协会(ASA)分级Ⅴ级];⑥高能量损伤;⑦拒绝随访及资料不完整的患者;⑧伤前不能自主行走。
2.资料来源:2018年1月至2020年12月,中国人民解放军总医院第7医学中心骨科共收治股骨转子间骨折患者326例。根据纳入与排除标准,共238例患者入组;其中男166例,女72例;年龄(79.29±5.10)岁;入院-手术等待时间为(3.74±2.02)d。区域麻醉169例;全身麻醉69例。住院时间为(11.90±7.37)d。术前按最新AO分型将A1型骨折定义为稳定型骨折;A2.2型、A2.3型和A3型骨折定义为不稳定型骨折。本研究中稳定型骨折58例;不稳定型180例。所有患者均采用Inter-TAN固定治疗。入院后常规使用低分子肝素或依诺肝素抗凝治疗;术前12 h停止使用。术后8~12 h开始使用,持续14~35 d。术前常规进行骨密度检测,了解患者骨质疏松状况。本研究已获得医院伦理委员会审批(2015-081)。
二、方法
1.手术:麻醉成功后行Inter-TAN内固定。169例采用闭合复位内固定;69例采用有限切开或切开复位内固定;5例额外附加钛揽环扎;2例附加外侧锁定钢板治疗;54例采用加长髓内钉固定。麻醉成功后,取仰卧位。健肢外展,患肢伸直体位,肢体向健侧轻度倾斜,暴露大转子区域。利用牵引床调整患肢牵引力量及角度。C型臂辅助下复位患肢。复位成功后,在股骨大转子近端2 cm处取长约3 cm皮肤切口,依次切开皮肤、皮下、筋膜,暴露股骨大转子。选择股骨大转子尖周围做为入钉点,置入导针。C型臂透视位置合适后,开口钻开口,视髓腔情况给予扩髓,置入股骨髓内钉。连接瞄准器,调整前倾角,向股骨头内置入导针。位置合适后(股骨头正中或偏下1/3),电钻开口,向股骨头内置入长度合适的2枚交锁拉力螺钉。根据骨折复位情况,进行加压。位置合适后,通过主髓钉近端孔拧紧稳定螺钉使近端的头颈钉不能滑动,通过瞄准器远端定位孔置入髓内钉远端锁定螺钉。逐层缝合切口。在切开复位过程中,主要是将大转子切口向远端延伸至转子下,或将置入头颈钉的切口扩大,辅助复位骨折断端。对于骨折端逆行劈裂至股骨转子下区域的患者,先使用钛揽或钢丝环扎辅助复位,再进行髓内钉固定。
2.术后康复锻炼及随访:术后次日开始进行股四头肌锻炼;随后开始屈髋、屈膝训练。鼓励患者早期下地活动。一般在术后1~2周开始扶拐下地活动。术后4周完全负重。但对于不稳定型骨折,建议在术后2~4周后下地活动。患者出院后,在术后4、8、12周,6、12个月随访,记录患者负重时间、骨折愈合情况、术后失效情况等。
3.疗效评定:术后复查髋关节X线,根据Matta评分来评价复位质量[6];根据复位质量分为优、良、差。术后观察内固定的失效率、失效时间及失效原因。螺钉切出、切穿、断裂等被认为是失效。

结 果
符合入选标准的238例患者随访时间为(15.5±6.16)个月。术后共有14例患者发生内固定失效,内固定失效率为5.9%。失效原因分别为头颈钉切出11例,切穿2例,断钉1例。10例在术后3个月内失效;3例为术后3~6个月内失效;1例为术后6~12个月内失效。单因素分析显示,失效组患者年龄大、骨质疏松严重、不稳定骨折比例高,骨折复位差,两组相比差异有统计学意义(表1)。多因素Logistic回归分析显示,复位质量(复位质量良者OR=2.043,95%CI=1.244-17.093,P=0.020;复位质量差者OR=6.142,95%CI=1.353-16.951,P=0.013)、骨密度(OR=3.43,95%CI=1.017-13.925,P=0.047)是老年股骨转子间失效的独立危险因素(表2)。
表1 Inter-TAN治疗股骨转子骨折失效组与非失效组一般资料比较
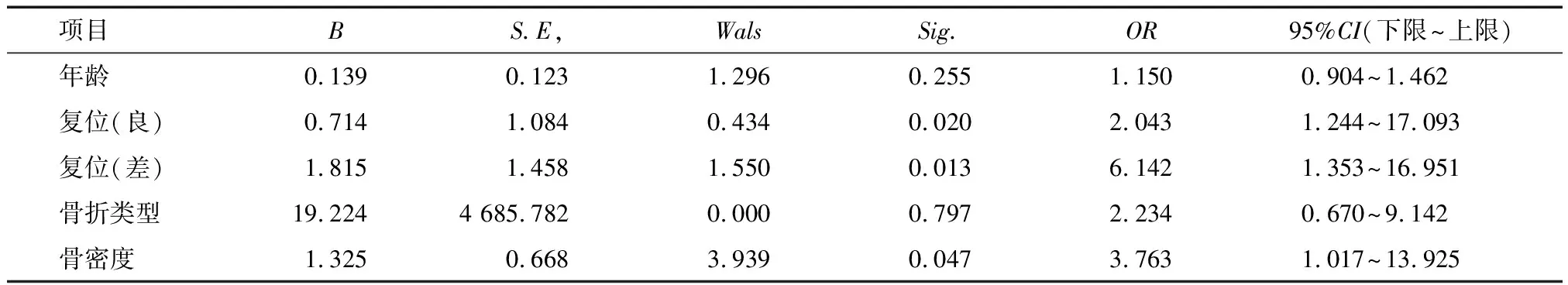
表2 Inter-TAN治疗股骨转子骨折失效的多因素Logisitc分析
典型病例
病例1:女,84岁,右髋部摔伤6 h入院。体格检查可见右下肢外旋、短缩畸形、右髋部肿胀。右下肢轴向叩击痛阳性。入院X线可见右股骨转子间骨折,骨折线自大转子延伸至小转子,小转子骨折。后内侧缺乏支撑,AO分型31-A2.2。骨密度T=-3.2。入院后第3天行Inter-TAN髓内钉固定。内侧壁复位良好,头颈钉与髓内钉达到一体化固定。术后2周后开始逐步下地部分负重。术后3个月出现右髋部疼痛。复查X线及CT可见内固定失效,发生头颈钉向上方切出;而头颈钉尾端退出不明显,髋关节发生内翻畸形(图1)。

图1 右股骨转子间骨折 A 术前X线,右股骨转子间骨折 B 术后即刻X线,复位理想,头颈钉与髓内钉达到一体化 C 术后3个月X线示头颈钉向外上切出同时出现髋内翻 D CT可见头颈钉向上方切出移动的痕迹 图2 右股骨转子间骨折 A 术前X线,右股骨转子间骨折 B 术后即刻X线,骨折复位良好 C 术后5个月X线示头颈钉向髋关节内切入 D 更换更短的头颈钉
病例2:女,86岁,右髋部摔伤8 h入院。体格检查可见右下肢外旋、短缩畸形,右髋部肿胀。右下肢轴向叩击痛阳性。术前X线可见右股骨转子间骨折,骨折线自大转子延伸至小转子,大转子骨折,外侧壁完整。AO分型为31-A2.2。骨密度T=-3.4。入院后积极完善各项检查。2天后行Inter-TAN髓内钉固定。术中复位好,内侧壁基本恢复正常结构。头颈钉与髓内钉达到一体化固定。术后第1天开始在床上活动。2周后开始部分负重。术后2个月出现右髋部疼痛。复查X线可见头颈钉切穿股骨头,颈干角变化不大。更换短髓内钉,逐渐恢复正常活动(图2)。
讨 论
随着科技的发展,内固定物在不断地完善。动力加压髋螺钉(dynamic hip screw,DHS)曾被认为是治疗股骨转子间骨折的标准方法[7]。但DHS在临床的使用中也发现了一些不足,如不适于对逆转子间骨折的固定、对不稳定骨折类型的固定失效率较高,失效率高达20%[8]。随着髓内固定技术在下肢骨干骨折的广泛成功应用,临床也尝试用髓内固定理念治疗股骨转子间骨折。股骨近端髓内钉始于Gamma钉,显示出其优于髓外固定的特点,如力学效果好、髓内轴心固定与髓外接骨板系统相比缩短了头颈钉固定近折端的力臂、使固定更可靠失效率更低、可早期进行功能锻炼等;目前已成为股骨转子间骨折内固定的主流[9]。根据头颈钉的不同,目前常用的髓内钉分为:(1)单钉(PFNA、Gamma钉、IMHS钉等):这类固定对头钉的滑动无限制装置,利于骨折端的加压,但防旋效果稍差;(2)双钉(重建钉、PFN等):这类固定增加了近端防旋作用,但防旋钉与拉力螺钉相互作用有时容易被抵消,从而产生“Z”效应,影响固定效果;(3)一体化线性加压型髓内钉(Inter-TAN):这类固定对传统髓内钉进行了较大改进;两枚头颈钉的螺纹可结合在一起完成加压,增强稳定性和抗旋转性,避免了类似于PFN双头钉有时会出现的“Z”效应。近年来,无论是生物力学研究[10],还是临床应用效果[11],Inter-TAN髓内钉已显示出其优于其他髓内钉的优势,如固定强度好,不容易失效;特别是对于不稳定型股骨转子间骨折,具有更好的疗效。Luo等[10]对Inter-TAN和Gamma-3固定股骨转子间骨折效果进行了生物力学比较;结果显示对于稳定型骨折,两者固定效果相似;但在不稳定型骨折中,Inter-TAN失效载荷、扭矩明显高于Gamma-3髓内钉。Zhang等[11]在临床上比较了Inter-TAN和PFNA在临床的应用效果;两者出血量、操作时间差异不明显;但Inter-TAN术后失效率更低,固定强度更高。
从设计理念来看,Inter-TAN髓内钉同时具有加压及防旋的作用,可以早期进行功能锻炼,理论上具有更低的失效率。然而,随着临床的广泛应用,发现Inter-TAN在应用中仍有一定的失效率。Matre等[12]对341例使用Inter-TAN髓内钉的股骨转子间骨折患者的研究显示,术后1年内失效率为6.7%;但对失效原因及失效方式未作深入探讨。本研究显示,Inter-TAN髓内钉治疗股骨转子间骨折术后失效率为5.9%;失效时间集中在术后2~6个月内;主要表现为近端头颈钉向上方切出,导致髋内翻畸形,甚至固定失效。
骨折后局部常会出现骨的吸收从而形成间隙,故骨折两端的接触加压是骨折愈合的前提。虽然转子间部血运较为丰富,有利于形成充足的血痂填充从而利于骨的生长,但适当的加压对保证骨折块的充分接触仍是有益且必要的。加压可通过两个途径来获得:一是术中利用器械将骨块收紧,进行加压,是静态加压,如钢板加压固定;二是术后通过肌肉收缩或负重获得骨块间加压为动态加压,转子间骨折内固定中的DHS、PFNA等就具备这种机制。Inter-TAN髓内钉与其他髓内钉最大的不同是,固定时两枚近端头颈螺钉拧入可完成即时的骨折端加压;当固定完成后,将髓内钉近端的稳定螺钉与头颈钉紧密固定使其不能滑动从而形成静态固定。此时该固定系统就不再具有动态的加压作用,在骨折加压良好骨折顺利愈合时可减少颈短缩,利于维持肢体的长度。Inter-TAN固定后大部分骨折线会经术中的即时加压顺利愈合;但是当某些原因如严重骨质疏松或骨折区复位欠佳影响即时加压效果时,骨折端局部的间隙将因得不到滑动加压而持续保持,从而造成骨折的愈合障碍,进而出现螺钉切出或切入的现象。在这些螺钉切出的病例中可以观察到所有近端螺钉的尾端均未有向骨干外侧退出的迹象,说明静态固定一直持续存在。Du等[13]报道了4例应用Inter-TAN后发生切出的病例,认为是由于髓内钉近端的稳定螺钉限制了头颈钉的滑动,影响了骨折的顺利愈合并使头颈钉出现失效趋势。
在应用PFNA等髓内钉固定的病例中常会发现,其近端头颈钉在术中完成加压后,在骨折愈合过程中,头颈钉的尾端会发生向外侧移位,而钉的头端仍在原位。这说明当骨折端存在间隙时,由于滑动加压的作用,骨折远端向近端移动促使骨折端接触出现颈的短缩。这种现象对骨折愈合是有利的。针对相对简单的转子间骨折,本研究在用Inter-TAN固定时未拧紧近端的稳定螺钉,发现近端头颈钉的钉尾也可像PFNA那样向股骨外侧壁外逐渐突出,也可发生动态滑动加压,骨折顺利愈合。Inter-TAN独特的头颈钉设计,使其即便在不拧紧稳定螺钉的情况下也较其他种类的髓内钉具有更强的力学性能;但如术中拧紧稳定螺钉形成静态固定则失去加压作用,当骨折端仍存在间隙时易形成骨延迟愈合或不愈合,在头颈钉在强大的剪切力作用下将会向上方切出或向内侧切入。这或可解释临床中inter-TAN常在术后数月内失效的原因。在临床应用inter-TAN时可根据骨折类型及复位情况决定是否将头颈钉与髓内钉一体化。故对一般稳定骨折固定时可不必拧紧稳定螺钉以便保持滑动加压的作用;而对不稳定骨折固定时是否亦应保持滑动加压作用尚在做临床观察。
除了Inter-TAN髓内钉自身的原因外,内固定失效也与其他因素相关,如年龄、骨密度等。随着年龄的增长,骨折粉碎程度不断加重,骨质疏松加重,年龄较大患者术后内固定失效风险也增高[14]。骨质量好的患者对内固定物的把持力好,不容易失效;相反,骨质疏松患者内固定物在头颈骨块内更容易切割发生失效。骨密度是可相对客观地反映骨质量的好坏,是诊断骨质疏松的标准;因此,骨密度越低,失效率就越高[15]。不稳定型骨折内侧支撑结构缺损,近端骨折块对抗向外下方移位的能力减低,容易失效[16]。本研究内固定失效的14例患者均为不稳定型骨折。骨折复位质量与内固定失效亦密切相关[17];如复位质量好,则可以恢复肢体的解剖结构,使骨块达到更好的接触,同时也可使内固定获得更好的把持力和支撑能力并减少固定失效的风险。
本研究存在一些不足,包括:(1)本研究为单中心、回顾性研究,不能很好的排除选择性偏倚;(2)样本量相对较少,可能存在一些偏差;(3)影响内固定失效的原因是多方面的;本研究仅进行单因素分析,未能排除各危险因素之间的交互作用。
总之,Inter-TAN髓内钉治疗股骨转子间骨折具有一定优越性,但亦有一定失效率;除了该固定系统本身设计理念的原因外,更主要与高龄、骨质疏松、骨折类型及复位质量有关。针对预计失效率较高患者,必须保证复位治质量,选择合理内固定方式。术后采取合理的康复措施,才能提高老年股骨转子间骨折的疗效,减少内固定失效率。

