对骨膜牵张术治疗糖尿病足的疗效观察
张防 姜新强 杨建军 杨凯 陶祥贞 赵留静
世界卫生组织调查结果显示,2018年中国糖尿病足患病率为321/10万,2023年将达到432/10万[1]。我国糖尿病患者不断增加,应当得到重视。糖尿病足作为糖尿病的常见并发症,具有发病率高、致残率高和致死率高等特点,对患者的身心健康和生活造成严重影响[2]。糖尿病足的病因是持续高血糖导致微循环功能障碍,其主要表现为间歇性跛行、肌萎缩、足部疼痛、皮肤干燥和溃疡等[3]。目前,糖尿病足的治疗方法主要包括局部创面治疗、介入治疗以及外科手术治疗。介入治疗是目前临床主要手段,具体方法包括动脉旁路搭桥移植和血管腔成形等。由于糖尿病患者血管病变多累及膝关节以远细小动脉,使得介入治疗的效果不尽如人意。外科手术治疗糖尿病足可获得良好的效果,但是手术创伤较大,易出现骨折和骨不愈合等并发症,且远期临床效果有待进一步观察[4-5]。因此,寻找一种对糖尿病足安全有效且创伤更小的治疗方法,是亟待解决的问题。本研究采用骨膜牵张术治疗糖尿病足患者,获得了令人较为满意的近期疗效,现报道如下。
资料与方法
一、资料
1.一般临床资料:对2021年1月至2022年1月山东省菏泽市单县中心医院骨科采用骨膜牵张技术治疗的糖尿病足患者20例的临床资料进行回顾性研究。其中男11例,女9例;年龄(68.26±3.74)(59~79)岁。依据Wagner分级方法,全部患足溃疡面包括2级2例,3级10例,4级8例[6];溃疡部位为足趾12例,足底5例,足背2例,踝及足跟部1例。所有患者均签署知情同意书;本研究通过院内伦理审查部门批准。
2.病例纳入与排除标准:(1)病例纳入标准:①依据《中国2型糖尿病防治指南(2020年版)》中的2型糖尿病诊断标准,诊断为糖尿病足的患者[7];②CT血管造影(CT angiography,CTA)提示患肢膝关节以下动脉闭塞,或存在不同程度狭窄;③患肢小腿3支主要血管(胫前动脉、胫后动脉和腓动脉)中至少1支通畅至踝关节水平。(2)病例排除标准:①临床资料不完整;②合并心血管疾病或肝肾功能障碍;③对治疗药物过敏;④合并全身严重感染;⑤存在精神疾病或严重意识障碍。
二、方法
1.基础治疗:对全部患者在入院后均给予基础治疗,包括使用降血糖药(胰岛素等)维持血糖水平,使用抗生素抑制致病菌生长,使用生理盐水清洗创面并清除坏死组织等。对需要清创的患者进行清创术。清创后局部外用呋喃西林1次/d。
2.术前准备:患者入院后完善常规检查;同内分泌科和血管外科会诊;监测并控制血糖水平稳定(餐后血糖水平<12 mmmol/L,餐前血糖水平<8 mmol/L);进行细菌培养和药敏试验,根据检查结果选用敏感抗生素。
3.手术:采用硬膜外麻醉;患者取仰卧位。常规消毒铺巾。于胫骨上段内侧平坦处做1.5 cm横切口,逐层切开皮肤、皮下组织和骨膜,于骨膜下剥离并于骨质表面钻孔行髓腔减压;后置入长8 cm牵张板,结合1枚空心锁定螺钉组成骨膜牵张器,锁定螺钉位于钢板中心;于空心螺钉内打入克氏针1枚(图1);同时对患肢进行清创,必要时截除坏死足趾,对残留创面以万古霉素骨水泥覆盖,如患者创面渗液较多,则先置封闭负压引流(vaccum sealed drainage,VSD),去除VSD后再行骨水泥覆盖创面。
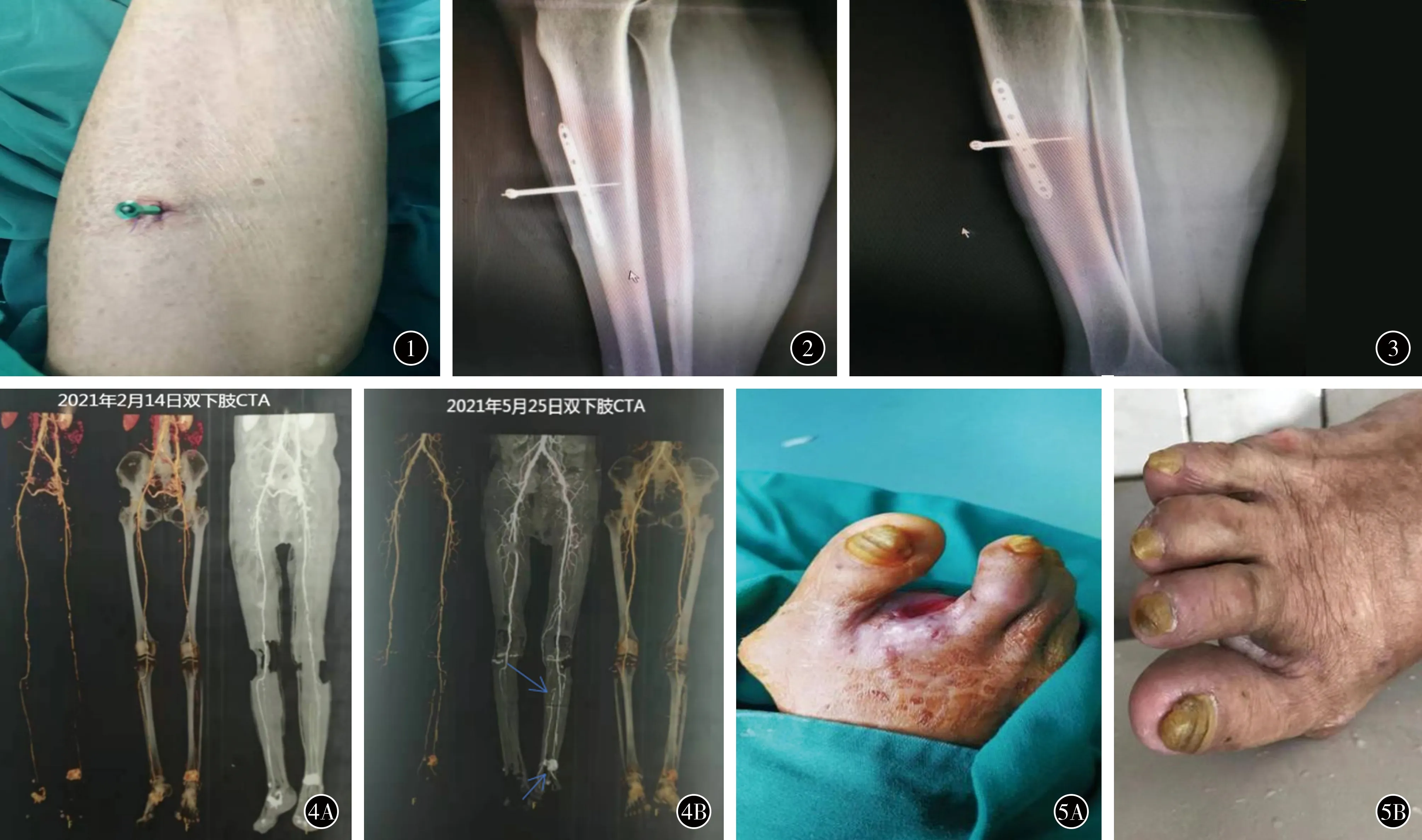
图1 骨膜牵张术后即时状态 图2 骨膜牵张术后1 d的X线 图3 骨膜牵张术后14 d的X线提示钢板与骨面分离并变弯,螺钉拧入钢板下方 图4 患者,女,75岁。糖尿病18年,因左足破溃1个月余入院。行骨膜牵张术治疗 A 术前CTA提示左下肢血管通畅性差,侧支循环少 B 术后3个月CTA见患侧血运改善,侧支循环增加,牵张区有新生血管形成 图5 患者,女,73岁。糖尿病20余年 A 右足第2趾坏疽于外院行截趾术,术后2个月未愈合 B 骨膜牵张术治疗后3个月伤口愈合良好
4.术后处理:根据术前及药敏试验结果选择应用抗生素进行治疗。每天换药及清洁钉道口,复查X线观察内固定状态(图2)。从第3天开始进行骨膜牵张,通过螺帽旋转螺钉,每天向外牵张1 mm,分早中晚3次完成,每次间隔8 h,牵张14 d(图3);然后静止3 d,拆除牵张装置;创面骨水泥一般术后1个月拆除,必要时可再次放置骨水泥覆盖创面直至创面愈合。围手术期监测并使用胰岛素控制患者血糖稳定(餐后血糖水平<12 mmol/L,餐前血糖水平<8 mmol/)。疗程为4~6周。术后3个月对患肢进行CTA检查。
5.CTA三维图像的获得:使用西门子128层MSCT扫描仪(西门子股份公司,德国),设定管电压120 kV,管电流150 mA,层厚0.625 mm,视野180 mm,重建间隔0.5 mm,矩阵512×512,行扫描,扫描前注射造影剂,先后完成平扫和增强扫描;使用三维剪影图像软件(西门子股份公司,德国)对扫描数据进行处理,生成血管三维图像。
6.观察指标:记录术前与术后7 d,1个月和3个月患足的足趾血氧饱和度、足部皮温和踝肱指数并进行比较,同时采用CTA评价术后效果。

结 果
一、术前与术后患者足趾血氧饱和度、足部皮温和踝肱指数的比较
足趾血氧饱和度:术后7 d较术前有显著改善(t=122.794,P<0.001),术后1个月较术后7 d有显著改善(t=49.380,P<0.001),术后3个月较术后1个月有显著改善(t=23.980,P<0.001)。
足部皮温:术后7 d较术前有显著改善(t=2.312,P<0.001),术后1个月较术后7 d有显著改善(t=2.359,P<0.001),术后3个月较术后1个月有显著改善(t=2.056,P=0.047)。
踝肱指数:术后7 d较术前有显著改善(t=4.339,P<0.001),术后1个月较术后7 d有显著改善(t=5.657,P<0.001),术后3个月较术后1个月有显著改善(t=2.683,P<0.001)。见表1。
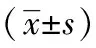
表1 20例糖尿病足患者术前与术后足趾血氧饱和度、足部皮温和踝肱指数的比较
二、术后3个月临床效果
术后3个月CTA显示患肢循环形成,下肢动脉较术前增多增粗,并形成交织网。术后3个月1例患者病死,原因是基础疾病导致呼吸衰竭。其他19例患者患足溃疡面均愈合良好,坏死面积均未增加,患肢肤色均恢复正常。
典型病例见图4,5。
讨 论
糖尿病足是糖尿病并发症中致残率和致死率最高的一种。我国糖尿病足的治疗费用约占糖尿病治疗总费用的1/3[8]。有流行病学研究结果表明,糖尿病足是患者发生血管病变的危险因素之一,随着病情的进展可诱发患者周围动脉血管病变,加重患者病情进展,严重影响患者预后[9]。因此,如何提高糖尿病足的临床疗效成为近些年临床研究的热点。因糖尿病足截肢的患者是非糖尿病截肢患者的15~46倍,糖尿病足是导致非创伤性下肢截肢的首要原因[10-11]。糖尿病足的治疗方法有多种,包括内科药物治疗、创面护理治疗、介入治疗和外科手术治疗等。创面换药和使用VSD等治疗的周期长且效果欠佳;目前介入治疗和外科手术为主流治疗方法,但介入治疗不适用于存在血管狭窄或血管闭塞的高龄患者,并且可能引起血管内膜增生、血栓形成或血管再度狭窄。
本研究采用骨膜牵张术治疗糖尿病足,术后患者的足趾血氧饱和度、足部皮温和踝肱指数均较术前有显著改善,且在术后3个月内随着时间延长持续改善。这一结果提示骨膜牵张术能有效缓解糖尿病足的临床症状,促进患足恢复。有研究者发现,在伊利扎罗夫技术普及的背景下,给予患肢骨组织持续应力可以促进其血管生成,使胫骨髓腔内生成新的微血管系统并与末梢微血管融合,用以治疗糖尿病足可获得良好的临床效果[12]。胫骨横向骨搬运是根据伊利扎罗夫技术的张应力法则衍生出来的,是后伊利扎罗夫时代微循环重建技术的应用[13]。近年来,骨膜牵张成骨在萎缩牙槽骨、腭裂等的治疗中体现出明显优势,在骨缺损重建中具有巨大的临床意义。组织在牵张应力的作用下会由成熟状态逆向分化到具有高分化潜力的状态。骨膜牵张在成骨的血管生成过程中发挥重要作用[14]。本研究采用骨膜牵张术使患者下肢微循环得到改善,低皮温逐渐改善,温度逐渐升高,逐渐接近正常,结果与横向骨搬移相关研究结果一致[15]。本研究术后3个月CTA显示患者患肢循环形成,下肢动脉较术前增多且变粗,并形成交织网;除1例患者病死外,其余19例患者溃疡面愈合良好。该结果进一步证实,骨膜牵张术能够促进骨痂和周围软组织的血管生成,增加患处功能性毛细血管的数量,恢复局部血供和静脉血回流。相关研究结果也表明,骨膜牵张技术治疗糖尿病足的理论基础是牵张的成血管和成组织作用,其在临床的初步应用已经显示了良好的疗效[16]。本研究治疗效果比较理想,特别是术后3个月的效果。虽然出现1例患者病死,但病死原因并非骨膜牵张术,该患者术后也并未出现血栓形成和感染等并发症。横向骨搬移治疗的本质是骨膜牵张,而骨膜牵张能促进微循环血管生成,改善血管血流量。与横向骨搬移相比,骨膜牵张术的操作更加简单,装置更加小巧,患者住院时间缩短,患者的经济负担和心理负担减小。
糖尿病足是涉及内分泌系统、神经系统、循环系统及足部结构变化的复杂疾病,不是单纯的血管病变。采用骨膜牵张术治疗糖尿病足,术后存在复发的可能性。本研究组病例暂无复发,可能与随访时间短有关。在采用骨膜牵张术治疗糖尿病足的过程中需要注意以下事项:(1)螺钉与牵张板在早期固定不很牢固,应加强护理,减少脱落的发生,一旦脱落应在局部麻醉下重新安装;(2)利用CTA数据,通过曲面重建、容积再现以及最大密度投影等图像后处理技术,可以观察血管壁斑块形态学特征[17];(3)应用CTA检查无需进行动脉穿刺和插管,可减少患者因检查造成的损伤,提高临床检查的准确性。
本研究存在局限性:样本量较小,随访时间较短,治疗的远期效果尚需进一步观察。在未来的研究中,将纳入更多病例,收集更多临床数据,以证实骨膜牵张术对糖尿病足的治疗效果。同时不断完善该方法的诊疗规程,提高糖尿病足的疗效和治疗安全性。
综上所述,骨膜牵张术在糖尿病足的治疗中可获得令人满意的近期疗效,可能具有一定的临床推广价值。

