不同剂量左甲状腺素钠片治疗对妊娠期甲状腺功能减退症孕妇甲状腺激素妊娠结局及子代心理发育功能的影响研究
施友文,甘 雨,谢倩倩,邓竹琴,俞 敏
(中国人民解放军联勤保障部队第九〇一医院妇产科,安徽 合肥 230031)
甲状腺激素受体以及促甲状腺素(TSH)受体可通过调节细胞蛋白的交互,参与胚胎的植入以及早期发育过程[1]。既往研究表明妊娠期甲减的发生可导致不良妊娠并发症以及妊娠结局,还可影响子代神经智力发育水平[2]。左甲状腺素钠片,是临床治疗甲减的替代药物,通过提供外源性的甲状腺素发挥作用。但若过量使用左甲状腺素钠片,可能出现与甲亢相似症状;且左甲状腺素钠具有降血糖、增强抗凝等效果,故对于妊娠期甲减患者,左甲状腺素钠的使用剂量十分重要。但目前临床在左甲状腺素钠的用药剂量方面,尚无统一定论,多根据患者促甲状腺激素(TSH)水平进行调整。基于此,本研究旨在比较不同剂量左甲状腺素钠对妊娠期甲减孕妇甲状腺激素水平、妊娠结局及子代的影响,以期为临床用药提供参考。
1 资料与方法
1.1一般资料:选择本院2020年8月至2021年8月诊治的100例妊娠期甲减患者。纳入标准:①患者确诊为妊娠期甲减症,患者血清TSH≥4.0μIU/L,同时游离三碘甲状腺原氨酸(FT3)、游离甲状腺素(FT4)降低;②自然受孕,单胎;③既往无甲状腺疾病史、无甲状腺家族史;④患者及其家属均知情同意。排除标准:①妊娠期间存在致畸药物服用史;②因意外终止妊娠者;③既往存在疾病相关药物治疗史;④对本研究药物过敏者;⑤血液高凝或者或潜在血栓风险者;⑥合并自身免疫性疾病者。根据用药剂量分为A组(25μg/次,54例)、B组(50μg/次,25例)和C组(75μg/次,21例)。三组患者及其子代的基线资料无差异(P>0.05),具有可比性,见表1。
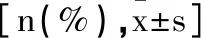
表1 三组患者及其子代的基线资料对比
1.2方法:所有患者均遵行常规饮食,补充蛋白质和碘,并控制脂肪摄入。均给予左甲状腺素钠片(德国默克公司,批准文号H20140052,规格50μg/100片)口服治疗,其中A组患者用药剂量为25μ0g/次,1次/d,若治疗2周后,TSH水平未恢复至正常水平,则增加剂量至50μg/次,再持续治疗2周;B组给予50μg/次,1次/d,若治疗2周后,TSH水平未恢复至正常水平,则增加剂量至75μg/次,再持续治疗2周;C组给予75μg/次,1次/d,若治疗2周后,TSH水平未恢复至正常水平,则增加剂量至100μg/次,再持续治疗2周。
1.3观察指标:①治疗前、治疗2周后,采集患者晨起空腹静脉血,采用荧光免疫法检测血清TSH、FT3、FT4和甲状腺过氧化物酶抗体(TPO-Ab)水平。②于治疗前后采用紫外分光光度法检测患者空腹血糖(FPG)、电化学发光法检测空腹胰岛素(FINS),并采用全自动生化分析仪测定总胆固醇(TC)、高/低密度脂蛋白胆固醇(H/LDL-C)、甘油三酯(TG)水平。③妊娠并发症包括妊娠期高血压、妊娠期糖尿病、贫血、妊娠期肝内胆汁淤积症。妊娠不良结局包括流产、早产、胎儿窘迫、低出生体重儿及胎儿畸形。④采用《0-6岁小儿神经心理发育诊断量表》[8]对子代3月龄进行评估,该量表包括适应能力、社会行为、语言、大运动、静息动作5个维度,最终得分≤69分,为低下;70~84分,智力水平偏低;85~114分,中等智能;115~129分,中上智能;130及以上,高智能。对于发育落后的儿童要注意表达技巧,向家长解释要适当。该量表2次小儿神经心理发育诊断量表评估结果间的相关系数为0.875,各条目得分与总分间的相关系数为0.6~0.9之间[9]。

2 结 果
2.1甲状腺功能:三组患者治疗前甲状腺功能各指标水平比较差异无统计学意义(P>0.05),治疗后三组TSH、TPO-Ab水平均较治疗前显著降低,FT3、FT4水平均较治疗前显著升高,C组患者升高或降低幅度显著高于A组、B组(P<0.05)。见表2。
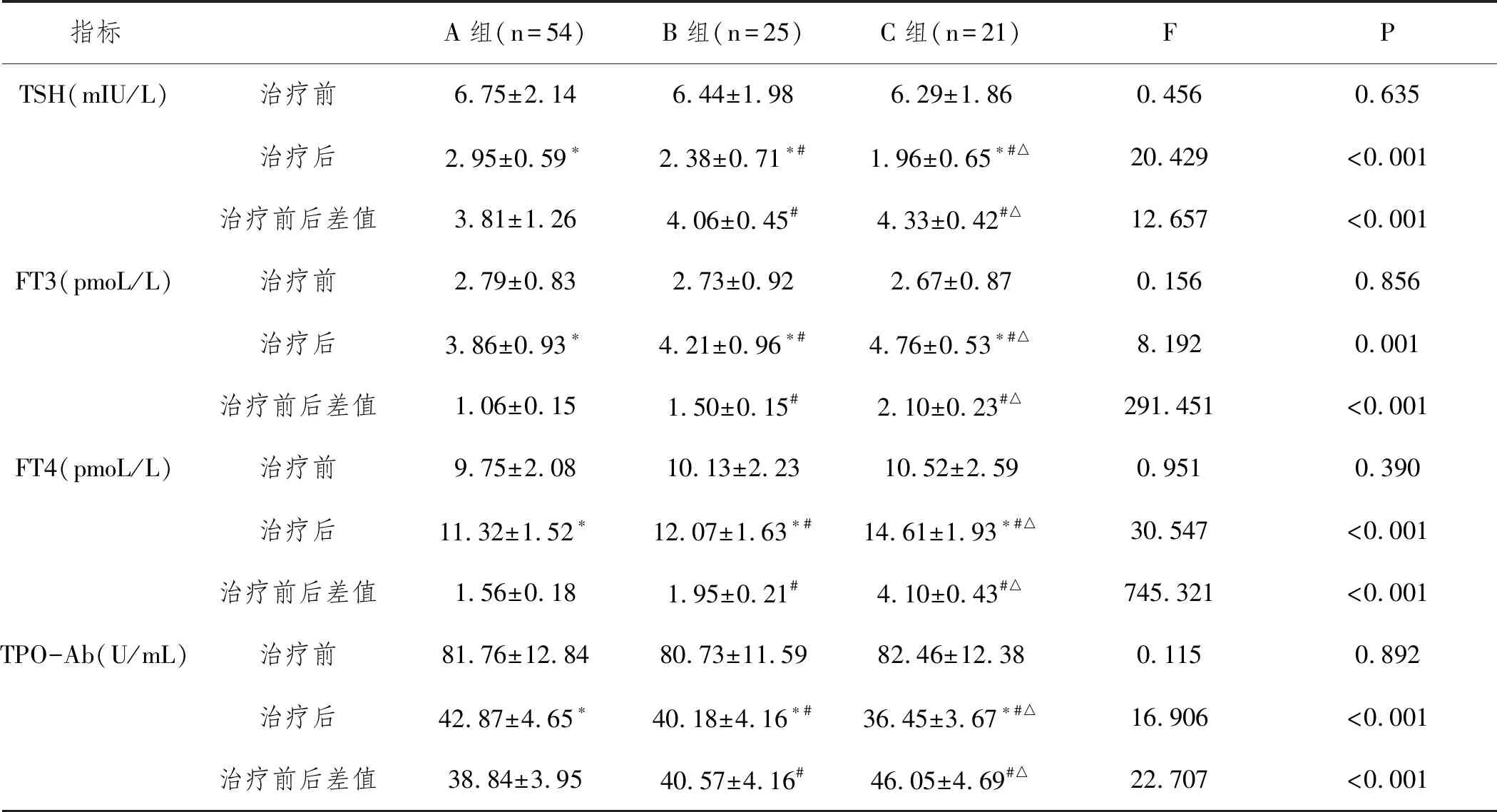
表2 三组患者甲状腺功能比较
2.2糖脂代谢水平:治疗前三组患者糖脂代谢水平比较无统计学意义(P>0.05),治疗后三组FPG、FINS、TC、LDL-C、TG均低于治疗前,而HDL-C高于治疗前,且C组各指标变化幅度均大于A组、B组,差异有统计学意义(P<0.05)。见表3。
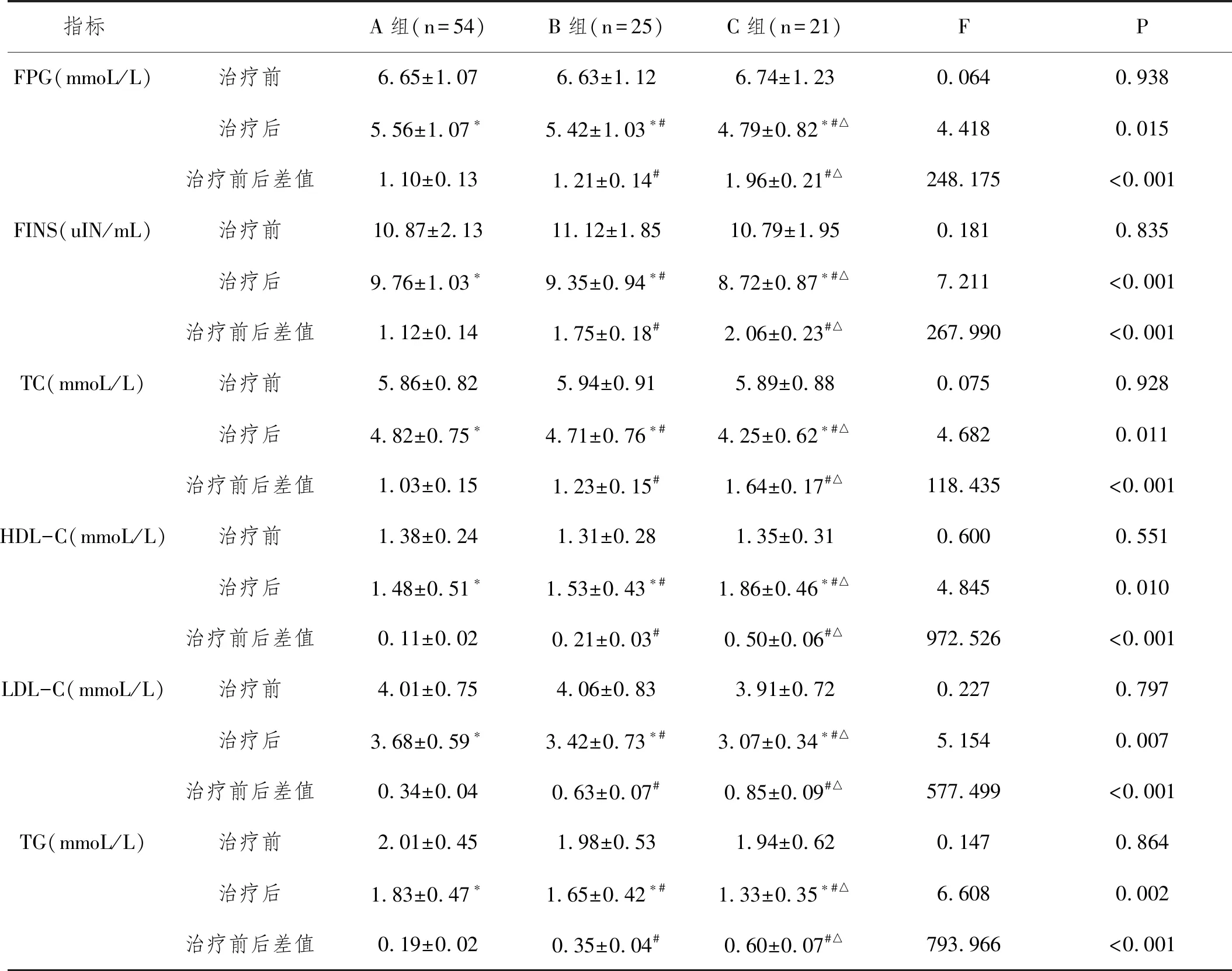
表3 三组患者糖脂代谢水平比较
2.3妊娠并发症、结局:三组妊娠期糖尿病、胎膜早破发生率差异有统计学意义(P<0.05),其中C组妊娠期糖尿病发生率明显低于A组(P<0.05),其余妊娠结局三组比较差异无统计学意义(P>0.05)。见表4。
表4 三组患者妊娠并发症及妊娠结局比较n(%)
2.4子代神经心理发育水平:C组患者子代大运动、适应能力、社会行为评分显著高于A组、B组(P<0.05),而语言、精细动作三组比较无统计学意义(P>0.05)。见表5。
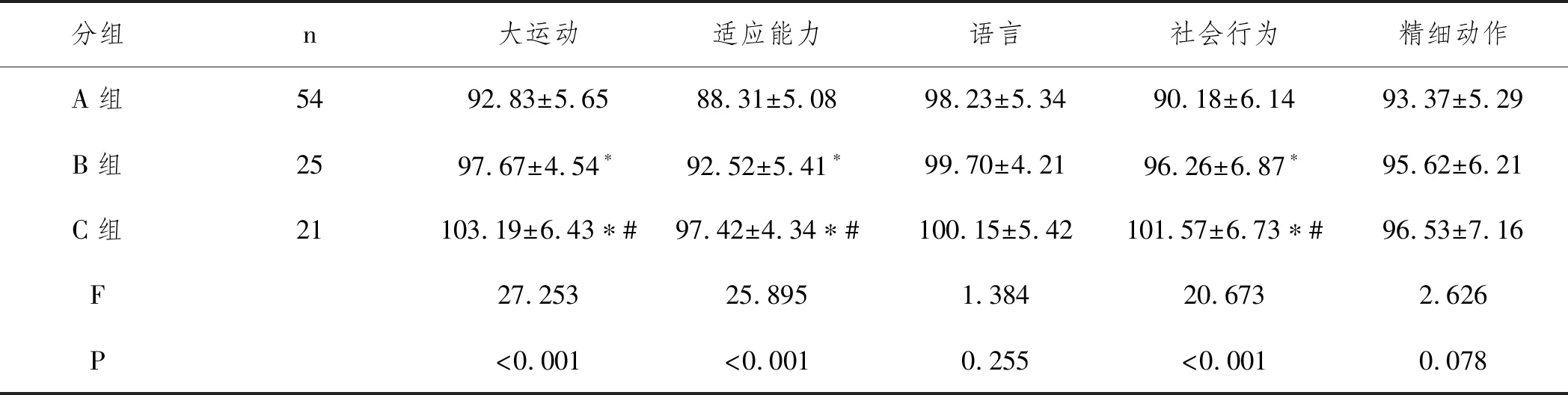
表5 三组患者子代神经运动系统及心理发育比较
3 讨 论
近年来妊娠期甲减症患病率呈现升高趋势,其临床治疗也逐渐引起临床重视。甲状腺激素可促进神经肌肉系统/骨骼长、成熟,对于妊娠期女性而言,甲状腺激素缺乏者孕期并发症风险更高,甚至对胎儿神经系统造成不可逆的损伤。国内外指南中均指出对于妊娠期甲减孕妇必须及时给予替代治疗,但对于治疗剂量,尚无明确规定,主要是因为妊娠期女性甲状腺激素水平呈动态变化[3]。故本研究对左甲状腺素钠片的使用剂量进行探讨。
妊娠早期HCG刺激可导致甲状腺功能障碍,导致血清TSH水平降低;同时妊娠期间,高水平甲状腺/雌激素可促进肝脏甲状腺结合球蛋白的合成,进而影响甲状腺功能状态。既往研究表明,通过补充外源性甲状腺素可缓解患者甲减症状[4],本研究也得出了相同结论。但本研究对左甲状腺素钠片的使用剂量进行了分组,发现高剂量可更好的调节甲状腺功能,与胡瑜[5]等研究一致。分析其原因,左甲状腺素本身可有效促进甲状腺功能,抑制垂体分泌TSH,妊娠期间母体和胎儿均需要大量的甲状腺素维持机体正常生理功能,相比于低剂量,高剂量左甲状腺素钠片可更好的满足母胎所需,进而改善甲状腺指标水平。与正常孕妇相比,甲减患者发生糖脂代谢异常的概率更高。甲状腺激素可加速糖原分解,故其缺乏可降低孕妇的胰岛素敏感性,增加妊娠期糖尿病的发生风险。孙亚玲[6]等提出左甲状腺素可改善妊娠期甲减患者的糖脂代谢紊乱情况。本研究结果也得出左甲状腺素钠片可改善妊娠期甲减患者糖脂代谢紊乱,但是高剂量改善效果更好。甲状腺激素可促进LDL-C受体表达,补充高剂量的左甲状腺素钠片可显著提升患者体内的甲状腺激素水平,从而改善血氧、血脂水平。妊娠期甲减虽可导致不良妊娠结局,但通过及时给予左甲状腺素钠片治疗可在一定程度上改善患者妊娠结局。本研究结果发现,高剂量的左甲状腺素钠片对于妊娠结局的改善效果更好,可明显降低妊娠期糖尿病发生率。笔者认为,可能是高剂量的左甲状腺素钠片可快速补充妊娠期需要的甲状腺激素水平,进而避免代谢率慢、肠壁水肿等一系列情况;同时正常甲状腺功能的维持可满足胎儿生长需求,减少不良结局。
胎儿神经系统在妊娠早中期快速发育,此阶段胎儿脑组织结构发育所需的TH完全依赖于母体提供,因此母体TH合成分泌障碍可直接导致胎儿神经系统不可逆损伤。既往已有研究表明妊娠期甲减可对子代的神经智力发育造成损害。本研究三组患者子代语言、精细功能差异并不存在统计学意义。谭艳丽[7]等研究表明通过给予左甲状腺素干预可改善妊娠期甲减患者子代神经心理发育情况,另国外Kampouri M[8]等也有此结论。但对于左甲状腺素钠片的使用剂量是否会影响改善效果,目前尚无定论。本研究对三组不同剂量患者子代进行随访研究,这也是本研究的创新之处,结果显示高剂量的左甲状腺素钠片对于妊娠期甲减患者子代神经心理发育改善效果更好。分析其原因,经高剂量左甲状腺素钠片干预后,可较好的将孕妇甲状腺功能维持在孕期控制目标内,弥补妊娠期甲状腺激素的不足,保障胎儿阶段神经系统的分化和发育,继而减轻对子代神经智力的损伤。
综上所述,相比于低剂量左甲状腺素钠片,高剂量可更好的维持妊娠期甲减患者甲状腺功能正常,调节糖脂代谢水平,减少不良妊娠结局,并改善子代神经智力发育情况。但本次研究在观察指标的全面性、长期性方面仍存在一定的局限性,且为单中心研究,仍有待于进一步研究论证结果。

