LC+LCBDE与ERCP+LC治疗胆囊结石合并胆总管结石的效果及机制分析
梁斌,姜永斌,郑娇娇
(张家口市第一医院乳腺科,河北 张家口 075061)
胆囊结石合并胆总管结石(cholecystolithiasis combined with choledocholithiasis,CBDS)发病率呈上升趋势,严重威胁患者生命健康甚至生命安全。临床多采用手术的方式治疗,不仅需对胆囊结石进行处理,还要解除胆总管梗阻,操作相对复杂,因此选择适宜的手术治疗方案,以控制术中损伤,改善结石清除效果成为临床关注的重点[1]。腹腔镜胆囊切除术(LC)创伤低、术野清晰,已成为胆囊结石治疗的常用术式。此外,十二指肠镜逆行胰胆管造影术(ERCP)、腹腔镜胆总管探查取石术(LCBDE),也是治疗CBDS的有效手术方式,但目前,LC与2种手术方式联合在胆囊结石合并CBDS中应用效果的优劣尚需进一步研究[2-3]。本研究旨在探讨LC+LCBDE与ERCP+LC对胆囊结石合并胆总管结石的临床治疗效果及可能的机制。
1 资料与方法
1.1 一般资料
选取2019年1月至2021年12月张家口市第一医院收治的100例胆囊结石合并CBDS患者为研究对象,根据手术治疗方案不同分为A组(n=52)和B组(n=48)。A组中,男性28例,女性24例;年龄(49.78±3.43)岁;肝功能Child分级[4]:A级33例,B级19例;CBDS单发23例,多发29例。B组中,男性23例,女性25例;年龄(50.14±3.89)岁;肝功能Child分级:A级28例,B级20例;CBDS单发21例,多发27例。本研究经院伦理委员会批准,患者及家属知情同意,两组患者性别、年龄等一般资料比较,差异无统计学意义(P>0.05)。
纳入标准:(1)胆囊结石、CBDS均符合《中国慢性胆囊炎、胆囊结石内科诊疗共识意见(2018年)》[5]相关标准,并均经影像学检查确诊者;(2)首次接受肝胆手术者;(3)无精神疾病或认知功能障碍者;(4)凝血及造血功能正常者;(5)合并急性胆源性胰腺炎者;心脑肾等其他重要脏器功能正常者等。排除标准:(1)合并肝吸虫、胰腺炎、病毒性肝病等其他消化系统疾病者;(2)合并肝内外胆管狭窄者;(3)滥用药物及酒精者;(4)合并肝内胆管结石者;(5)合并恶液质、严重贫血等消耗性疾病者等。
1.2 方法
A组患者接受LC+LCBDE治疗:患者术中取仰卧位,麻醉后行腹腔镜下四孔法,解剖胆囊角区,分离胆囊周围粘连,最大限度地将胆囊管及胆囊动脉从周围组织中分出,首先进行钳夹止血,然后对其进行断离,再将胆囊从胆囊床上分开、断离,对胆囊床进行电凝,控制其损伤及出血。显露胆总管前壁,观察总胆管结石大小、具体位置、是否存在粘连,阻断病灶部位入肝血流,在胆总管前壁较近处(约1.5 cm)纵行切口,置入胆道镜,取胆管内结石,再根据胆管直径大小,放置不同型号的T管,一般为18~22 F,再采用可吸收线对胆管壁进行缝合处理,于温氏孔放置引流管,完成后解除气腹,缝合切口。B组患者接受ERCP+LC治疗:术前对患者行全身麻醉后取仰卧位,经口插入十二指肠镜,注入30%泛影葡胺注射液(金陵药业股份有限公司浙江天峰制药厂)逆行胰胆管造影,观察胆总管结石及其与周围结构的关系,根据切割情况进行电凝和电切,将Oddi括约肌切开10~15 mm,切开后置入内镜下网篮取石术,如遇到较大的结石,可将其击碎后再进行取石,并以残余结石情况为主要考虑因素行鼻胆管引流,等待术后病情稳定1~3 d后,观察患者身体状况,在适宜时间行LC术,LC术步骤同治疗A组。术后均观察1周。
1.3 观察指标
(1)手术情况及术后恢复情况:包括手术总时间、术中出血量、术后排气时间、放置腹腔引流管比例、镇静剂使用率、恢复活动时间、住院时间、治疗费用、结石完全清除率等。(2)免疫功能:术前及术后3 d,采集患者静脉血3 mL,通过Navios流式细胞仪(美国贝克曼库尔特公司)检测全血CD4+、CD8+、CD4+/CD8+。(3)疼痛应激及炎性指标:术前及术后3 d,采集患者静脉血3 mL,3 500 rpm离心10 min后取血清,通过酶联免疫吸附试验检测血清5-羟色胺(5-HT)、P物质(substance-P)、肿瘤坏死因子-α(TNF-α)、白细胞介素6(IL-6),试剂盒由深圳市蔚景生物科技有限公司提供。(4)并发症发生情况:包括术后1周肺部感染、胰腺炎、肝内胆汁淤积、胆道出血、胆漏、急性胆管炎等发生情况。
1.4 统计学分析

2 结果
2.1 两组患者手术情况及术后恢复情况比较
A组患者手术总时间、术后排气时间、恢复活动时间、住院时间短于B组(P<0.05);术中出血量、治疗费用低于B组(P<0.05)。两组患者放置腹腔引流管比例、镇静剂使用率、结石完全清除率比较,差异无统计学意义(P>0.05)。见表1。

表1 两组手术情况及术后恢复情况比较
2.2 两组患者免疫功能比较
术前,两组患者全血CD4+、CD4+/CD8+水平差异无统计学意义(P>0.05);术后3 d,两组患者全血CD4+、CD4+/CD8+水平均降低(P<0.05),但组间比较,差异无统计学意义(P>0.05)。见表2。

表2 两组患者免疫功能比较
2.3 两组患者血清疼痛应激及炎性指标比较
术前,两组患者血清疼痛应激及炎性指标比较,差异无统计学意义(P>0.05);术后3 d,两组患者血清5-HT、substance-P、TNF-α、IL-6水平均较术前升高(P<0.05),但A组低于B组(P<0.05)。见表3。

表3 两组患者血清疼痛应激与炎性指标比较
2.4 两组患者并发症发生情况比较
术后1周,两组患者组并发症发生率比较,差异无统计学意义(P>0.05)。见表4。
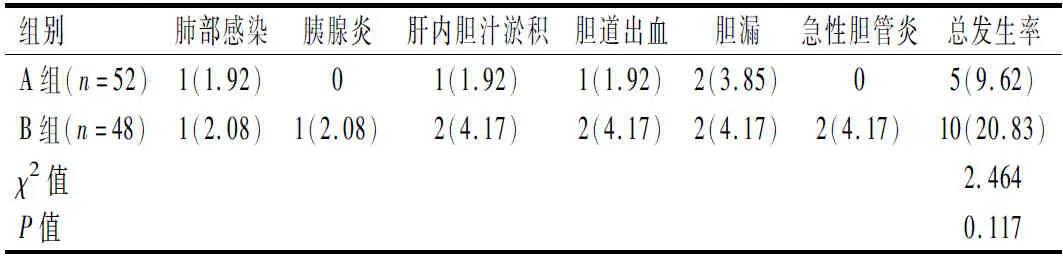
表4 两组并发症发生情况比较[n(%)]
3 讨论
胆囊结石合并CBDS不仅临床治疗难度高,还可增加胆道梗阻的风险,如未有效干预,还可能诱发坏疽、穿孔等并发症,临床亟需探索高效、安全、创伤低的治疗手段。本研究将LC+LCBDE与ERCP+LC分别应用于胆囊结石合并CBDS患者的治疗中,并对其治疗效果进行对比,取得了一定研究成果。
LC+LCBDE可同期治疗胆囊结石合并CBDS,一次性完成治疗,无需大量切开皮下及病变组织,对患者Oddi括约肌的生理功能影响较低,尽可能维持了胆管的自然防御机制[6-8]。而ERCP+LC需进行两次手术,对Oddi括约肌造成损伤,可能会导致肠液反流,影响术后康复,延长术后排气时间、恢复活动时间、住院时间,同时操作过程中涉及插管、切除、扩张等操作,处理难度更高,可增加手术总时间、术中出血量,患者需要更多镇静处理,最终提高治疗费用[9-10]。本研究结果显示,A组患者手术总时间、术后排气时间、恢复活动时间、住院时间短于B组(P<0.05);术中出血量、治疗费用低于B组(P<0.05);两组放置腹腔引流管比例、镇静剂使用率、结石完全清除率及术后1周并发症发生情况比较差异无统计学意义(P>0.05),说明LC+LCBDE与ERCP+LC治疗胆囊结石合并CBDS对患者结石清除效果、术后并发症的影响相当,但LC+LCBDE改善患者围术期指标,促进术后康复。
手术操作对胆囊结石合并CBDS患者均为伤害性刺激,可诱导机体释放TNF-α、IL-6等炎性因子,造成机体剧烈疼痛的同时,镇痛因子分泌随之升高,5-HT为中枢镇痛因子,substance-P则参与疼痛传递,还具有促进神经源性炎症反应的作用,与TNF-α、IL-6分泌相互促进,不利于患者术后恢复[11-13]。本研究结果显示,术后3 d,A组血清5-HT、substance-P、TNF-α、IL-6水平低于B组(P<0.05),提示LC+LCBDE相较ERCP+LC治疗胆囊结石合并CBDS可促进术后康复,可能与其降低机体疼痛应激与炎性指标有关。LC+LCBDE一方面置入胆道镜,取胆管内结石,不仅增加操作的精准度,降低对胆道的损伤[12];另一方面无需胰管的反复插管和对比剂的多次注入,均可减轻手术对患者机体的刺激,进而降低疼痛应激与炎性指标[14]。冯艳等[15]研究也显示,LC+LCBDE可降低胆囊结石合并CBDS患者应激反应。手术操作可导致失血及创伤,进而影响机体免疫功能,而免疫功能为患者术后康复的重要影响因素。本研究中术后3 d,两组患者全血CD4+、CD4+/CD8+水平均较术前降低(P<0.05),但两组比较差异无统计学意义(P>0.05),提示两组术后胆囊肿大以及黏膜出现水肿充血情况有效缓解,但手术带来切口损伤,患者组织损伤诱导了机体免疫反应抑制,但两组解除胆道梗阻效果均较好,对机体免疫功能的影响类似[16-18]。
综上,LC+LCBDE与ERCP+LC治疗胆囊结石合并CBDS对患者结石清除效果、术后并发症及对机体免疫功能的影响相当,但LC+LCBDE改善患者围术期指标,促进术后康复,机制可能与其降低机体疼痛应激与炎性指标有关。但本研究为样本量较小的单中心研究,且术后随访时间较短,LC+LCBDE与ERCP+LC治疗胆囊结石合并CBDS的优劣及远期预后,应进进一步研究予以验证。

