纤维支气管镜下肺泡灌洗对支气管扩张合并感染的疗效研究
唐春燕,翁帮琼,杨成
(彭州市人民医院内科综合病区医疗单元,四川 彭州 611930)
支气管扩张(bronchiectasis,BE)以慢性咳嗽、反复咯血、咳痰为主要临床症状,病理生理基础是支气管管壁纤维化和弹力组织破坏。BE病情迁延不愈且反复发作,病程漫长,并发症较多,支气管管壁损伤以及粘性分泌物阻塞呼吸道可诱发肺部感染,而感染会加重病情,形成恶性循环[1]。常规抗生素治疗受血-支气管屏障的影响难以在病灶部位达到有效药物浓度,化痰治疗受脓液理化性质、组织包裹影响无力排痰,以及抗生素耐药因素存在使得常规治疗不能达到理想疗效。运用纤维支气管镜(纤支镜)可直接观察支气管内病变并清除分泌物,通过细菌检查选择敏感抗生素[2]。纤支镜下支气管肺泡灌洗术(bronchoalveolar lavage,BAL)可改善肺泡气体交换功能,适用于抗生素治疗不佳、病因不明的疾病治疗,有助于呼吸系统疾病的诊疗工作开展[3]。本研究旨在探讨纤支镜下BAL治疗BE合并感染的临床效果。
1 资料与方法
1.1 一般资料
回顾性分析2017年3月至2019年3月彭州市人民医院收治的BE合并感染患者的临床资料。纳入标准:(1)符合《成人支气管扩张症诊治专家共识》[4]中BE诊断标准,且经高分辨率CT确诊;(2)感染依据临床表现、血常规、影像学检查、痰培养等结果综合诊断;(3)均配合完成治疗,临床资料完整。排除标准:(1)合并支气管哮喘等其他肺疾病或恶性肿瘤者;(2)合并心、肝、肾严重疾病或免疫功能障碍者;(3)长期使用糖皮质激素或免疫抑制剂者;(4)存在纤支镜检查禁忌者;(5)既往有精神病史者;(6)临床资料不全者。入选患者共102例,其中采取纤支镜下BAL治疗的52例患者为观察组;常规治疗的50例患者为对照组。两组患者一般资料比较,差异无统计学意义(P>0.05)。见表1。

表1 两组患者一般资料比较
1.2 治疗方法
对照组患者予以吸痰、抗感染、解痉、吸氧、补液、营养支持、维持电解质平衡、治疗合并症等常规治疗,若两周后疗效不显著,则采取BAL治疗。抗感染治疗措施:静脉滴注注射用头孢哌酮舒巴坦(1∶1)(辉瑞制药有限公司)3 g+0.9%氯化钠注射液100 mL,2次/d,或静脉滴注注射用美洛西林钠舒巴坦钠(瑞阳制药有限公司)3.75 g+0.9%氯化钠注射液100 mL,1次/d。观察组患者在此基础上予以纤支镜下BAL治疗:(1)完善相关检查,术前8 h禁食,3 h禁水,入室后常规监测生命体征,鼻导管吸氧保证血氧饱和度(SaO2)≥90%;(2)灌洗前30 min使用利多卡因对鼻咽喉部进行表面麻醉,经鼻腔置入电子纤支镜,到达扩张感染部位;(3)吸净痰液和分泌液,将纤支镜前端嵌入病灶肺支气管开口或肺叶处,注入37 ℃的生理盐水并吸出,反复冲洗,20~30 mL/次,负压反复抽吸5~6次;(4)回收灌洗液,作细菌培养,根据结果必要时调整抗生素;(5)双侧感染者先行灌洗较为严重的一侧,可耐受情况下灌洗另一侧,不能耐受则分次灌洗;(6)术后2 h禁食,卧床休息6 h,抗生素治疗两周。
1.3 观察指标
(1)疗效参考文献[5],以胸部X线、CT结果和临床体征作为评判标准,疗效可分为治愈、好转、无效3个等级,治疗总有效率=(治愈+好转)/总例数。(2)分别于治疗前、治疗两周后采集患者动脉血1 mL,用日本Sysmex公司CA-1500型全自动血气分析仪检测,记录血氧分压(PaO2)、二氧化碳分压(PaCO2)、SaO2、氧合指数(PaO2/FiO2)。(3)分别于治疗前、治疗两周后采集患者清晨肘静脉血5 mL,常规分离血清待检。用免疫层析法检测降钙素原(PCT),试剂盒来自武汉明德生物科技股份有限公司;用酶联免疫吸附法(ELISA)检测转化生长因子-β(TGF-β)、可溶性细胞间粘附分子-1(sICAM-1)、基质金属蛋白酶抑制剂-1(TIMP-1)、基质金属蛋白酶-2(MMP-2)、MMP-9水平;用双抗夹心ELISA法检测人中性粒细胞防御素1-3(HNP1-3)、单核细胞趋化蛋白-1(MCP-1)水平,试剂盒均来自上海康朗生物科技有限公司。(4)记录两组患者并发症发生情况。
1.4 统计学分析

2 结果
2.1 两组患者临床疗效比较
观察组治疗总有效率(96.15%)高于对照组(82.00%),差异有统计学意义(P<0.05)。见表2。
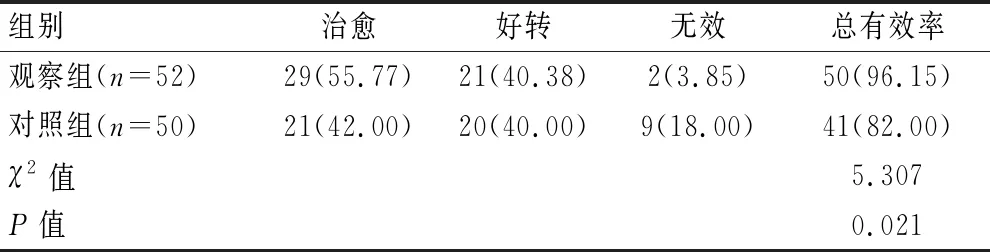
表2 两组患者临床临床比较[n(%)]
2.2 两组患者治疗前后血气分析指标比较
治疗两周后,两组患者PaO2、SaO2、PaO2/FiO2水平较治疗前升高,且观察组高于对照组(P<0.05);PaCO2水平较治疗前降低,且观察组低于对照组(P<0.05)。见表3。

表3 两组患者治疗前后血气分析指标比较
2.3 两组患者治疗前后血清炎症指标比较
治疗两周后,两组患者血清PCT、TGF-β、sICAM-1水平均较治疗前降低,且观察组低于对照组(P<0.05)。见表4。

表4 两组患者治疗前后血清炎症指标比较
2.4 两组患者治疗前后血清细胞因子水平比较
治疗两周后,两组患者血清TIMP-1水平均较治疗前升高,且观察组高于对照组(P<0.05), MMP-9、MMP-2、HNP1-3、MCP-1水平均较治疗前降低,且观察组低于对照组(P<0.05)。见表5。
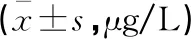
表5 两组患者治疗前后血清细胞因子水平比较
2.5 两组患者并发症发生情况比较
观察组患者出现窦性心动过速1例,血氧饱和度降低2例,术后快速恢复正常,支气管痉挛1例,治疗后恢复正常,并发症发生率为7.69%(4/52);对照组患者出现2例呛咳,经吸氧治疗后症状消失,并发症发生率为4.00%(2/50)。两组患者并发症发生率比较,差异无统计学意义(P=0.678)。
3 讨论
相关文献[6]报道称,纤支镜指导下用生理盐水反复灌洗病灶部位,大部分致病菌被冲洗移出,一定程度上控制感染;同时对取出的分泌物进行细菌培养和药敏试验,有助于选择敏感抗生素治疗。此外,生理盐水可稀释痰液和分泌物促其排出体外,从而有效改善气道阻塞症状,减小通气阻力,也促进炎症和水肿消退[7]。本研究结果显示,观察组患者疗效高于对照组,PaO2、PaCO2、SaO2、PaO2/FiO2等血气指标改善情况也好于对照组,说明纤支镜下BAL治疗可改善肺功能,有利于病情转归。分析原因认为纤支镜直视下可精准清除气管内阻栓,改善通气功能,肺泡灌洗则有利于改善换气功能,两者作用下改善患者缺氧状态,减轻CO2潴留带来的负面影响[8]。
PCT生理状态下在机体含量极低,但感染可诱发各个组织释放PCT导致其浓度快速大幅度上升,PCT异常升高是全身感染标志之一[9]。TGF-β可由活化后的B细胞和T细胞大量合成,参与人体炎症、组织修复等过程,可抑制淋巴细胞与内皮细胞黏附[10]。sICAM-1主要由活化的单核细胞、T细胞分泌,作为致炎因子介导白细胞与内皮细胞的黏附作用,促进炎症细胞浸润支气管[11]。本研究对上述炎症因子进行检测,结果显示,观察组患者治疗后血清PCT、TGF-β、sICAM-1水平下降幅度大于对照组,表明纤支镜下BAL治疗具有较好的抑制炎症作用,可有效减轻炎症损伤,促进疾病转归。
MMP-2、MMP-9是参与细胞外基质降解过程中重要的蛋白水解酶,TIMP-1则是MMP-9的抑制因子,生理状态下两者维持在稳定平衡状态。既往研究[12]认为,BE合并感染患者存在MMP-9与TIMP-1的失衡,中性粒细胞聚集导致MMP-9增多,损伤内皮细胞基底膜,促进疾病进展。本研究结果显示,两组患者治疗后血清TIMP-1水平升高,MMP-9、MMP-2水平则降低,而观察组改善情况更好,表明采取纤支镜下BAL治疗可控制全身感染情况,促进MMP-9与TIMP-1的平衡恢复。HNP1-3是一种中性粒细胞产物,具有细胞毒性作用,可引起组织损伤,同时也是天然免疫的重要组成部分,可促进组胺释放,诱导细胞因子,扩大炎症反应[13]。MCP-1具有促进组织修复的功能,也可通过趋化单核-巨噬细胞参与机体炎症反应[14]。CPP是近年来发现的检测较为便利且稳定的新生物标志物,研究[15]证实CPP在气道炎症和全身炎症发生发展中有重要作用,可作为BE合并感染的新血清指标帮助临床诊断。本研究发现,观察组患者血清HNP1-3、MCP-1、CPP水平治疗后下降水平高于对照组,证实BE合并感染患者采取纤支镜下BAL治疗后可获得更好的预后。两组患者均未发现严重并发症影响治疗,表明纤支镜下BAL治疗具有较高的安全性[16]。
综上,纤支镜下BAL治疗BE合并感染可有效改善患者肺功能,减轻炎症反应,促进疾病转归,且不增加并发症,是安全可靠的治疗方案,适宜在临床推广。

