超声与血管造影结合优化经腋静脉路径置入中心静脉导管技术的探讨
王伟 张烨 李丽 张功伟 林琼 韩颖 黄小宁 周志东 彭碧波 吴延庆
经腋静脉路径置入中心静脉导管技术是临床介入治疗和抢救急危重症患者时经常使用的关键技术。但是腋静脉缺乏明确体表穿刺标志,穿刺较锁骨下静脉难,穿刺不当导致的气胸和误伤动脉等并发症时有发生。近年来,随着超声技术的推广和使用,超声引导腋静脉穿刺技术体现出明显的优势[1-2]。但是超声引导腋静脉穿刺,特别是超声平面内技术在操作过程中要兼顾定位腋静脉和穿刺针的位置,对操作者的熟练程度有较高的要求,初学者较难掌握,往往导致操作失败。因此,寻找一种定位准确、操作方便、成功率高、并发症发生率低的安全高效的腋静脉定位方法和穿刺技术是当务之急。
本研究拟用C T 血管造影(computed tomography angiography,CTA)分析腋静脉解剖位置特征,确定腋静脉穿刺的安全方向,并结合超声平面内及平面外技术的优点, 探索一种安全高效的腋静脉穿刺方法。
1 对象与方法
1.1 安全穿刺方向的确定
1.1.1 研究对象 回顾性分析2016年8-12月南昌大学第二附属医院100例使用西门子(Siemens SOMATOM Definition flash)双源CT(dual-source computed tomography,DSCT)检查患者的颈部至颅底CTA影像资料,分析腋静脉走行与腋动脉、胸壁、锁骨、第一肋骨和肺尖之间的解剖位置关系,确定安全的腋静脉穿刺方向。排除标准:(1)合并锁骨和(或)胸廓先天畸形;(2)合并锁骨和(或)第一肋骨骨折;(3)肿瘤、结核、病理性骨折、风湿性及类风湿性疾病等合并骨质病变。
1.1.2 研究方法 通过对100例患者的颈部至颅底CTA影像资料统计分析发现,只有1例患者的腋静脉出现畸形,具体表现为腋静脉细小畸形,行走在腋动脉的外侧(图1)。其余99例患者的腋静脉走行均表现为与腋动脉伴行,行于腋动脉内侧,与胸壁贴近;在锁骨下延续为锁骨下静脉时,则开始与腋动脉分开(图2~4)。
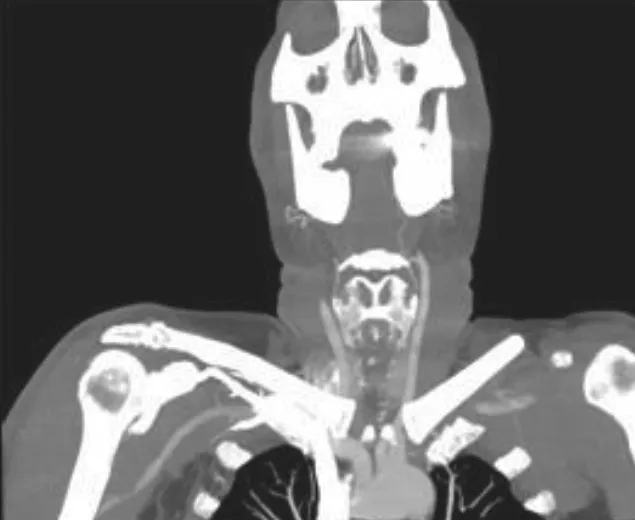
图1 1 例患者腋静脉畸形(白色箭头指向腋静脉,黑色箭头指向腋动脉)

图2 腋静脉与腋动脉伴行,离胸壁很近。穿刺时容易引起血胸、气胸(白色箭头指向腋静脉,黑色箭头指向腋动脉)
锁骨下静脉向外延续形成腋静脉,以胸小肌上、下缘将腋静脉分为3段:腋静脉第1段位于大圆肌腔下缘至胸小肌下缘之间,腋静脉第2段位于胸小肌上、下缘之间,腋静脉第3段位于胸小肌上缘及第1肋外侧缘之间。解剖上腋静脉第3段表面只有胸大肌的筋膜,因而比较表浅;血管内径大,无伴行的神经,腋动静脉之间有前斜角肌隔开,动静脉之间的距离为 12 mm左右,位置较固定,穿刺损伤到动脉的机会减少;远离胸膜顶,气胸风险小(图5)。故考虑腋静脉第3段可作为较安全的穿刺方向和位置。

图5 红1 为腋静脉第1 段,红2为腋静脉第2 段,红3 为腋静脉第3 段
1.2 穿刺方法的优化
1.2.1 研究对象 选取南昌大学第二附属医院2017年1月至2018年4月接受腋静脉穿刺的住院患者120例。所有患者均签署知情同意书。该研究经医院伦理委员会同意,审批编号:研临审【2016】第(87)号。要求临床操作者工作5年以上,至少有使用超声穿刺50例以上的经验,有相对丰富的深静脉穿刺置入中心静脉导管经验。纳入标准:(1)需要植入起搏器;(2)需要长期输液;(3)需要胃肠外营养;(4)需要手术或化疗。排除标准:(1)严重凝血功能障碍;(2)躁动及不能配合;(3)穿刺部位皮肤感染;(4)穿刺部位外伤或血肿;(5)锁骨肋骨骨折;(6)胸廓严重畸形等不适合行腋静脉穿刺。脱落标准:穿刺置管过程中发生巨大血肿、严重心律失常、血流动力学紊乱、空气栓塞、严重低氧血症、呼吸和心搏骤停者。120例患者,根据随机数字法,分为观察组(60例)和对照组(60例)进行术中穿刺情况的比较。观察组使用优化的穿刺定位方法,即超声平面内和平面外技术相结合的方法进行腋静脉穿刺;对照组仅利用超声平面内技术实时引导穿刺针进行腋静脉穿刺。

图3 肺尖层面。穿刺时对准第一肋骨及以上部位,可以避开肺尖(白色箭头指向腋静脉,黑色箭头指向腋动脉,灰色箭头指向第一肋骨)

图4 锁骨下方,锁骨下动脉向下走行,与锁骨下静脉分开(白色指向锁骨下静脉,黑色箭头指向锁骨下动脉)
1.2.2 设备与方法 两组患者术中均采用美国Arrow公司生产的深静脉导管套包:16 G×20 cm,穿刺针管径18 G、长度6.5 cm;导丝直径0.8 mm,长度60 cm。超声机是迈瑞公司M9,线阵探头L12-4s,探头频率7.0 MHz。患者平卧位,上肢置于身体两侧。常规消毒铺巾,1%利多卡因局部浸润麻醉。在探头涂上超声耦合剂,外面用无菌手套包裹,手套外面再涂上耦合剂。在锁骨中外侧下方移动探头,先用短轴找到腋动脉和腋静脉,使用超声平面内技术探明腋静脉的走行,并使用超声平面外技术在腋静脉远段和近段分别进行体表标记(图6)。利用超声平面内技术,超声探头定位到腋静脉的纵轴后,利用体表标记和超声影像结合显示血管纵轴,始终保持血管纵轴的清晰显示状态;穿刺过程中保持超声探头不动,并利用体表标记及时调整超声角度,只是调整穿刺针的位置和角度,使穿刺针道在超声的狭小范围能显示,并朝向安全穿刺方向A区(图7)进针。进针时注射器保持负压,同时穿刺针缓慢向静脉推进,在超声显示屏上看到穿刺针刺入静脉,并且穿刺针回抽有血液。静脉穿刺成功后,移开探头,采用 Seldinger方法放置导管。置入中心静脉导管成功后,缝合固定,贴无菌敷贴。

图6 箭头指向为体表标记(×)

图7 安全穿刺方向为A 区(右上象限),范围包括第一肋骨下沿以上部分和腋动脉内侧所围成的区域;穿刺时,针尖角度朝上可以避开肺尖(箭头符号指向第一肋骨,三角符号指向锁骨)
1.2.3 观察指标 观察比较不同穿刺方法的一次穿刺成功率、操作时间、术中鞘管脱落率及是否发生气胸等并发症。
1.3 统计学分析
所有数据均采用SPSS 23.0软件进行统计学分析。计量资料用均数±标准差表示,组间比较采用t检验。计数资料以[例(%)]表示,并采用卡方检验或者Fisher确切概率法检验。以P<0.05为差异有统计学意义。
2 结果
2.1 安全穿刺方向的确定方法
100例患者中男52例(52%),平均年龄为(69±1)岁;平均身体质量指数(body mass index,BMI)为(23.5±3.3)kg/m2。通过对腋静脉CTA的影像分析,可以清楚地发现,腋静脉伴行于腋动脉内侧,与胸壁贴近,在接近锁骨下方时,才开始与腋动脉分开,腋静脉向上走行汇入锁骨下静脉;腋动脉向下汇入锁骨下动脉,两者间的距离渐渐分开。本研究认为腋静脉的安全穿刺方向是图7中的A区(第一肋骨下沿以上部分和腋动脉内侧所围成的区域),特别是在盲穿时,A区就在腋静脉第3段区域。
虽然有超声引导,但是因为腋静脉与胸壁紧贴,针尖的方向角度过大且朝向胸腔时,针尖也很可能穿透胸腔。只有当穿刺方向朝向安全方向A区时, 既可以避开肺尖,又能避免损伤腋动脉。其它的穿刺方向均有引起气胸和误伤腋动脉的可能,具有一定的危险性。
2.2 穿刺方法的优化结果
2.2.1 两组患者一般临床基线资料比较 120例患者中男72例(60.0%),平均年龄50.7岁。观察组患者中男35例,年龄19~82(45.21±10.02)岁,BMI(21.12±5.04)kg/m2;对照组患者中男37例,年龄20~80(46.08±11.20)岁,BMI(22.04±4.20)kg/m2。观察组(60例)与对照组(60例)年龄、性别、BMI比较,差异均无统计学意义(均P>0.05)。
2.2.2 两组患者术中穿刺情况比较(表1) 观察组较对照组穿刺所用时间短[(10.20±2.50)min比(16.60±2.02)min,P=0.026]、一次穿刺成功率高(78.33%比58.33%,P=0.038),差异均有统计学意义。两组患者早期并发症发生率(3.33%比5.00%,P=0.128)与术中鞘管脱落率(1.67%比3.33%,P=0.512)比较,差异均无统计学意义。观察组早期并发症发生2例(3.33%),其中导丝异位至颈内静脉1例(1.67%),局部血肿1例(1.67%),无严重并发症(血胸、气胸、神经损伤等)发生;对照组早期并发症发生3例(5.00%),其中动脉穿刺1例(1.67%),气胸1例(1.67%),局部血肿1例(1.67%)。穿刺过程中,观察组因患者在穿刺置入中心静脉导管过程中发生低氧血症,脱落1例(1.67%);对照组因严重心律失常、呼吸和心搏骤停共脱落2例(3.33%)。两组术中鞘管脱落率比较差异无统计学意义(P=0.512)。

表1 两组患者术中穿刺情况比较
3 讨论
3.1 安全穿刺方向的确定
腋静脉穿刺技术已经在介入治疗、中心静脉输液中得到了广泛的应用,与锁骨下静脉穿刺相比,腋静脉穿刺具有一定的优势。具体表现为:(1)解剖位置相对固定;(2)若损伤腋动脉时,容易压迫止血;(3)有肋骨的屏障作用,可以阻止穿刺针进入胸腔;(4)远离胸膜顶,不易造成气胸;(5)在腋静脉与锁骨下静脉交汇处动静脉距离较远,误穿动脉概率低[3]。
腋静脉穿刺的定位方法较多,有盲穿的体表解剖定位法、透视下骨性标志定位法、对比剂定位法等多种。Nickalls[4]于1987年报道了腋静脉体表标志法穿刺技术,先确定锁骨内、外1/3点,穿刺点在胸骨角与喙突连线水平的胸大肌-三角肌间沟内侧1 cm处,进针方向与胸大肌-三角肌间沟平行或向锁骨内1/3点外侧缘方向。1993年Byrd[5]和Magney等[6]提出了不同的穿刺定位方法。Magney等提出的体表定位法,因该法复杂,经验不丰富者穿刺不易成功,且容易造成气胸等并发症发生,不易于临床推广。此后,Higano等[7]提出了应用静脉造影引导腋静脉穿刺的方法。但由于这些方法操作繁琐,需要特殊设备,临床不易开展。1999年Belott[8]在上述方法的基础上又提出了改良的腋静脉穿刺法。2011年Hsu等[9]提出了对比剂定位法,穿刺成功率较高,与整个静脉全显影、穿刺范围明确相关,其穿刺迅速,并发症发生率低,但此法的缺点是学习周期长,相应增加了患者的费用,且对比剂有潜在危险。
总之,目前各种腋静脉定位方法普遍存在定位复杂,设备人员要求高,操作安全性低的问题。特别是对于穿刺的安全区域和方向都没有明确的界定。
本研究通过对腋静脉CTA的影像分析,首次提出腋静脉安全穿刺方向的概念。腋静脉CTA的影像提示腋静脉与胸壁贴近,伴行于腋动脉内侧。在穿刺过程中,穿刺针朝向A区(第一肋骨下沿以上部分和腋动脉内侧所围成的区域),可以有效避开腋动脉和肺尖,对着腋静脉第 3 段区域穿刺,A区是非常理想的穿刺安全区。穿刺安全区概念的提出是在综合了既往腋静脉穿刺定位方法的基础上,通过对腋静脉CTA影像的科学分析而提出的新概念,也是既往经验教训的总结,力图用简单明了的方法,规范腋静脉穿刺的操作,有利于进一步提高腋静脉穿刺的安全性和穿刺效率,特别是对于使用盲穿法进行腋静脉穿刺有一定帮助。
3.2 超声平面内和平面外技术相结合,优化穿刺方法
超声可以提供静脉穿刺的确切位点及其毗邻动脉、神经、脏器的解剖关系。超声下可以清楚显示静脉,克服了盲穿的局限性,无需X线透视且操作方便,可床旁即时操作,相比其它静脉定位方法有明显的优势[10-11]。
B超引导下置入中心静脉导管的优势包括精确的图像引导[12],这种技术与传统盲目静脉穿刺置入中心静脉导管相比有较高的成功率[13-14]。
对于超声引导下深静脉置入中心静脉导管,有两种常见方法,即长轴和短轴方法。长轴方法即超声平面内方法: 针杆在超声探头的平面内,能全程看到针道。短轴方法即超声平面外方法: 针在探头垂直平面方向,只能看到针的截面,在超声图中显示为一个点。长轴和短轴各有优缺点,有研究在模型上比较了长短轴方法,发现长轴由于针杆大部分在超声探头内,能更好地看到针道,掌握针的方向,提高新手的穿刺成功率并降低术后并发症发生率[15]。对于经验不足的住院医师,在超声引导下行腋静脉穿刺,一次穿刺成功率和整个手术操作时间,长轴方法都优于短轴方法,术后并发症发生率也相对较低[16]。但是超声平面内技术在操作过程中要兼顾定位腋静脉和穿刺针的位置,对操作者的熟练程度有较高的要求,较难掌握,往往因术者经验不足导致操作失败。
既往研究认为,超声平面内和平面外技术各有优缺点,与平面外(短轴)方法相比,平面内(长轴)方法在超声引导下穿刺时超声定位时间延长,但首次穿刺成功率更高[17]。平面内技术在使用过程中,平面内超声声束较窄,针道也很狭小,要保证整个进针过程都在超声监测下进行,调整时需要技巧,实际操作有难度。本研究将超声平面外和平面内技术的优点相结合,对穿刺定位技术进行了三方面的优化。(1)体表标记:使用超声平面外技术探明腋静脉的走行,并在腋静脉远段和近段分别进行体表标记,直观显示腋静脉走行。(2)体表标记和平面内技术结合:利用超声平面内技术,超声探头定位到腋静脉的纵轴后,利用体表标记和超声影像结合显示血管纵轴,始终保持血管纵轴的清晰显示状态;穿刺过程中保持超声探头不动,并利用体表标记及时调整超声角度,只是调整穿刺针的位置和角度,使穿刺针道在超声的狭小范围能显示,不用探头去寻找穿刺针,否则会既显示不到血管纵轴,又看不到穿刺针,导致穿刺失败。(3)安全穿刺方向:调整穿刺针的位置和角度,朝向安全穿刺方向A区进针,避免损伤腋动脉和引起气胸。本研究中,与对照组相比,观察组减少了穿刺时间(P=0.026),提高了一次穿刺成功率(P=0.038)。3例术中鞘管脱落患者因出 现低氧血症、严重心律失常、 呼吸和心搏骤停,病情较重,呼吸循环不稳定,不得不改行其它路径进行深静脉置管。
本研究的不足之处在于:为了尽量提高穿刺的安全性,本研究选择了有一定穿刺经验的医师进行操作。因此,对于初学者使用此种优化方法能否提高穿刺成功率,需要进一步研究。同时,本研究的样本量较少,对于超声引导下腋静脉穿刺优化方法的效果比较,还需要大样本的多中心、前瞻性、随机对照研究来进一步证实。
利益冲突所有作者均声明不存在利益冲突

