膈肌收缩速度联合急性生理学与慢性健康状况Ⅱ评分对慢性阻塞性肺疾病急性加重患者机械通气撤机结局的预测价值
任慧敏 薛乾隆 温德惠 王佳 韩宝华
机械通气是治疗慢性阻塞性肺疾病(COPD)急性加重(AECOPD)常用的生命支持手段,在患者原发疾病得到控制、心肺功能好转后应及时撤机[1]。目前临床上评估机械通气撤机时机的主要方法是自主呼吸试验(SBT),但SBT的准确性欠佳,通过SBT的患者仍有15%~40%出现撤机失败[2-3]。膈肌是执行自主呼吸功能的重要呼吸肌,AECOPD患者存在膈肌功能障碍,会影响自主呼吸并对机械通气撤机产生不利影响[4]。有研究报道,超声检测膈肌收缩速度对重症患者机械通气撤机结局具有预测价值[5]。急性生理学与慢性健康状况Ⅱ(APACHEⅡ)评分是机械通气撤机结局的另一影响因素[6]。本研究主要分析膈肌收缩速度联合APACHEⅡ评分对AECOPD患者机械通气撤机结局的预测价值。
对象与方法
1.对象:回顾性纳入2016年6月~2020年6月于我院接受机械通气治疗的AECOPD患者98例,其中男64例,女34例,年龄63~80岁,平均年龄(75.11±13.24)岁。纳入标准:(1)符合中华医学会呼吸病学分会慢性阻塞性肺疾病学组《慢性阻塞性肺疾病诊治指南(2013年修订版)》[7]中关于AECOPD的诊断标准;(2)符合机械通气指征[8]且机械通气治疗时间≥48 h;(3)SBT前及SBT后5 min、30 min均接受膈肌超声检查;(4)临床资料完整。排除标准:(1)因脊髓损伤、神经肌肉接头疾病造成膈肌麻痹;(2)合并胸廓及膈肌畸形;(3)合并恶性肿瘤、风湿免疫性疾病。根据机械通气撤机结局将患者分为撤机成功组76例和撤机失败组22例。本研究经我院伦理委员会审核批准,所有患者或家属均签署知情同意书。
2.方法
(1)机械通气撤机结局的评价:参照《机械通气临床应用指南(2006)》[8]对撤机结局进行评价,符合撤机筛查标准后进行SBT。若患者通过SBT并拔除气管插管,能够维持自主呼吸且无需再次建立人工气道的时间>48 h则判断为撤机成功;若患者未通过SBT,或通过SBT但在拔除气管插管48 h内再次插管行机械通气则判断为撤机失败。
(2)膈肌收缩速度的超声检查:在SBT前及SBT后5 min、30 min时,分别采用GE LOGIQ S8超声诊断仪进行膈肌超声检查,超声探头放置在右侧腋前线下部的肋间隙,以肝脏作为声窗、膈顶作为超声波声束方向、角度>70°,记录3个呼吸循环中膈肌的位移距离和时间,由此计算膈肌收缩速度。
(3)一般资料和SBT前24 h内的临床资料收集:一般资料包括包括性别、年龄、病程、BMI,实验室检查结果包括白蛋白(Alb)、C反应蛋白(CRP)、血肌酐(SCr)、动脉血二氧化碳分压(PaCO2)、动脉血氧分压(PaO2)、pH,根据各项指标的最差值计算APACHEⅡ评分[9]。

结 果
1.两组患者一般资料和SBT前的临床资料比较:撤机失败组SBT前的SCr、CRP水平以及APACHEⅡ 评分均高于撤机成功组,Alb水平低于撤机成功组(P<0.05),而两组患者其余指标比较差异均无统计学意义(P>0.05)。见表1。
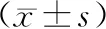
表1 两组患者一般资料和SBT前的临床资料比较
2.两组患者SBT前后膈肌收缩速度比较:撤机失败组患者SBT前、SBT后5 min、30 min时膈肌收缩速度均低于撤机成功组(P<0.05)。见表2。
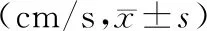
表2 两组患者SBT前后膈肌收缩速度比较
3.AECOPD患者机械通气撤机结局的影响因素分析:以机械通气撤机结局作为因变量,上述两组间比较差异有统计学意义的指标作为自变量,按照表3进行赋值,在二元logistic回归分析模型中采用逐步法进行变量筛选,逐步剔除无统计学意义的变量,结果显示,SBT前膈肌收缩速度(OR=0.056,95%CI0.009~0.352,P=0.002)、APACHE Ⅱ 评分(OR=1.151,95%CI1.039~1.275,P=0.007)是AECOPD患者机械通气撤机结局的影响因素。
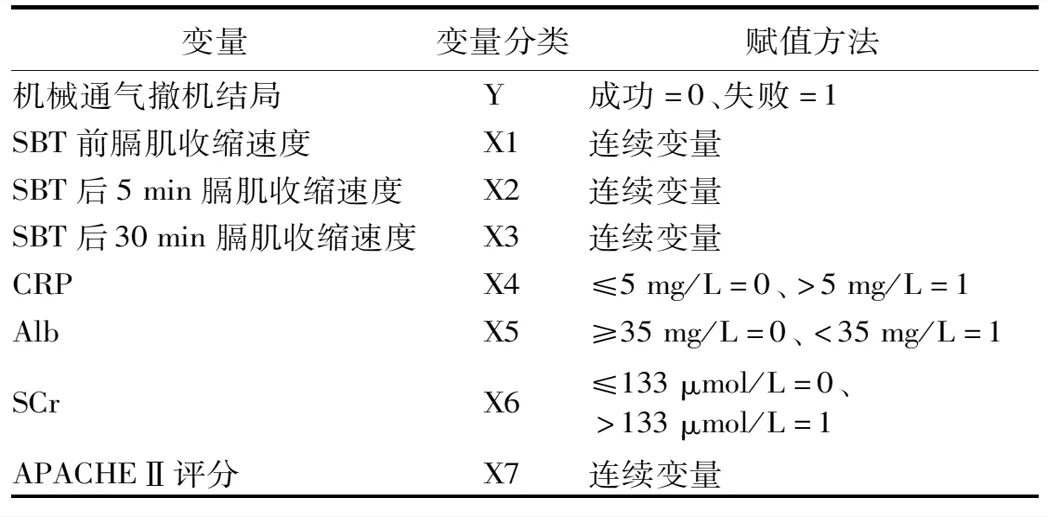
表3 AECOPD患者机械通气撤机结局影响因素logistic回归分析的因变量及自变量赋值方法
4.SBT前膈肌收缩速度联合APACHEⅡ评分预测AECOPD患者机械通气撤机结局的ROC曲线分析:SBT前膈肌收缩速度、APACHEⅡ评分预测AECOPD患者机械通气撤机结局的ROC曲线下面积(AUC)分别为0.702、0.687,根据约登指数最大值确定两项指标预测AECOPD患者机械通气撤机结局的最佳截断值分别为1.31 cm/s、20.5分,敏感度分别为72.73%、59.09%,特异度分别为64.47%、73.68%。根据二元logistic回归模型中的分析结果,SBT前膈肌收缩速度联合APACHE Ⅱ 评分的新指标方程为-0.243-2.885×SBT前膈肌收缩速度+0.141×APACHEⅡ评分。新指标预测AECOPD患者机械通气撤机结局的AUC为0.774,根据约登指数最大值确定新指标预测AECOPD患者机械通气撤机结局的最佳截断值为-1.22,敏感度为72.73%、特异度为73.68%。见图1。
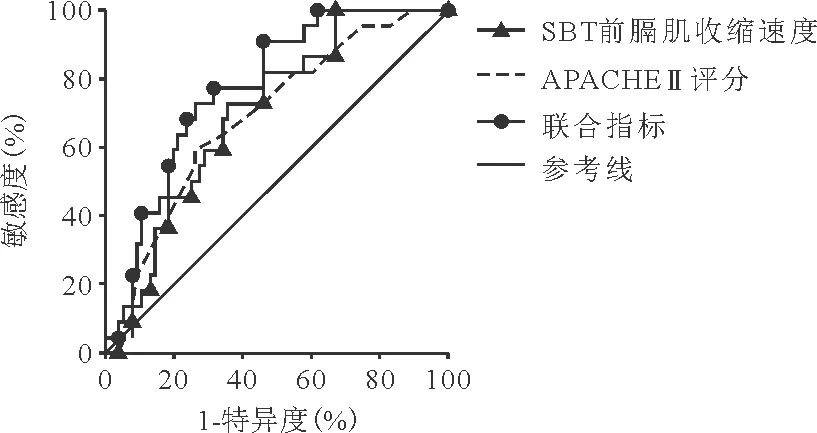
图1 SBT前膈肌收缩速度、APACHEⅡ评分及二者联合预测AECOPD患者撤机结局的ROC曲线
讨 论
机械通气在AECOPD的治疗中发挥重要作用[10],在引起AECOPD的原发疾病得到控制后及时撤机能够降低呼吸机相关肺炎的发生率,也可缩短卧床时间、避免发生深静脉血栓[2,11]。因此,正确选择机械通气撤机时机对治疗原发疾病和预防机械通气并发症均具有重要意义。若时机选择错误,会导致二次插管、诱发呼吸循环衰竭。目前临床上普遍使用SBT进行撤机时机的判断,但准确性较差,约10%~40%患者通过SBT后仍会发生撤机失败[2-3]。本研究纳入98例接受机械通气治疗的AECOPD患者,通过SBT后仍有22例(22.45%)发生撤机失败,与既往研究报道的机械通气撤机失败率一致[2-3]。
自主呼吸功能的恢复情况直接影响撤机结局,膈肌是执行自主呼吸功能最主要的呼吸肌,因此,评估膈肌功能对指导撤机具有重要意义[12-13]。既往研究报道,COPD患者存在膈肌功能障碍,且AECOPD患者膈肌功能障碍较稳定期COPD患者加重[4]。在接受机械通气治疗的过程中,膈肌得到休息、原发疾病得到控制。但长时间的机械通气会引起或加重膈肌功能障碍。有研究报道,机械通气超过12 h膈肌开始出现功能障碍,随着机械通气时间的延长,膈肌功能障碍加重[14]。超声检测膈肌收缩速度是评价膈肌功能的无创检查手段,该指标降低提示膈肌功能障碍。多项危重症患者机械通气相关的研究证实膈肌收缩速度降低与机械通气撤机失败有关[5,15]。本研究将该指标用于AECOPD患者机械通气撤机结局的评估,结果显示,撤机失败组患者SBT前、SBT后5 min和30 min膈肌收缩速度均低于撤机成功组,表明膈肌收缩速度降低与AECOPD机械通气患者撤机失败有关。
在机械通气撤机过程中,除膈肌功能会影响撤机外,AECOPD的病情本身也会对撤机产生影响[16-17]。若AECOPD的病情未明显改善、肺泡氧合功能仍较差,撤机后肺泡无法正常进行氧合,进而造成撤机失败。为了评价AECOPD病情对机械通气撤机的影响,本研究对患者的临床资料进行综合分析,结果显示,撤机失败组患者SBT前SCr、CRP水平及APACHEⅡ评分均高于撤机成功组,Alb水平低于撤机成功组。CRP是一类急性时相蛋白,在感染诱发AECOPD的病程中主要反映感染的控制情况;SCr、Alb水平分别反映肾脏、肝脏功能,SCr水平升高、Alb水平降低表明肝肾功能受损;APACHEⅡ评分用于评价整体病情,评分越高,病情越重。结合本研究的结果进行分析,SBT前AECOPD感染未得到良好控制、肝肾功能受损、全身病情较重与机械通气撤机失败有关。
在两组间比较的单因素分析基础上,本研究在二元logistic回归模型中分析了AECOPD患者机械通气撤机结局的影响因素,SBT前膈肌收缩速度、APACHEⅡ评分均是AECOPD患者机械通气撤机结局的影响因素,表明膈肌功能障碍、全身病情加重与AECOPD患者机械通气撤机结局有关。进一步的ROC曲线分析结果显示,SBT前膈肌收缩速度、APACHEⅡ评分均对AECOPD患者机械通气撤机结局具有预测价值,但单一指标的预测价值有限(AUC约为0.7)。根据二元logistic回归模型的分析结果,本研究生成了SBT前膈肌收缩速度联合APACHEⅡ评分的新指标,新指标对机械通气撤机结局同样具有预测作用且预测的AUC大于单一指标。
综上所述,AECOPD患者SBT前膈肌收缩速度减慢、APACHEⅡ评分增加与机械通气撤机失败有关,二者联合进行评估能够较单一指标更好地预测机械通气撤机结局,为临床AECOPD患者机械通气撤机时机的选择提供参考。

