巨大矢状窦旁脑膜瘤的显微手术治疗
毛 峰 郑一枫 陈如东 于加省 王 煜
脑膜瘤是颅内常见的良性肿瘤。巨大矢状窦旁脑膜瘤供血丰富,与周围脑组组及皮层引流静脉、上矢状窦粘连紧密,手术切除困难,手术风险高[1]。2014年3月至2016年8月收治巨大矢状窦旁脑膜瘤14例,现报道如下。
1 资料与方法
1.1 一般资料14 例中,男5 例,女9 例;年龄39~72岁;病程1 个月~10 年。头痛6 例,头昏3 例,晕厥2例,肢体乏力8例,恶心、呕吐2例。
1.2 影像学检查 术前行头颅CT 及MRI 检查,行MRA 和MRV 检查充分明确肿瘤的血供及肿瘤与上矢状窦的关系,了解主要动脉受累程度、静脉引流情况以及与静脉窦关系。肿瘤最大直径45~80 mm。
1.3 治疗方法4 例切除术前行血管内栓塞,其余10例直接行肿瘤切除术。
1.3.1 血管内栓塞 先行双侧颈内动脉、右侧颈总动脉、左侧颈外动脉造影,可见右侧脑膜中动脉远端分支供应额顶叶区病灶,实质期染色明显,病灶呈类圆形,周围大脑前、大脑中动脉远端分支有明显受推挤征象。栓塞时,将Marathon 微导管超选脑膜中动脉一供血分支,造影显示肿瘤实质浓染色,以Onyx 胶栓塞,大部分胶弥散至肿瘤实质内、包膜及双侧脑膜中动脉供血支远端,再次造影见肿瘤血供明显减少。
1.4 手术治疗 术前设计合理的体位及头位、合适的手术入路,以保证手术显露和颅内静脉回流[2]。显露肿瘤后,瘤内切除减压,可用超声刀辅助切除。再沿肿瘤与脑组织界面紧贴肿瘤分离,分块切除肿瘤。栓塞后的肿瘤,显微镜下见肿瘤呈苍白色,质脆,并可见液化坏死,肿瘤血管内可见凝胶(图1),肿瘤与脑组织间隙清楚,分块切除肿瘤。术中注意不要轻易烧灼静脉血管,严格保护矢状窦、中央沟静脉及瘤周异常粗大的引流静脉,如果该静脉与肿瘤黏连紧密、无法分离时,可残留少许肿瘤[3]。
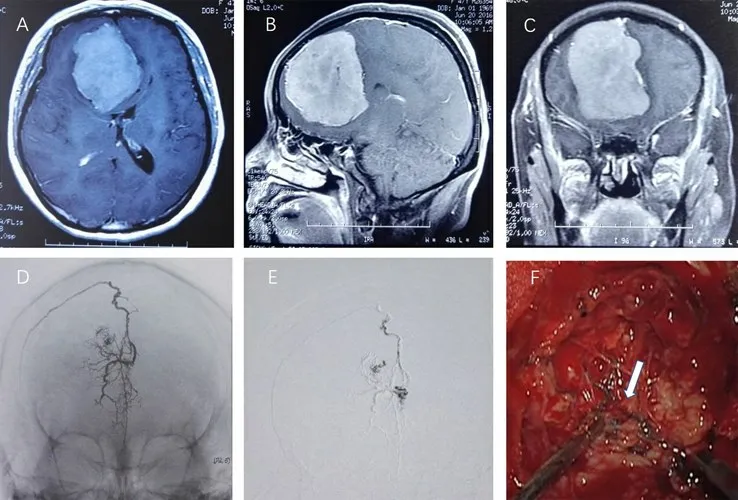
图1 巨大矢状窦旁脑膜瘤术前栓塞联合显微手术治疗前后影像表现及切除术中显微镜下观察
2 结果
Simpson 分级1级切除1例,2级13例。术后1 d复查CT无术后出血。术后病理诊断均为脑膜瘤,其中过渡细胞型4例,纤维细胞型2例,血管瘤型1例,脑膜上皮型1例,未明确分型6例。
3 讨论
巨大矢状窦旁脑膜瘤对脑组织挤压较重,肿瘤推挤或侵犯矢状窦及引流静脉,瘤周水肿重;肿瘤多接受颈外动脉和颈内动脉的双重供血,血供极其丰富。因此,传统手术方法切除肿瘤,围手术期风险高。本文病例术前行DSA检查了解肿瘤的供血情况及与周边静脉的关系,对肿瘤染色(特别是颈外造影肿瘤染色)明显的病例,选择术前栓塞[4],有效地降低了切除术中出血的风险。需要注意的是,颈内外动脉之间、椎基底动脉与颈外动脉之间存在交通,如果栓塞剂由“危险交通”进入颈内动脉及椎基底动脉分支,会造成脑栓塞,可引起严重并发症[5]。这些吻合支在正常情况下不易显影,但在巨大脑膜瘤病理状态下,这些吻合血管可异常增生并形成危险吻合,栓塞材料可通过危险吻合到达神经滋养血管,引起脑梗死等并发症[6]。因此,超选择性栓塞时,微导管避开动脉危险吻合,超选责任血管,尽量接近肿瘤供血动脉,保护颈外动脉主干及主要分支,减轻栓塞材料刺激,减少栓塞并发症。
巨大脑膜瘤术中发生脑膨出、脑肿胀是最为棘手的难题[7]。原因是,巨大脑膜瘤存在瘤周水肿,手术创伤易导致脑组织肿胀;其次,术后压力下降后急性脑血管扩张,血容量和流量迅速增加,导致脑组织外移;再次,术中过度牵拉脑组织或牵拉时间过长,或脑组织引流静脉受损,以致静脉回流障碍,造成术后脑水肿甚至是恶性脑水肿[7]。术前栓塞可以降低瘤周水肿,能减少术中出血,保持术野清晰,降低手术风险[4]。
对于仅有颈外动脉分支供血或颈外动脉分支为主供血的巨大脑膜瘤,术前行超选择性栓塞后,再行显微手术切除具有显著优势:既能达到阻断肿瘤血供,减少术中出血,提高手术耐受力;又使肿瘤与脑组织界面相对清晰,更好地保护重要的引流静脉和矢状窦,减少手术副损伤。

