中西医结合治疗糖尿病足溃疡1例报道
李涵泊,赵 波,张大伟,郝清智,贾 蔷,秦红松
糖尿病为临床常见代谢性疾病,而血糖水平的异常升高可导致机体器官受累,造成下肢动脉硬化闭塞、血液流通受阻,造成足部严重缺氧缺血,进而出现糖尿病足溃疡(diabetic foot ulcer,DFU)。DFU患者具有较高的致死率、致残率[1]。本病属于中医学“脱疽”的范畴,发生以脾肾亏虚为本,寒湿外伤为标,而气血凝滞、经脉阻塞为其主要病机,具有“本虚标实、毒浸迅速、腐肉难去、新肌难生”的特点[2]。山东中医药大学附属医院周围血管病科由国医大师尚德俊创立,中西医结合治疗DFU经验丰富,现报道1例如下。
1 临床资料
患者,女,72岁,因左足破溃疼痛15 d于2020年10月8日入院。患者15 d前因修剪趾甲出现左足第5趾破溃,后破溃创面蔓延至足背。入院症见:左下肢发凉、怕冷,左足背、足趾破溃伴疼痛,影响行走。平素患者多食易饥、乏力、口干多饮、小便频数、大便正常。舌红,苔黄腻,脉滑数。既往2型糖尿病病史13年,糖尿病肾病病史5年,糖尿病视网膜病变病史5年。专科检查:左足背可见一创面,大小约3 cm×6 cm,创面肉芽不鲜,深及骨质,肌腱外露,上覆黄白色脓腐组织。创周红肿,触痛明显。左足第5趾干黑坏死。左侧足背、胫后动脉均未触及搏动。下肢动脉彩超显示:左侧髂股腘动脉显示良好;左胫后动脉闭塞;腓动脉近段狭窄,中远段显示良好;胫前动脉近中段闭塞,远段显示可,足背动脉有创面未查。检验结果示:血常规:白细胞:16.36×109/L,中性粒细胞:12.86×109/L,血小板:484×109/L。糖化血红蛋白:12.6%。入院诊断:中医诊断:脱疽(湿热下注证);西医诊断:1)DFU;2)下肢动脉硬化闭塞症伴坏疽;3)糖尿病肾病;4)糖尿病视网膜病变。中医辨病辨证依据:患者因素体亏虚,脾胃运化功能失常,湿浊内生,痰瘀互结,阻塞经脉。经脉痹阻,气血不达四末,肢体失于温煦,故肢体发凉怕冷;脉道不通故肢体疼痛,郁久化热,与湿浊搏结于下,热盛肉腐,而肢体破溃坏疽。结合舌脉,亦是湿热之象。本病诊为脱疽,证属湿热下注型。
基础治疗方案:皮下注射诺和灵30 R(早餐前14 U、晚餐前14 U)、诺和平(睡前18 U)配合口服二甲双胍(每次0.5 g,3次/d)控制血糖;根据脓培养结果选用头孢哌酮钠舒巴坦钠联合奥硝唑静滴抗感染治疗;静滴血塞通、红花黄色素配合口服四虫片活血化瘀、改善循环;口服阿司匹林(100 mg,1次/d)抗血小板聚集治疗。中药治以清热利湿、活血化瘀,方选四妙勇安汤加味(国医大师尚德俊经验方:金银花、玄参、山萸肉各30 g,当归、赤芍、牛膝各15 g,黄柏、黄芩、栀子、连翘、苍术、牡丹皮、生甘草各10 g,红花6 g)。换药方案为复方黄柏液、庆大霉素纱布交替使用,隔日换药1次。
手术方案:患者足部溃疡主要是由于膝下动脉闭塞的缺血引起,而溃疡区域没有成脓的表现,不需要立即清创。故在完善相关检查、排除手术禁忌后,第一时间行介入手术治疗,改善足部血运,为后期溃疡愈合提供基础。2020年10月13日在局麻下行左下肢动脉造影+药物涂层球囊扩张成形术。术中逆行穿刺右侧股总动脉,翻山后造影显示:左髂、股、腘动脉显影良好。左胫后动脉闭塞;胫腓干动脉局部重度狭窄,腓动脉近段狭窄,中远段显影良好;胫前动脉近中段闭塞,远段及足背动脉显影尚可。Command18导丝与CXI支撑导管配合,顺利通过胫腓干及腓动脉近段狭窄段,导入2.5 mm×120 mm球囊对胫腓干及腓动脉近段进行扩张。扩张后造影显示:胫腓干及腓动脉血流通畅、流速满意,局部残余狭窄<30%。Command18导丝与CXI支撑导管配合,顺利通过胫前动脉闭塞段,确认远端真腔后,导入2.5 mm×200 mm球囊以及3 mm×200 mm药物涂层球囊(先瑞达公司)对胫前动脉近中段进行扩张。扩张后造影显示:左胫前、足背动脉血流通畅,流速满意,无夹层形成,无明显残余狭窄,闭合器闭合穿刺点(图1)。介入手术后,通过1周的治疗,患者溃疡区域血运已明显改善,创面上出现了新生的肉芽,此时已经到了肉芽生长的阶段,需彻底清除坏死组织,促进新鲜肉芽生长。2020年10月20日在坐骨神经阻滞麻醉下行左足清创截趾+负压封闭引流技术(vaeuum assisted closure,VAC)负压引流术。术中发现第5趾干黑坏死,3、4趾明显骨质破坏,咬除3、4、5趾,清除坏死组织及肌腱,发现创面血运良好,局部间断缝合,连接VAC负压引流装置(图2)。清创后8 d,拆除负压装置,发现创面以新鲜肉芽为主,残余少量坏死组织,此时应彻底清除残余坏死组织,尽快行植皮手术。2020年10月28日在局麻下行左足清创植皮+VAC负压引流术。术中于左股部前侧取皮,取3 cm×6 cm大小皮片,修剪成约0.5 cm×0.5 cm大小,邮票状植于左足背及足趾残端创面,凡士林油纱覆盖后连接VAC负压引流装置(图3)。

图1 介入手术开通血管
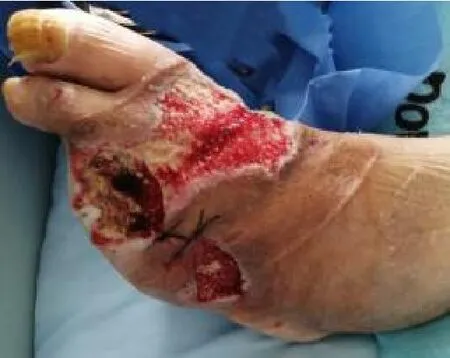
图2 清创后创面情况

图3 植皮后创面情况
2 结果
经过中西医结合系统治疗,患者于2020年11月13日顺利出院(图4)。患者分别于出院后第1、3、6和12个月进行了随访。患者出院后1月创面完全愈合(图5)。患者1年来足部未再出现破溃。出院后12月下肢动脉彩超显示:左胫前、足背动脉显示良好。腓动脉近段局部出现狭窄,中远段显示良好,腓动脉流速满意。患者出院后生活能够完全自理。

图4 出院时创面情况

图5 出院后1月创面完全愈合
3 讨论
对于DFU的治疗,首先要充分评估患者的整体情况:通过询问病史及体格检查初步评估患者血运情况、足部感染程度以及全身状况;通过下肢动脉彩超、踝肱比、下肢动脉强化CT明确下肢动脉闭塞的位置及程度;通过血液指标如血常规、降钙素原以及脓培养结果明确感染的程度及致病菌;通过其他辅助检查及血液指标明确全身状况。
本病例是以膝下动脉缺血为主的DFU。该类患者的治疗策略是第一阶段通过介入手术开通血运,这是溃疡愈合的前提。对于膝下病变的处理如何选择目标血管是关键。目前国际上有几个公认的理论[3]:TAP(target artery path)理论:选择病变最轻的动脉开通,完成直达足部的线性血流。Angiosome理论:开通缺血区域的直达动脉。CAC(collateral arterial connection)侧支循环理论:对其他理论的重要补充。根据我们中心的经验:TAP理论是“雪中送炭”的作用;Angiosome理论是“锦上添花”的作用。之前公认的膝下病变的开通要遵循“多多益善”的原则,根据患者的个体化差异慎重选择。针对本病例,首先根据TAP理论开通了腓动脉,因为腓动脉是一个近段狭窄病变,开通起来比较容易。患者坏死区域在足背和足趾,所以根据Angiosome理论把主要精力放在开通胫前动脉,顺利开通后还应用了膝下的药物涂层球囊进行贴附来维持更好的远期疗效。最新文献报道膝下药物涂层球囊6个月的一期通畅率为75%,明显高于单纯普通球囊扩张的28.3%[4]。因为患者有糖尿病肾病病史,所以没有花更多的精力,应用更多的造影剂来开通胫后动脉,胫前和腓动脉的开通已经完全能够达到溃疡愈合的目的。介入手术开通血运后应尽快进入第二阶段的治疗:彻底清创。清除坏死组织、肌腱、咬除坏死骨质,对于重度感染患者往往需要2~3次清创才能达到目的。这一阶段的治疗起到承上启下的作用,处理好了既能完全控制感染,也能为下一阶段的溃疡愈合提供基础。治疗的第三阶段是促进肉芽的生长、溃疡的愈合,在这一阶段往往会使用负压封闭引流、植皮等技术方式来促进溃疡愈合。
如果患者是以感染为主的DFU,下肢缺血不明显。该类患者入院时往往伴有高热,足部往往伴有成脓的表现,而且病情发展迅速。这类患者治疗上应立即给予切开引流,控制病情发展,再进行彻底清创。总之,对于DFU的治疗,中医的“祛腐生肌”理论贯穿始终。
在溃疡的愈合阶段,负压封闭引流联合邮票状植皮能够更快地促进创面的愈合。负压封闭引流的原理是:通过持续吸引作用能够及时吸走创面的分泌物、溶解坏死组织,减少炎性细胞因子含量,减轻伤口组织的炎症反应[5];创面贴膜封闭使开放性创面直接变成了相对清洁密闭的环境,保持创面正常湿度为肉芽组织生长和创面上皮化创造条件;同时形成相对低氧或缺氧微酸环境,抑制病原微生物生长;适当负压有利于减轻伤口组织水肿,增加了局部血流量,改善组织缺氧状态,诱导血管生成及增殖,促进肉芽组织和新生毛细血管生长[6-7];同时负压对创面基底部的自然物理牵拉力,缩小创面范围,刺激多种生长因子的释放,促进伤口愈合[8]。邮票状植皮易于存活,皮片要大小合适,皮片之间留有适当的缝隙有利于负压引流,防止血液或渗出液在皮下积蓄,影响皮片存活。如果局部单块皮片愈合欠佳,亦不影响周围皮片存活。负压敷料柔软可利用负压使其均匀分布于创面上,对于凹凸不平的创面及不易包扎的部位同样可起到效果,而且还能防止患者因活动而引起皮瓣移位的情况,提高皮片存活率[9]。植皮+负压封闭引流7 d后打开,可减少换药次数,提高治愈率,减少了患者的痛苦,节约了医生的时间和精力。因此,邮票状植皮+负压封闭引流能够最大限度地促进溃疡愈合。
总之,DFU的治疗在临床上非常棘手,要充分评估患者溃疡是以缺血为主,还是以感染为主。尽快地改善血运、彻底清创,同时兼顾控制血糖、改善肾功能、抗感染等基础治疗,尽可能地挽救患者的肢体。同时对于DFU的治疗应充分发挥中医中药的优势及特色。一味方剂不仅是对局部病变的治疗,更是对患者全身状况的综合调理。对于局部溃疡的处理,要以整体辨证与局部辨证相结合,发挥中医外用药物种类多、疗效好的优势,针对溃疡的不同阶段选用不同的外用药物。以体现“整体观念、辨证论治”的理念。

