结直肠内镜下黏膜剥离术后发生迟发性出血的影响因素分析
王颖 梁蒙蒙 刘丽娜
结直肠息肉是一种息肉状病变,可由直肠黏膜突出到肠腔中,是一种非黏膜下肿瘤隆起,部分息肉可能会恶化为结直肠癌,也称之为癌前病变。结直肠癌是世界三大肿瘤之一,病死率为8%[1]。传统外科手术对患者创伤性大,加大患者痛苦也会增加其治疗负担与风险。在内镜微创技术不断发展下,内镜治疗结直肠癌已成为当下首选治疗方式,但内镜治疗也会造成其他的并发症,如术后出血、电凝综合征以及穿孔等,最为多见的是术后出血,可分为即刻术中出血和迟发术中出血,有研究报道[2]指出,迟发性出血发生率为0.2%~6.1%。迟发性出血除了住院期间也会在院外发生,出现症状时仅能通过判断是否出现便血、黑便来评估病情变化,对后续治疗影响极大[3]。为此,对迟发性出血的危险因素进行探讨,分析内镜下黏膜剥离术(endoscopic submucosal dissection,ESD)术后护理对策具有积极意义。本研究通过深入探讨结直肠ESD术后危险因素,为相关护理对策的制订提供参考。
1 对象与方法
1.1 研究对象
选取我院2019年7月—2021年4月收治的90例结直肠ESD患者为本次调查的研究对象,纳入条件:①直径≤30 mm,伴有溃疡的分化型黏膜内癌;②符合日本《大肠ESD标准》[4];③进行内镜下黏膜切除术(EMR)治疗;④EMR术后复发或再次行EMR困难的黏膜病变;⑤资料完整,取得知情同意。排除条件:①高龄或有手术禁忌证、疑有淋巴结转移的黏膜下癌;②合并其他家族性结直肠息肉疾病;③其他症状诱发出血者;④不同意或者中断研究者。根据术后便血时间是否≥6 h分为迟发性出血组(n=44)与无迟发性出血组(n=46)。
1.2 ESD手术以及术后治疗
所有患者全部进行肠道常规准备,在行ESD术前可使用咪达唑仑(批准文号 国药准字H10980026,江苏恩华药业股份有限公司)与复合瑞芬太尼(国药准字H20030199,宜昌人福药业有限责任公司)进行输注,清醒无痛麻醉。ESD由本院消化内镜副主任医师或以上职称者实施,术中选择特殊穿刺针、一次性活检钳、DUAL刀、止血微球、APC、圈套器、IT刀、钛夹、五爪钳等仪器,在ESD手术过程中可使用针形切开刀在病灶边缘5 mm处进行电凝标记(功率40 W),使用4 mg亚甲蓝、0.5 mg肾上腺素以及100 ml生理盐水混合后注射于病灶边缘外侧,每次可注射2 ml,重复到每次注射病灶抬起,并开始在内镜下进行剥离,手术过程中可使用去甲肾上腺素混合的冰生理盐水清洗切口,充分暴露术中视野后进行预防性止血,积极处理好创面出血,电凝止血后使用针形切开刀、金属止血夹、热活检钳夹闭血管,若局部剥离深或者肌层有裂隙可使用金属夹将缝隙闭合。ESD术后可嘱咐患者禁食禁水,适当补液止血,动态性地观察病情变化,视情况开放饮食与饮水。ESD手术时间是从黏膜下层注射药物开始直到所有样本完成切除的时间段。
1.3 调查方法及内容
由2名工作时间>5年的临床医师以双盲法录入数据,保证数据真实可靠。本研究通过日本奥林巴斯株式会社生产的全自动生化分析仪分析并通过表格记录白细胞(WBC)、红细胞(RBC)、血红蛋白(HB)、红细胞比容(HCT)、血小板(PLT)、凝血酶原时间(PT)、活化部分凝血活酶时间(APTT)、国际标准化比值(INR)。调查内容包括:性别、年龄、麻醉方式、高血压病、糖尿病、冠心病、脑血管疾病、抗凝药物、术中出血、息肉数量、息肉部位、息肉大小、息肉病理等。
1.4 评价标准
(1)息肉大小:可分为直径<10 mm、直径≥10 mm的两种息肉,息肉直径测量是在切除后或者活检钳张开后5 mm估测,其中多发性息肉记录息肉直径最大值。
(2)息肉部位:以横结肠为直径其中横结肠脾曲者为左半结肠组,盲部到横结肠者为右半结肠组,多发性息肉覆盖左、右结肠是全结肠组。
(3)息肉病理:经CT对息肉进行影像学诊断,息肉病理可分为腺瘤性+锯齿状或其他。
(4)出血标准:手术中若出现1 min以上需要内镜下处理的出血为即刻性出血;迟发性出血是此类手术患者出现严重的便血,时间≥6 h,可使用结肠镜来确认出血点。
1.5 统计学方法
使用SPSS 20.0统计学软件处理数据,计数资料计算百分率,组间率的比较采用χ2检验;计量资料以“均数±标准差”表示,组间均数比较采用t检验;采用多因素Logistic回归分析迟发性出血相关的影响因素。以P<0.05为差异具有统计学意义。
2 结果
2.1 结直肠ESD术后发生迟发性出血的单因素分析
单因素分析显示,高血压病、术中出血、息肉大小、年龄、PLT为影响结直肠ESD术后发生迟发性出血的相关因素(P<0.05),见表1。
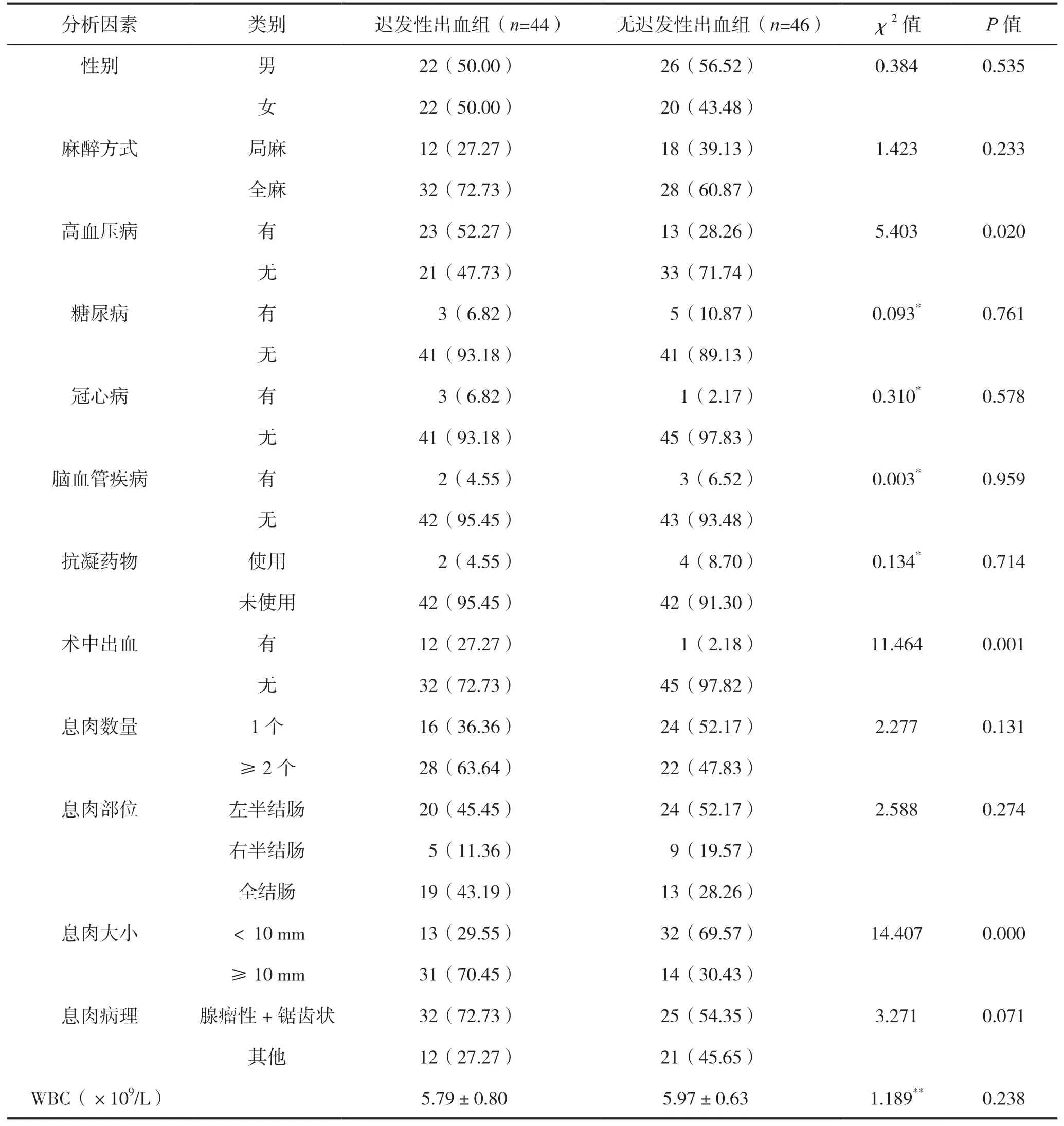
表1 结直肠ESD术后发生迟发性出血的单因素分析
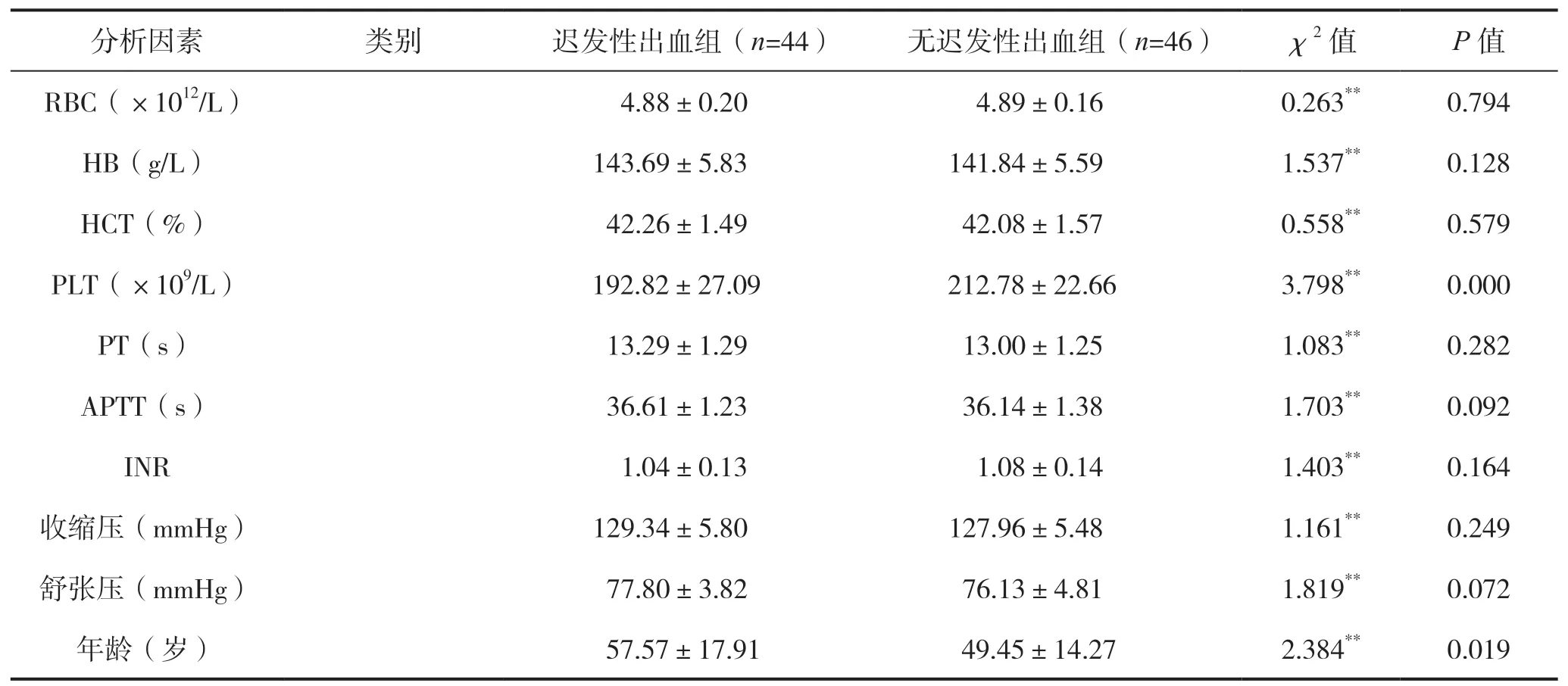
续表
2.2 结直肠ESD术后发生迟发性出血的多因素Logistic回归分析
将是否发生迟发性出血设为因变量,将高血压病、术中出血、息肉大小、年龄、PLT设为自变量(赋值表见表2),进行多因素Logistic回归方程分析,结果显示,高血压病、术中出血、息肉大小是ESD术后迟发性出血的影响因素(P<0.05),见表3。

表2 变量赋值表
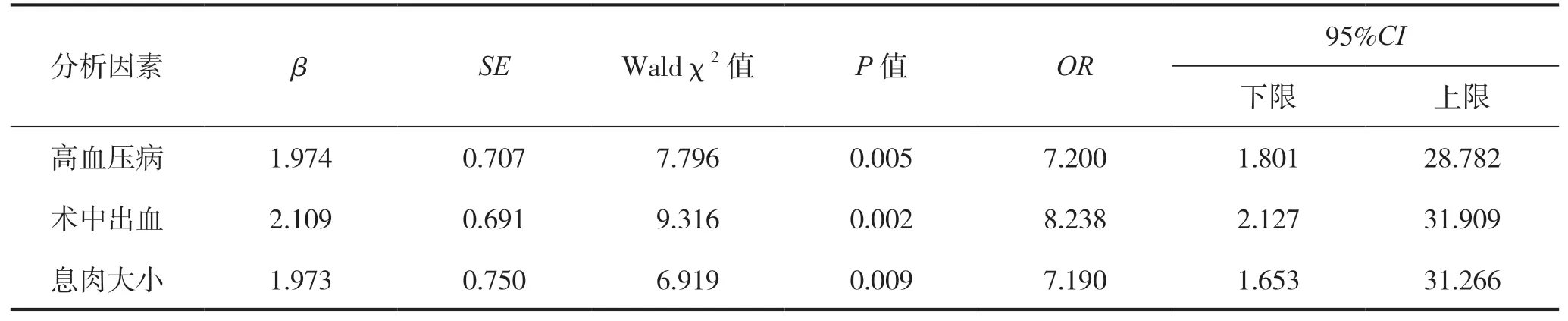
表3 结直肠ESD术后发生迟发性出血的多因素Logistic回归分析
3 讨论
3.1 高血压病对结直肠ESD术后发生迟发性出血的影响及护理对策
结肠息肉内镜切除术是治疗结直肠息肉的常用手段之一,在临床应用受到广泛认可,其中迟发性出血是结肠息肉内镜切除术主要并发症之一。流行病学指出结直肠息肉切除后患者发生迟发性出血的概率为0.2%~6.1%[5-6]。本次研究结果显示高血压病是结直肠ESD术后发生迟发性出血的影响因素之一,与祁小龙等[7]研究结果一致。这是由于高血压病患者血管大多有内皮功能障碍,且由于动脉粥样硬化的影响,患者血流动力学不稳定,血压波动大,极易造成血管破裂出血[8]。因此,在护理过程中需要询问患者是否患有高血压病史,适当服用降压药物或者采取其他降压措施,在整个护理过程中监测血压变化,并预备各项止血措施,患者术后转运回病房,指导患者卧床休息2~3 d,持续性观察是否有便血现象发生或者其他不良症状。
3.2 术中出血对结直肠ESD术后发生迟发性出血的影响及护理对策
国内外报道术中出血是造成息肉切除术后出血风险因素之一[9]。而血小板是骨髓造血组织中的巨核细胞,能够相互吸引聚合成血栓,进而启动凝血因子以此达到止血的效果[10]。术中出血可由钛夹止血,但当前术中使用钛夹预防术后迟发性出血仍具有一些争议[11]。分析可知这可能因为ESD术后迟发性出血患者息肉的血供组织相对较为丰富,更易出血。在本次研究中术中出血是结直肠ESD术后发生迟发性出血的主要影响因素,且在多因素Logistic回归分析下可知术中出血是结直肠ESD术后发生迟发性出血的独立危险因素,左半结肠发生术中出血的概率更高,与周乐其等[12]研究结果一致。针对危险因素,我院采取的主要护理措施:使用冰生理盐水(含有去甲肾上腺素)对患者创面进行冲洗。在护理中主要以预防为主,具体如下:术前禁食禁饮8 h以上,使用复方聚乙二醇电解质散(生产企业:江西恒康药业有限公司,国药准字H20020031),用法用量:首次服用600~1000 ml,以后每隔10~15 min服用1次,每次250 ml,直至排出清水样便,液体饮用后30 min口服二甲硅油10 ml。
3.3 息肉大小对结直肠ESD术后发生迟发性出血的影响及护理对策
研究报道[10,13],息肉大小是造成术后出血的危险因素之一。且息肉直径越大术后出血风险性越大,当息肉直径≥10 mm后出血风险增加,与徐佳昕等[14]研究结果一致。分析原因可能是息肉直径的增大,血供越加丰富,因此切除手术过程中血管损伤更大,创伤面积也扩大,多因素Logistic回归分析证实肠道息肉是结直肠ESD术后发生迟发性出血的独立影响因素之一。其主要护理措施:根据术中创面大小,术后禁食禁饮24~72 h,如无腹痛、出血等可遵医嘱进温凉的流质饮食,如米汤、面汤,少食多餐,如进食后有腹痛腹胀等不适,应暂停进食;从流质饮食逐渐过渡到半流质饮食,半流质饮食3 d,待病情稳定后患者可进食富含营养、易消化的软食(时间为2周),逐步过渡到普食。术后如出现呕血、黑便、腹胀、腹痛等不适应立即告知医护人员。出院指导:①嘱咐患者ESD术后注意休息,术后恢复期间1个月内免提重物、爬楼梯及其他剧烈运动,预防术后出血及穿孔。②1个月内以清淡易消化饮食为主,避免粗糙、辛辣刺激性食物,禁烟酒。③遵医嘱用药,按时复诊,凡出现与饮食无关的黑便、持续性腹痛、呕血等症状立即就诊。
综上所述,结直肠ESD术后发生迟发性出血的影响因素较多,为了针对性制订结直肠ESD术后发生迟发性出血护理对策,应提高临床研究力度,在本次研究发现高血压病、术中出血以及息肉大小均为影响ESD术后发生迟发性出血的因素,针对其制订科学、合理、有效的方案能够改善预后,促进疾病转归。但因受限于季节、人群及地理分布等,本研究数据存在一定的偏倚,同时本研究并未对迟发性出血进行多中心、大样本的深入研究,缺乏前瞻性支持,期望在日后寻找迟发性出血的护理模式,并做出前瞻性研究内容补充相应研究成果。

