经股动脉介入术后患者体位及卧床时间的循证实践
阎淑婷 滕中华 白素芳 崔玥 龙婷
经股动脉穿刺是介入诊疗的最常用入路,由于股动脉搏动明显、易于穿刺等特点,经常用于危重症或桡动脉无法穿刺的患者[1],通常在穿刺后,穿刺孔易发生出血、血肿等并发症,甚至严重者出现假性动脉瘤。为了减轻并发症的发生,目前在我国,经股动脉介入术后患者常被要求沙袋压迫6~8 h,卧床制动24 h[2]。多数患者出现剧烈疼痛、入睡困难、排尿困难等症状,影响患者睡眠质量和舒适感[3]。近年来有研究表明[4-6],经股动脉介入患者应根据医院诊疗水平及自身实际情况综合考虑缩短患者的卧床时间,增强患者的舒适感,减少长时间卧床引起的不适。国内外研究者做了大量有关经股动脉穿刺术后体位及卧床时间的研究,有关报道虽多,但缺乏证据整合。本研究期望将经股动脉介入术患者术后体位及卧床时间的最佳证据进行整合,从而改善该类患者的预后,提高患者舒适感。
1 对象与方法
1.1 研究对象
将2020年7月—2021年9月广州某三级甲等医院心内科病房收治的82例住院并进行过经股动脉介入术的患者为研究对象。其中2020年7月—2021年1月收治的42例患者为对照组(证据应用前);2021年2—9月收治的40例患者为观察组(证据应用后)。纳入条件:年龄18~80岁,进行了经股动脉介入治疗的患者;无认知障碍;四肢肢体功能状态正常。排除条件:手术后使用镇静、镇痛药物者;凝血功能障碍者;有严重的精神病史。所有研究对象对本研究项目知情同意,自愿参加。本研究经医院医学伦理委员会审核通过。
1.2 证据获取方法
1.2.1 建立循证小组 小组成员共8名,包括南方医院循证护理中心导师1名,负责项目指导;接受过南方医院循证护理中心循证项目培训的循证护理师2名,负责项目临床审查;护士长1名,负责项目的质量控制;责任护士4名,负责收集数据及项目质量改进。
1.2.2 提出问题 遵循PICO原则构建循证问题。研究对象(population,P)即经股动脉介入术后患者;干预措施(intervention,I),基于最佳证据的经股动脉介入术患者术后卧床时间及体位指导;对照措施(comparison,C),常规术后卧床制动24 h;结局/效应指标(outcome,O),患者术后舒适度提高且不增加局部并发症的风险。
1.2.3 获取证据
(1)文献纳入条件:经股动脉介入术相关证据总结、系统评价、原始研究、指南、最佳实践手册。
(2)文献排除条件:会议文献、灰色文献。
(3)文献检索:检索相关指南库(医脉通、NICE、NGC)、循证资源数据库(JBI图书馆、Up To Date、BMJ-Best Practice、Cochrane Library)、原始研究数据库(PubMed、CINAHL、EMbase、万方数据库、中国知网)、相关专业机构网站(美国心脏协会官网、欧洲心脏病学会官网),汇总经股动脉介入术患者术后体位及活动的最佳证据。中文检索词包括股动脉、心导管介入术、经皮冠状动脉介入术、护理。英文检索词包括trans-femoral,femoral artery cardiac catheterisation,percutaneous coronary interventions,nursing。
(4)检索结果:检索时限为建库至2021年3月31日。初步检索各数据库,依据条件选出可能符合的文章共952篇;检视标题及摘要,依据标题剔除重复文章489篇;根据标题、摘要等排除404篇;检视全文,由文内筛选,排除研究过程不详细、研究结论重复的文章52篇;最终纳入7篇文章,其中随机对照3篇,系统评价1篇,证据总结2篇,临床决策1篇,见表1。
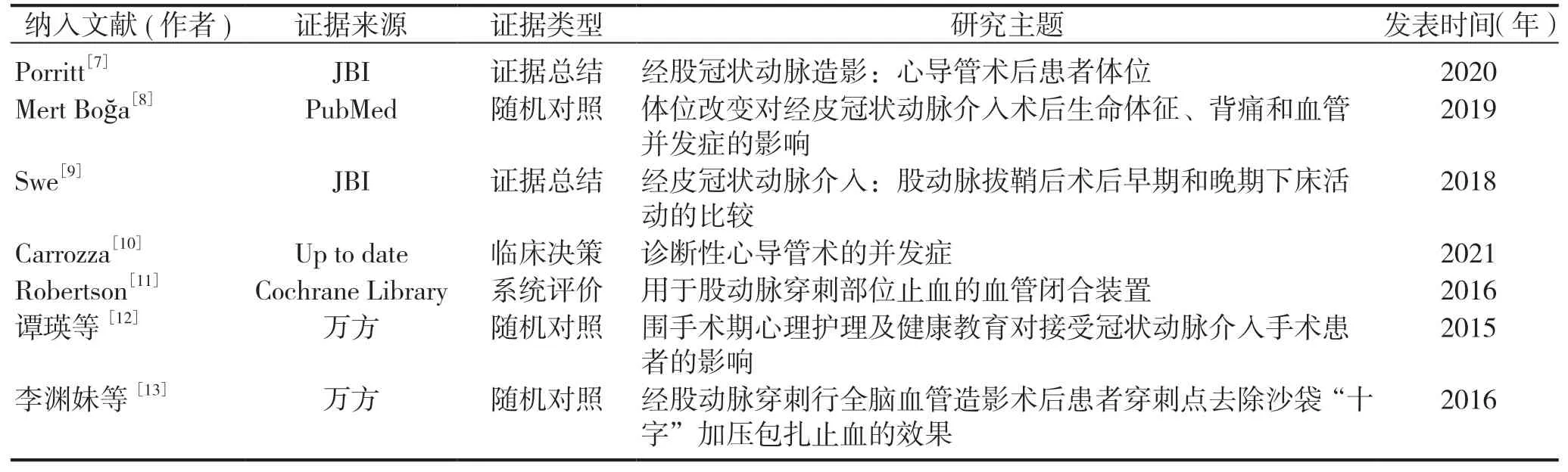
表1 纳入文献的基本资料
(5)文献质量评价:对所纳入的文献质量进行评价,由2名经过南方医院JBI循证护理中心培训过的循证护理师单独完成,对难以确定是否纳入的文献或文献质量评价存在意见冲突时,请第3名研究者商议,并决定纳入或剔除。最终选取了8条证据,在此基础上制定了5条审查指标,见表2。

表2 最佳证据及临床实践审查标准
1.3 证据的临床应用
根据审查标准制订实施措施:①指标1、5主要由循证小组成员制订经股动脉介入术围术期健康教育手册,并拍摄健康教育小视频,针对患者术前心理指导,术中的配合以及术后的体位管理及注意事项以及有可能出现的并发症等知识进行讲解,提高患者术后自我护理的能力,从而缩短卧床时间。②指标2、4均采用现场查看,由循证小组人员现场查看沙袋压迫时间、经股动脉介入术后加压包扎方法是否符合审查标准。③指标3由循证小组成员通过查看护理记录单、手术记录单、医嘱单的方式,查看科室有无开展经股动脉介入术患者评估与管理。同时循证小组成员自行设计了“经股动脉介入术患者术后卧床时间情况调查表”,包括人口学因素、所插入导管的管径、抗凝药物使用情况。在通知患者下床时对患者进行卧床期间舒适度及腰背部疼痛情况的评估。
1.4 评价指标
(1)舒适度:采用舒适状况量表(General Comfort Questionnaire,GCQ)评估患者舒适程度,朱丽霞等[14]将该量表汉化,简化GCQ的内容效度CVI=0.86,Cronbach’sα值为0.92,量表包括生理、心理、精神、社会文化和环境4个维度,共28项。该量表采用Likert 1~4级评分法,分别为非常不同意、不同意、同意和非常同意,遇到反项题则选项相反。分值越高越舒适。
(2)腰背部疼痛:采用视觉模拟评分法(Visual Analogue Scale/Score,VAS),评分0~10分,0分为无痛;1~3分为轻微疼痛,能够忍受;4~6分为中度疼痛,影响患者睡眠,但尚能忍受;7~9分为重度疼痛,疼痛强烈,难以忍受;10分为无法忍受的剧烈疼痛。
(3)术后并发症:观察患者术后出血、血肿、排尿困难。
1.5 统计学方法
采用SPSS 21.0统计学软件进行分析,计数资料计算百分率,组间率的比较采用χ2检验,不符合χ2检验条件的采用Fisher确切概率法检验;计量资料以“均数±标准差”表示,组间均数比较采用独立样本t检验。以P<0.05为差异有统计学意义。
2 结果
2.1 证据应用前后经股动脉介入术患者术后舒适度及腰背部疼痛得分比较
证据应用后患者的舒适度得分高于证据应用前,证据应用后的腰背部疼痛评分低于证据应用前,组间比较差异具有统计学意义(P<0.05),见表3。
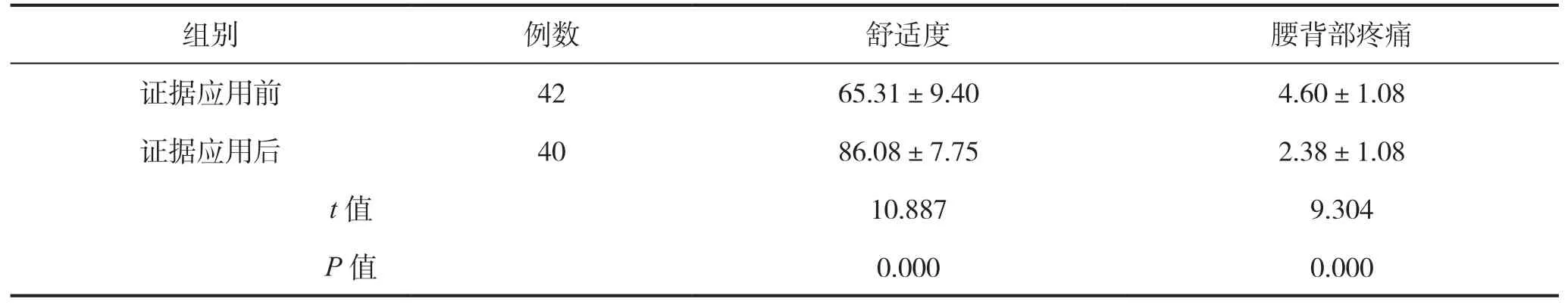
表3 证据应用前后经股动脉介入术患者术后舒适度及腰背部疼痛得分比较(分)
2.2 证据应用前后并发症发生率比较
证据应用前和证据应用后的排尿困难、出血发生率组间比较,差异无统计学意义(P>0.05),见表4。
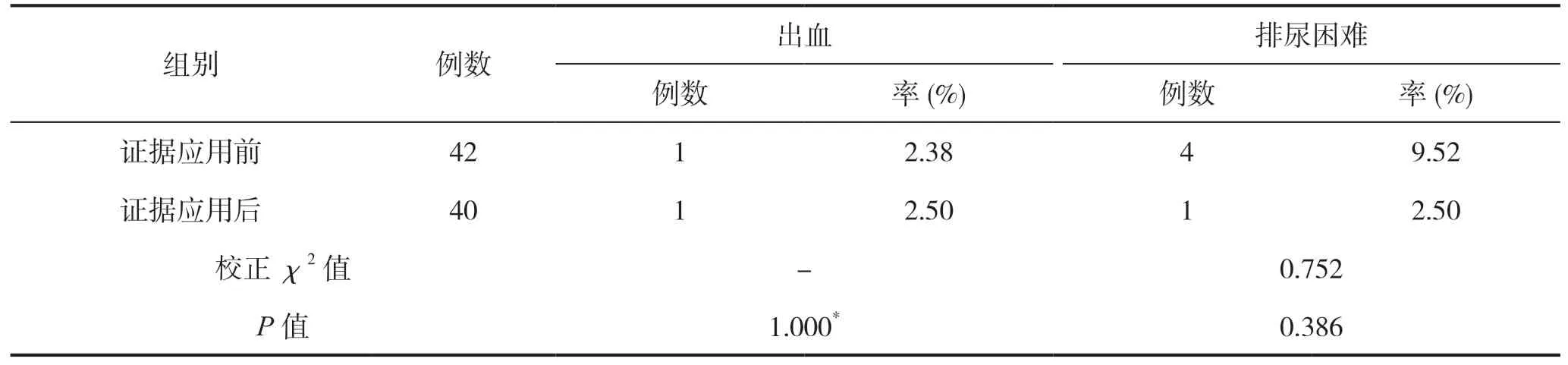
表4 证据应用前后并发症发生率比较
3 讨论
经股动脉穿刺介入治疗是临床上较为常用的治疗方式,术中多采用肝素进行抗凝,因此术后一般要求患者术肢伸直制动卧床休息24 h,给患者带来不适。多数患者易发生排尿困难、腰背酸痛等。而早期进行体位改变,提前下床活动能有效缓解上述不适,增加患者的舒适感。
为进一步探究患者的体位和卧床时间,为患者预后提供依据,本文对我科经股动脉穿刺患者术后体位和卧床时间的循证实践,结果显示,证据应用后,舒适度评分明显提高,腰背酸痛评分明显降低,且并发症发生率无明显变化。说明经股动脉穿刺术后沙袋压迫1 h,1 h后床上改变体位,6~8 h后下床活动能够有效改善患者术后舒适度。分析其原因可能由于患者术后长时间沙袋压迫且长时间卧床制动导致腰背部疼痛,卧床导致的饮食习惯及大小便姿势的改变,这些因素都严重影响了患者术后的舒适度。本研究表明,经股动脉穿刺患者术后缩短沙袋压迫时间、床上改变体位及缩短术后卧床时间并不会增加术后出血、血肿并发症的发生。本研究结果与相关证据[8]及国外相关研究[15]相似,在Valiee等[16]研究中显示,经股动脉介入术患者术后早期体位改变对患者预后有积极影响,可减少背痛和排尿困难,增加患者的舒适度,且不增加出血和血肿等血管并发症的发生率[16]。因此,术后指导患者床上改变体位,术后缩短患者卧床时间可以减轻患者术后腰背部疼痛,增加患者术后舒适度。以循证为依据的临床实践能使护士能从患者主观角度出发,及时为患者实施个性化护理,让患者和家属满意,更符合患者需求,满意度更佳。
本研究还发现,证据应用后护士各项审查指标执行情况均得到了提高,将最佳证据应用于临床,不仅提高了护士运用循证思维能力改善护理质量,而且通过循证实践活动提高了护士对疾病的管理能力。通过经股动脉介入术患者术后体位及卧床时间最佳证据的临床应用,提高了护士运用循证思维解决问题的能力,从而不断完善经股动脉介入术患者围术期护理流程,促进了护理质量的提高。为了确保项目的顺利实施,循证小组定期开展“经股动脉介入术患者围术期管理”的专题培训,邀请科室医疗组对经股动脉介入术围术期专题进行证据解读,并开展医护一体化专项管理工作,共同对患者进行评估及管理,提高了医护合作能力。为了提高患者术后依从性,确保宣教内容顺利实施,在护士长的支持下,护理团队集思广益,丰富了围术期健康教育内容及教育方式,包括拍摄宣教视频,制作宣传手册,现场体位指导等,提高了护理团队的合作能力及创新能力。因此,将最佳证据用于临床,可以提高护士的执行能力和对疾病的管理能力[17]。
综上所述,基于最佳证据的经股动脉介入术患者术后卧床时间及体位指导,缩短了经股动脉穿刺术后患者的卧床时间,未增加并发症的发生率,减轻了患者术后腰背部疼痛的发生率,提高了术后患者的舒适度,提升了患者术后的自我护理能力,缩短了的住院天数,减轻了社会经济负担。本次研究仅在本科室进行,未能对全院及其他医院经股动脉介入术后患者进行干预,介入术种类单一,在今后的研究中应扩大研究范围。

