n-HA/PA66复合人工椎体在胸腰椎结核椎体重建的运用
徐军,王宇飞,张亚宁
(临汾市人民医院脊柱矫形科,山西临汾 041000)
结核病灶清除联合植骨融合内固定是胸腰椎结核治疗的经典术式,但清除病灶后对骨缺损处的重建一直是该术式的重要问题[1]。纳米羟基磷灰石/聚酰胺 66 (nano-hydroxyapatite/polyamide 66,n-HA/PA66)人工骨材料目前已在脊柱创伤、脊椎退行性病变、肿瘤等获得了一定的运用,其结构、形态及弹性模量与正常椎体相似,相容性、骨传导性优良,但用于脊柱结核的椎体重建还少有报道[2]。本院近年将n-HA/PA66复合人工椎体用于胸腰椎结核的椎体重建治疗,获得了良好的椎体融合及近期支撑效果,报道如下。
1 资料与方法
1.1 一般资料
本研究观察对象为2018年2月~2019年2月本院收治的32例胸腰椎结核患者,男18例,女14例,年龄28~68岁,平均(44.68±5.04)岁;ASIA分级B级3例,C级17例,D级7例,E级5例;患病节段为T7~L4;单节段患病19例,两节段9例,三节段4例。
1.2 纳入与排除标准
纳入标准:经病史、临床表现、影像、实验室检查等确诊为胸腰椎结核;符合手术指征,即有神经损害症状,或脊柱病理性骨折造成稳定性破坏,或形成死骨、冷脓肿、窦道,抗结核治疗无效;结核病灶累及3个节段以内,且呈连续分布。排除标准:Cobb角过大;合并严重骨质疏松症;合并脑卒中、冠心病等疾病致手术不耐受;既往有脊柱骨折史或手术治疗史。
1.3 手术方法
所有患者术前均服用异烟肼、利福平、吡嗪酰胺、乙胺丁醇等进行常规抗结核治疗2~4 周或更长时间,给予制动、营养干预等基础治疗,待血沉正常或<60 mm/h方可开展手术治疗。采用病灶清除联合n-HA/PA66复合人工椎体重建治疗的基本方案。通常选择左侧入路, 若右侧较大体积脓肿、椎体严重破坏或明显的硬膜受压则考虑右侧入路。T3~T10选择经胸入路,T11~L2选择切除第11或12肋骨,经胸或腹膜后、胸膜外入路,L3~L5选择腹膜外入路,对于术前影像检查提示有明显的髂窝、腰大肌脓肿者,需作倒“八”字切口引流脓肿。 显露患病节段后,将肉芽组织、坏死椎间盘、死骨等彻底刮除,注意硬化骨包绕空洞的处理,使硬膜囊压迫解除。大量生理盐水进行术腔冲洗,根据骨缺损情况将n-HA/PA66 人工椎体(图1)裁剪成适宜长度,填入肋骨颗粒后置入椎间,完成支撑植骨。n-HA/PA66 人工椎体外壁多孔,中空呈规则圆柱,外径、内径、壁厚分别为18 mm、10 mm、4 mm,四壁小孔直径3 mm,人工椎体高度 30~55 mm。 将短段肋骨置于人工椎体前方或外侧加强植骨。内固定根据手术节段具体情况选择,通常进行双钉棒固定,透视检查椎体支撑以及钉棒固定情况。反复生理盐水冲洗后局部留置1 g链霉素粉剂,胸椎患病者留置胸腔闭式引流,其余节段采用常规引流,逐层缝合切口。引流量低于50 mL/d后拔管,适时佩带支具下床,术后尽可能避免负重,支具保护3个月。术后使用常规“四联”抗结核治疗,时间12个月以上。

图1 HA/PA66 人工椎体示意图
1.4 观察指标
记录患者手术完成情况、并发症发生情况,术前、术后1个月、末次随访时评价后凸Cobb角、VAS评分,检测红细胞沉降率(erythrocyte sedimentation rate,ESR),末次随访评价ASIA分级[3]改善情况。
1.5 统计学分析
2 结果
所有患者均完成手术,平均用时(174.11±23.01)min,出血量(658.71±38.24)mL,住院时间(12.12±2.18)d;术后1例出现脑脊液漏,采用甘露醇降压、头低脚高位卧床等针对性治疗措施后停止;1例发生少量胸腔积液,给予保守治疗、随访,2周后胸腔积液包裹明显缩小;1例切口感染,切口延迟愈合,给予抗生素治疗后痊愈;末次随访融合率为100%。所有患者获得完整随访,随访2~4年,平均(3.12±0.28)年;术后1个月、末次随访时,Cobb角、VAS评分、ESR均显著低于术前(P<0.05),见表1;末次随访ASIA分级较术前显著改善(P<0.05),见表2。
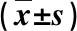
表1 手术前后Cobb角、VAS评分、ESR比较

表2 手术前后ASIA分级比较
3 讨论
对于胸腰椎结核的手术治疗,病灶清除术后进行稳定性重建是促进骨愈合、植骨融合、预防结核复发的关健因素[4]。目前,植骨材料主要包括自体髂骨、肋骨、异体腓骨以及人工材料钛网等,但均存在一定的局限性。例如肋骨呈弧形,两端接触面积、长宽比例不适,易导致植骨下沉、吸收等;选择自体髂骨会发生取骨区并发症,且骨支撑强度不足;选择异体腓骨的替代过程较长且难以预测,易出现骨不连,还存在一定的排斥反应;钛网弹性模量较正常骨质明显更高,并且结核患者由于疼痛、营养不良等因素导致骨质条件较差,远期支撑体下沉风险较高[5]。
n-HA/PA66材料由纳米羟基磷灰石晶体以纳米级颗粒直径均匀分布于聚酰胺(PA66)中,通过常压共溶法加工制成;羟基磷灰石(hydroxy-apatite,HA)是人体骨骼、牙齿的重要无机成分, PA66具有类似于骨胶原的结构,作为医学材料已应用多年,两者生物相容性较佳;另外,n-HA/PA66材料植入体内,其表面能形成片状及针状磷灰石晶体层,植入物与受体骨间界面产生桥联作用,紧密键性结合确保其优良的生物活性[6]。目前n-HA/PA66材料已在脊柱创伤、肿瘤等的治疗中获得运用且临床效果确切,其支撑强度高、具备生物安全性、融合率高,为其用于胸腰椎结核进行支撑植骨提供理论依据,为脊重建柱稳定性提供了选择。另外,有学者认为,n-HA/PA66由于具备良好的生物相容性,能促进抗菌药物、免疫细胞在材料中分布,促进结核杆菌的清除[7]。本研究显示,所有患者术后1个月、末次随访时Cobb角、VAS评分、ESR均显著低于术前(P<0.05);末次随访ASIA分级较术前显著改善(P<0.05),结果提示,病灶清除联合n-HA/PA66复合人工椎体重建治疗在畸形矫正、椎体支撑以及脊髓功能恢复方面具有良好的近期疗效,其具备以下优点[8-9]:①热稳定性、材料均一性、生物力学性能良好,且不致敏、无细胞毒性、无免疫排斥,生物安全性良好;②结构、形态及弹性模量与正常椎体相似,可恢复、维持生物学力线,对前柱的支撑力较强,上、下端齿状突起能够降低移位及植骨块吸收风险,支撑强度大,矫正丢失较少;③术中切除的肋骨骨量大,多能够满足支撑植骨的填充,无需取自体髂骨。本研究结果显示,末次随访时融合率达到100%,证实n-HA/PA66复合人工椎体具有良好的融合效果。
本研究1例患者发生脑脊液漏,采用甘露醇降压、头低脚高位卧床等针对性治疗措施后停止,术中在清除硬脊膜囊前方病灶时,应遵循病灶、周围骨质、椎管毗邻皮质骨的顺序;1例患者术后出现胸腔积液,术中应注意病灶彻底清除、反复生理盐水冲洗,同时术中切除肋骨头应尽可能保护肋骨下方的胸膜;1例切口感染,切口延迟愈合,给予抗生素治疗后痊愈;在常规抗感染治疗的基础上,还应该通过加强营养、注意更换敷料等多方面进行感染预防。

