双心室起搏对心力衰竭患者心脏电机械同步性的影响
汪汉 蔡琳 邓晓奇 李锦 童琳 刘汉雄
(西南交通大学附属医院 成都市第三人民医院心内科 成都市心血管病研究所,四川 成都 610031)
永久性心脏起搏是治疗心律失常和心力衰竭的有效手段。目前,研究多关注于右心室不同部位的起搏,普遍认为右心室心尖起搏不利于心室同步,诱导心肌重构和心律失常风险,增加死亡率[1],之前的研究[2]也印证了这一结论。近年来,心脏再同步化治疗(cardiac resynchronization therapy,CRT)成为心脏起搏研究的热点。研究证实双心室起搏是中重度心力衰竭患者的一种安全有效的治疗方法。然而约30%的患者无法从中受益,产生CRT无应答[3]。其中,双心室起搏部位是决定CRT临床治疗效果的一个重要因素。然而究竟何种起搏模式更符合生理性起搏[4],目前不得而知。本研究通过探讨心力衰竭患者不同的双心室起搏模式对其心室间电机械同步性的影响,以寻找最佳的起搏部位。
1 资料与方法
1.1 入选病例
纳入成都市第三人民医院2007年6月—2009年4月准备行心内电生理检查的心力衰竭病例。纳入标准:纽约心功能分级Ⅱ~Ⅲ级,不论心力衰竭病因;排除标准:完全性房室传导阻滞、右束支传导阻滞、左心室室壁瘤、有节段性室壁运动障碍、慢性肾脏病、严重肝肾功能不全和慢性心房颤动的患者。纳入病例按体表心电图QRS波群形态分为左束支传导阻滞组(LBBB组)及正常QRS波群组,进入研究前收集两组患者性别、年龄、基础疾病谱和心律失常发作等基本情况。
1.2 研究方法
所有患者均经股静脉分别放标测电极导管于左心室后游离壁、右心室心尖、左心室前间隔和右心室前间隔共4个部位,各部位分别标记序号为1~4号。双心室起搏模式的编码方法共4个:A模式,右心室前间隔-左心室前间隔;B模式,左心室前间隔-右心室心尖;C模式,右心室心尖-左心室后游离壁;D模式,右心室前间隔-左心室后游离壁。每一个患者均分别按上述4种起搏模式以高于自身心率15次/min的频率起搏30次。本研究采用盲法,即完成前检查人员和分析人员仅被告知每个起搏部位测试的代码;操作者除可能知道患者是否处于自身心律外,对起搏电极的具体位置以及起搏模式均不清楚。
1.2.1 电同步性记录方法
运用体表心电图记录各起搏模式下QRS波群宽度、形态及方向;运用腔内心电图记录体表心电图的同时记录每一模式起搏的腔内心电图。采用美国ST.JUDE MEDICAL公司的Ensite3000电生理系统的Ensite Array非接触式标测球囊多电极导管进行标测:记录每一模式起搏的左心室腔内电活动、体表心电图和起搏导管解剖位置,至少记录10个间期。Ensite Array球囊放置及解剖模型(Geometroy)的建立:肝素化后经股动脉逆行插管途径放入左心室心尖与流出道之间的中部,再以射频消融电极经股动脉放入左心室各部位描绘出左心室解剖构型,将此模型与各投照体位的X射线透视影像和超声影像对照并结合局部腔内心电图进行修正。
1.2.2 机械同步性的记录
以组织多普勒成像(tissue Doppler imaging,TDI)手段记录,该法采用实时追踪技术,其测值受探头位置和声束方向等主观因素的影响较小。仪器设备及操作功能:用美国美中互利公司的全数字化超声诊断系统ACUSON Sequia 512彩色多普勒超声诊断仪的速度向量显像(velocity vector imaging,VVI)功能,显示心肌的运动速度向量并同时分析心肌运动的多个机械同步性参数。
1.3 统计学分析
数据均采用SPSS 19.0进行分析。计量资料用均数±标准差表示,若为正态分布的数据,组间差异则采用t检验;计数资料用百分率表示,采用χ2检验或Fisher确切概率法计算。其中,电同步性的分析:LBBB组及正常QRS波群组均比较体表12导联心电图在各种起搏模式QRS波群宽度的差异,采用方差分析,并进行多重比较,何种起搏模式QRS波群宽度最窄,即推定为最佳起搏模式。统计每种起搏模式下其QRS波群波形方向在各导联与自身心律时相符的例数及其符合率,并采用χ2检验分别比较每种起搏模式之QRS波群方向与自身心律的差别有无统计学显著意义,何种起搏模式与自身心律QRS波群形态比较统计学上的显著差异最小,即推定为最佳起搏模式,并用统计柱形图直观表示。机械同步性的分析:对某一病例的某种起搏模式,可用组织多普勒速度显像方法测出4个解剖部位对应的左心室壁局部机械运动参数(局部应变率、应变率的达峰时间、纵向运动和径向运动的达峰时间)的均值及标准差,并计算出局部室壁峰值收缩速度达峰时间的离散度,以反映心室内机械同步性。各起搏模式间的局部室壁峰值收缩速度达峰时间的离散度采用重复测量的多因素方差分析方法,并进行多重比较。确定何种起搏模式的局部应变率均值最大、应变率的达峰时间/纵向运动和径向运动的达峰时间均值最小、标准差最小,计算出的局部室壁峰值收缩速度达峰时间的离散度最小,即为机械同步性最佳的起搏模式。以上统计均以P≤0.05为存在统计学差异。
2 结果
2.1 两组患者基线情况的分析
如表1,LBBB组有男性5例,平均年龄(49.6±15.3)岁,左心室直径(52.5±10.4)mm,左室射血分数(34.7±6.5)%;正常QRS波群组男性7例,平均年龄(45.8±13.9)岁,左心室直径(46.7±12.0)mm,左室射血分数(37.1±4.5)%。两组患者基本情况的差异无统计学意义,即两组患者基线情况具有可比性。

表1 两组患者的基本情况比较
2.2 电同步性的分析
2.2.1 LBBB组及正常QRS波群组体表12导联心电图在各种起搏模式下QRS波群宽度差异的比较
采用方差分析(表2),经方差分析及多重比较(LSD法)的结果:起搏模式D(即右心室前间隔-左心室后游离壁)的QRS波群宽度最窄,故推定为最佳起搏模式。

表2 不同起搏模式时QRS波群宽度(ms)与自身心律的差异
2.2.2 各种起搏模式下其QRS波群波形方向在各导联与自身心律时相符的例数及其符合率的比较
检验分别比较每种起搏模式的QRS波群方向与自身心律的差别有无显著统计学意义。结果表明,起搏模式D(即右心室前间隔-左心室后游离壁)与自身心律QRS波群形态比较统计学上的显著差异最小,故推定为最佳起搏模式,见图1。
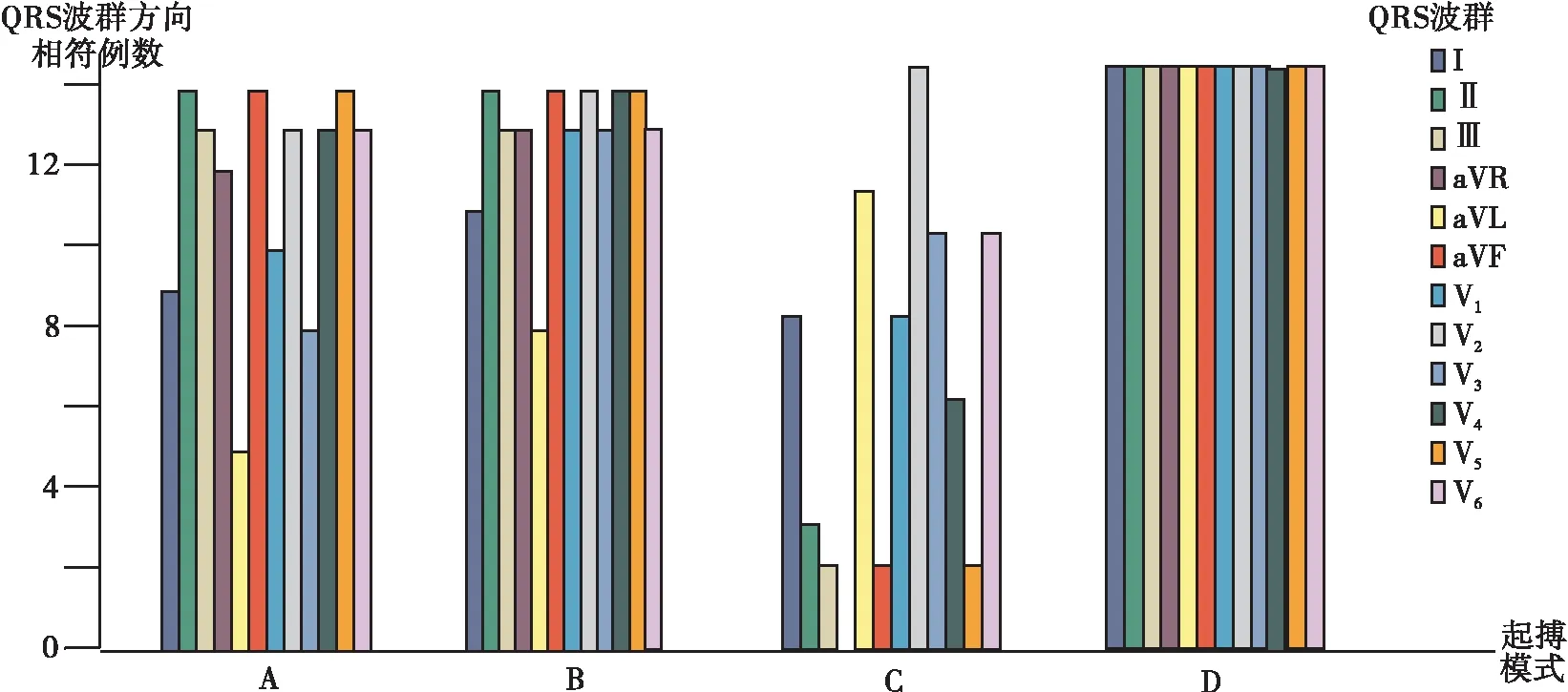
图1 不同起搏模式之QRS波群方向与经自身房室结下心律的相似程度
2.3 机械同步性的分析
2.3.1 两组在不同起搏模式时机械同步性参数的比较
对某一病例的某种起搏模式,应用TDI的组织速度显像技术可评价室内不同步程度(以左心室壁6个节段局部室壁峰值收缩速度达峰时间的离散度作为不同步的指标),两组间不同步的指标以方差分析方法进行比较,结果显示其差异有统计学意义,即LBBB组的峰值收缩速度达峰时间离散度较正常QRS波群组更大,提示LBBB组在几种不同模式起搏时,其同步性均劣于正常QRS波群组(表3)。
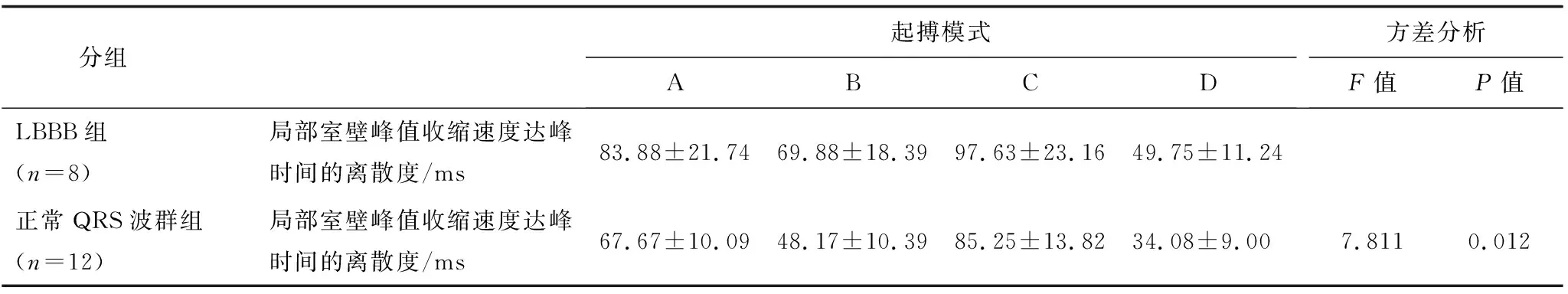
表3 两组在不同起搏模式时机械同步性参数的比较
2.3.2 起搏模式对机械同步性的影响
经重复测量的方差分析(表4):起搏模式对局部室壁峰值收缩速度达峰时间离散度的影响有统计学意义,且较表3所示的“QRS波群分组”的影响更显著,二者间还存在交互效应,即LBBB组起搏模式对同步性的影响大于正常QRS波群组。

表4 起搏模式对机械同步性的影响
2.3.3 不同起搏模式间机械同步性的两两多重比较
多重比较(LSD法)的结果(表5):起搏模式D(即右心室前间隔-左心室后游离壁)的室壁峰值收缩速度达峰时间的离散度最小,机械同步性最好,且与其他各模式比较其差别有统计学意义,即为机械同步性最佳的起搏模式,故推定为最佳起搏模式。

表5 不同起搏模式间机械同步性的两两多重比较
3 讨论
生理性起搏是近年来的研究热点,寻找最佳起搏位置是众多心脏病学者孜孜以求的探索目标。近年来关于选择性心脏起搏位点的研究层出不穷,如右心尖起搏、右心室间隔部起搏以及心房起搏。目前,双心室起搏早已成为可能,研究证实双心室起搏可更好地实现心脏电机械同步化,改善血流动力学指标和心力衰竭患者预后[3]。然而,双心室起搏治疗后的患者仍会产生比例较高的CRT无应答,双心室起搏的最佳起搏位置仍不清楚,现通过对电和机械同步性的分析找出双心室起搏模式下心力衰竭患者的最佳起搏模式,以指导CRT的临床实践。结果显示:右心室前间隔-左心室后游离壁的起搏模式可能是双心室起搏中的最佳模式。
CRT患者进行双心室起搏时,采用何种起搏位点最优目前尚无定论。目前在临床上最常见的组合是左心室游离壁联合右心室心尖的方式,然而,目前缺乏该种方式与其他方式的大样本对照研究[5]。关于左心室起搏部位的选择尽管目前并无定论,但多数认为左心室起搏部位应在左心室游离壁/侧壁,至少,与前壁相比较,左心室游离壁/侧壁对改善血流动力学状况及左心室功能益处更大[5]。本研究结果与这些研究结果类似,此结果也与国内的部分研究结果类似,这也提示靶静脉应优先选择侧后静脉/侧静脉或后-侧静脉交通支。然而,值得提出的是,目标人群如为缺血性心肌病心力衰竭,该起搏位置效果可能欠佳,具体原因尚不清楚。右心室起搏位置对CRT治疗的效果也存在一定争议[6-7],候选的右心室起搏位置主要是右心室心尖及流出道,前者是一个较为普遍的选择,然而,右心室心尖起搏常与短期的血流动力学恶化、左心室重塑以及较差的生活质量相关[2]。部分研究者也提出右心室双位点起搏,然而,研究结果却提示右心室双位点起搏可能较常规CRT起搏并发症更多,全因死亡率及心脏移植率更高[8]。本研究则提出右心室前间隔可能是一个较好的选择,这与既往的研究有所不同,如Rönn等[6]认为右心室起搏位点对CRT治疗并无额外益处,而Shimano等[7]的研究则认为在双心室起搏过程中,右心室间隔部作为右心室心尖的替代刺激部位无总体优势。前者仅在结合左心室后外侧部位点时与后者相当,而后者在结合左心室前外侧或外侧位点时优于前者。然而,目前这些选择部位的远期疗效并不明确。
本研究同时也考虑到QRS波群正常情况下的CRT起搏模式,其结果与左束支传导阻滞结果类似。考虑到目前各大型研究均已证实CRT植入的Ⅰ类A级适应证均为左束支传导阻滞且QRS波群宽度≥150 ms,该结果似乎无意义,但对于纽约心功能分级Ⅲ级及以上的有常规起搏治疗,预计心室起搏比例为40%的患者,右心室前间隔-左心室后游离壁起搏模式的CRT治疗可能也是可行的。但本研究结果不能直接应用于临床,在临床实践中一般选择左心室最延迟的机械收缩部位,且部位不能是左心室心尖或有瘢痕存在。然而,即使运用冠状静脉窦造影,也常难以在非外科手术的条件下寻找到左心室最延迟的机械收缩部位。因此,对于不同的患者,起搏位点的选择必须是个体化的。此外,由于左心室内可供选择的位置较多,部分学者提出心室“顺时针”方式[9],但该种方式显然过于繁琐而难以应用于临床,本研究尽管只对几个左心室位点进行探索,然而这几个位点却是临床应用较多的起搏位置。此外,尽管传统的CRT可改善患者的临床症状及心功能,逆转心肌重构,提高生存率,但其也存在一些问题,近年来出现的希浦系统起搏在心力衰竭患者CRT中可能更具优势。然而,希浦系统起搏也存在不少问题,如手术操作问题,围手术期及远期并发症问题,与希浦系统起搏匹配的起搏器以及术后程控随访等问题[10]。
总之,在一般条件允许下笔者推荐右心室前间隔-左心室后游离壁的起搏模式,然而该结论需进一步的前瞻性研究证实,这也是笔者以后研究的重点。此外,目前正在开展的左心室多位点起搏模式以及希氏束起搏的临床研究也可能提供其他的治疗方案[11-12]。

